Przewlekła choroba żylna obejmuje szeroki zakres patologii, począwszy od niewielkich zmian o charakterze żył siateczkowatych i teleangiektazji, obrzmienia i świądu skóry stóp, które mogą nie wpływać istotnie na jakość życia, aż do rozległych owrzodzeń żylnych.
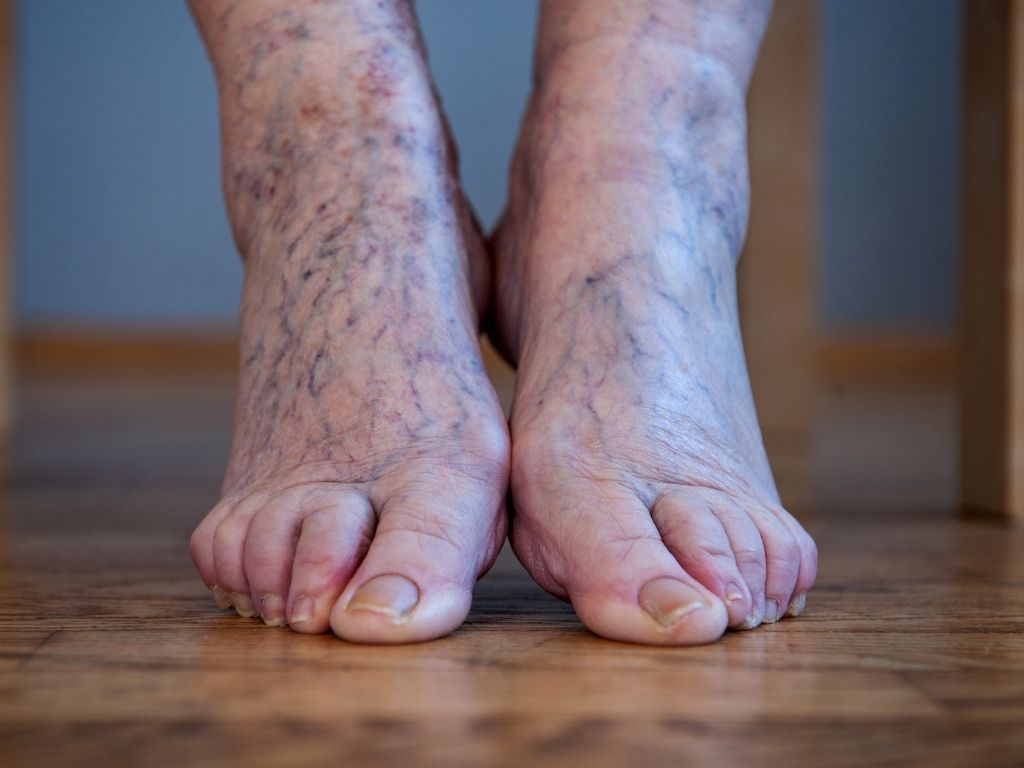
W warunkach prawidłowych przepływ krwi w naczyniach żylnych jest jednokierunkowy – z układu powierzchownego do układu głębokiego, z dołu w górę. W trakcie chodzenia krew z żył podeszwowych przedostaje się do żył grzbietowych. Dzięki skurczowi mięśni prostowników stopy dochodzi do napięcia powięzi goleni i powstaje podciśnienie, które wspomaga przepływ krwi do żył goleni i dalej – w górę. Jeśli jednak powrót żylny ulegnie zaburzeniu, odwraca się kierunek przepływu krwi w żyłach – powstaje refluks i niewydolność żylna.
- U kogo występują żylaki?
- Jakie są przyczyny żylaków na stopach?
- Jakie są objawy żylaków kończyn dolnych?
- Jakie metody leczenia stosuje się u pacjentów z żylakami na stopach?
- Profilaktyka - czy żylaków na stopach można uniknąć?
U kogo występują żylaki?
Refluks żylny oznacza odwrócenie kierunku przepływu krwi (na kierunek: z żył głębokich do powierzchownych lub z części bliższej kończyny do jej części dalszej). Refluks jest skutkiem upośledzonej czynności zastawek żylnych; przyczynia się do zastoju krwi i nadciśnienia w układzie żylnym kończyn dolnych, a w konsekwencji – do rozwoju przewlekłej choroby żylnej (chronic venous disease; CVD).
Przyczyny refluksu mogą być pierwotne, wtórne i (rzadziej) wrodzone (niedorozwój lub brak niektórych żył bądź nieprawidłowy rozwój układu żylnego – aplazja, hipoplazja lub angiodysplazja).
W przypadku pierwotnej choroby żylnej czynnik etiologiczny nie jest do końca poznany, ale ustalono główne czynniki ryzyka jej występowania:
- predyspozycje genetyczne (dodatni wywiad rodzinny w kierunku niewydolności żylnej i żylaków)
- wiek – częstość występowania żylaków rośnie z wiekiem
- czynniki hormonalne – ryzyko CVD wzrasta u kobiet stosujących antykoncepcję hormonalną; zmiany hormonalne (oraz wzrost objętości krwi żylnej) zwiększają ryzyko wystąpienia żylaków w ciąży
- siedzący tryb życia i rodzaj wykonywanej pracy (w pozycji stojącej/siedzącej) – ryzyko rośnie wraz z liczbą przepracowanych lat
- nadwaga, otyłość (związane z siedzącym trybem życia).
Zobacz także: Niewydolność żylna kończyn dolnych – przyczyny, objawy, leczenie
Do czynników ryzyka żylaków i niewydolności żylnej zalicza się też wysoki wzrost oraz zaburzenia statyki stopy (płaskostopie, stopa wydrążona). Ze statystycznego punktu widzenia na żylaki częściej cierpią palacze tytoniu niż osoby niepalące (ryzyko wzrasta z liczbą wypalonych papierosów).
Najczęstszą wtórną przyczyną refluksu żylnego jest zakrzepica (rzadziej wymienia się uraz żyły lub wzrost ciśnienia w jamie brzusznej). Zakrzepica przyczynia się do zwężenia lub niedrożności naczynia żylnego; na skutek procesów naprawczych dochodzi do jego rekanalizacji z jednoczesnym uszkodzeniem/zniszczeniem zastawek.
Zobacz także: Zakrzepica żylna – objawy, badania i leczenie
Jakie są przyczyny żylaków na stopach?
Żyły to naczynia krwionośne, które doprowadzają krew do serca; wyróżnia się układ żył głębokich i układ żył powierzchownych. Żyły głębokie często towarzyszą tętnicom jednoimiennym; żyły powierzchowne biegną niezależnie od tętnic, wykazują dużą zmienność anatomiczną i uchodzą do żył głębokich. Zespolenia między żyłami powierzchownymi kończyn dolnych a żyłami głębokimi to tzw. żyły przeszywające. Zastawki, które się w nich znajdują, umożliwiają przepływ krwi tylko w kierunku od żył powierzchownych do żył głębokich.
Patomechanizm przewlekłej choroby żylnej (CVD) jest złożony i wieloetapowy. Początkowe nadciśnienie naczyniowe prowadzi do dysfunkcji zastawek żylnych i nasilającego się refluksu naczyniowego (pierwotna postać CVD) lub do utworzenia zakrzepu w świetle naczynia i upośledzenia przepływu (postać wtórna CVD).
Uważa się, że za pierwotną CVD odpowiadają strukturalne i biochemiczne zmiany zachodzące w ścianie żyły. Proces ten wciąż nie został w pełni poznany, ale prawdopodobnie odbywa się jednocześnie w różnych odcinkach naczyń żylnych. Duże znaczenie przypisuje się zaburzeniom budowy tkanki łącznej, które modyfikują napięcia naczyń. Wyniki badań histologicznych wykazują ścieńczenie warstwy wewnętrznej naczyń i zwłóknienia między warstwą zewnętrzną a wewnętrzną (uszkodzenia/atrofię włókien kolagenowych i elastynowych oraz dezorganizację warstwy mięśniowej).
W żylakach podudzi wykazano zwiększoną ilość kolagenu, a zmniejszoną ilość elastyny i włókien mięśniowych. Co ciekawe, podobne zmiany występują u pacjentów bez zmian żylakowych, ale z wyższym ryzykiem ich powstania. Podejrzewa się zatem, że nieprawidłowości w strukturze żył poprzedzają rozwój żylaków i przewlekłej niewydolności żylnej. Nie ma jednak pewności, czy zaburzenia te stanowią pierwotną przyczynę CVD, czy może są skutkiem innych patologii.
Początek wtórnej postaci CVD stanowi zazwyczaj epizod ostrej zakrzepicy żył głębokich (deep vein thrombosis; DVT), który przyczynia się do powstania niewydolności żylnej i objawów klinicznych (takich jak ból, obrzęk, żylaki, zmiany skórne aż do owrzodzeń – tzw. zespół pozakrzepowy).
Jakie są objawy żylaków kończyn dolnych?
Żylaki kończyn dolnych (czyli poszerzone i wydłużone odcinki naczyń żylnych) dzieli się na dwie podstawowe kategorie: żylaki pierwotne i żylaki wtórne (związane z zespołem pozakrzepowym). Inna klasyfikacja wyróżnia:
- żylaki pniowe – zlokalizowane w obrębie pnia dużej żyły lub żył powierzchownych
- żylaki siatkowate – w skórze właściwej, o średnicy zwykle poniżej 4 mm, skóra nad nimi często przebarwia się (na kolor niebieskawy-fioletowawy); łącząc się ze sobą, tworzą „siatkę”
- teleangiektazje (pajączki żylne) – drobne poszerzenia naczyń powierzchownych, o średnicy ok. 1 mm; mogą występować pojedynczo lub tworzyć skupiska.
Przeczytaj również: Widoczne żyły na nogach – wskazanie do konsultacji
Żylakom stóp i kończyn dolnych często towarzyszą objawy podmiotowe (oceniane przez pacjenta), które mogą występować już w najwcześniejszych stadiach choroby i poprzedzać objawy przedmiotowe.

Do pierwszych zgłaszanych objawów należy uczucie ciężkości i zmęczenia kończyn dolnych, które narasta wraz z pojawieniem się obrzęku (początkowo – niewielkich obrzęków stóp), po długotrwałym przyjmowaniu pozycji stojącej itd. Największe nasilenie objawów obserwuje się pod koniec dnia. Dolegliwości łagodzi odpoczynek z uniesionymi kończynami, ruch (spacer, marsz, odpowiednie ćwiczenia).
Zobacz także: Obrzęki nóg – dlaczego nogi puchną?
Wśród częstych objawów podmiotowych wymienia się również ból kończyn dolnych (nasilający się w ciągu dnia) oraz bolesne skurcze nocne (kurcze goleni, które mogą współwystępować z obrzękami) związane z zastojem żylnym i narastające w godzinach nocnego odpoczynku. Poza tym zespół niespokojnych nóg (restless legs syndrome; RLS) – zespół objawów opisywany przez pacjentów jako trudny do zdefiniowania dyskomfort kończyn dolnych, związany z przymusem poruszania nogami, uczuciem drętwienia, mrowienia. Objawy występują najczęściej wieczorem po położeniu się do łóżka lub po długotrwałym przyjmowaniu pozycji siedzącej (np. w kinie, samochodzie). Może im towarzyszyć nietolerancja ciepła. Objawy RLS z reguły ustępują w ruchu. Zespół niespokojnych nóg bywa przyczyną m.in. zaburzeń snu (z powodu mimowolnego poruszania kończynami w nocy, okresowych ruchów wykonywanych we śnie).
Zobacz także: Ból kończyn dolnych – jak bolą żylaki?
Innym uciążliwym objawem jest uczucie pieczenia i gorąca kończyn dolnych (najczęściej części dystalnych, stóp), które pacjenci bardzo rzadko wiążą z chorobą żylakową. Z żylakami mogą też łączyć się świąd i podrażnienie skóry (zwłaszcza skóry stóp), które mogą stanowić pierwsze symptomy niewydolności żylnej (poprzedzać żylaki u pacjentów ze stwierdzonym refluksem w badaniu ultrasonograficznym).
Nieleczona choroba żylakowa postępuje i pojawiają się kolejne objawy kliniczne, które uzupełniają obraz przewlekłej niewydolności żylnej. W jej przebiegu obserwuje się zmiany skórne, narastanie dolegliwości bólowych i obrzęków; na podudziach – przebarwienia, zanik biały (atrophie blanche), nawrotowe zapalenia skóry i tkanki podskórnej przyczyniające się do rozwoju obrzęku limfatycznego stopy i podudzia, a z czasem – do stwardnienia skóry i tkanki podskórnej (lipodermatosclerosis). Poważne zaburzenia krążenia i zastój prowadzą do narastających owrzodzeń żylnych podudzia o długotrwałym, wieloletnim przebiegu, które nawracają, są wikłane zakażeniami bakteryjnymi i wiążą się z ryzykiem zmian nowotworowych.
Jakie metody leczenia stosuje się u pacjentów z żylakami na stopach?
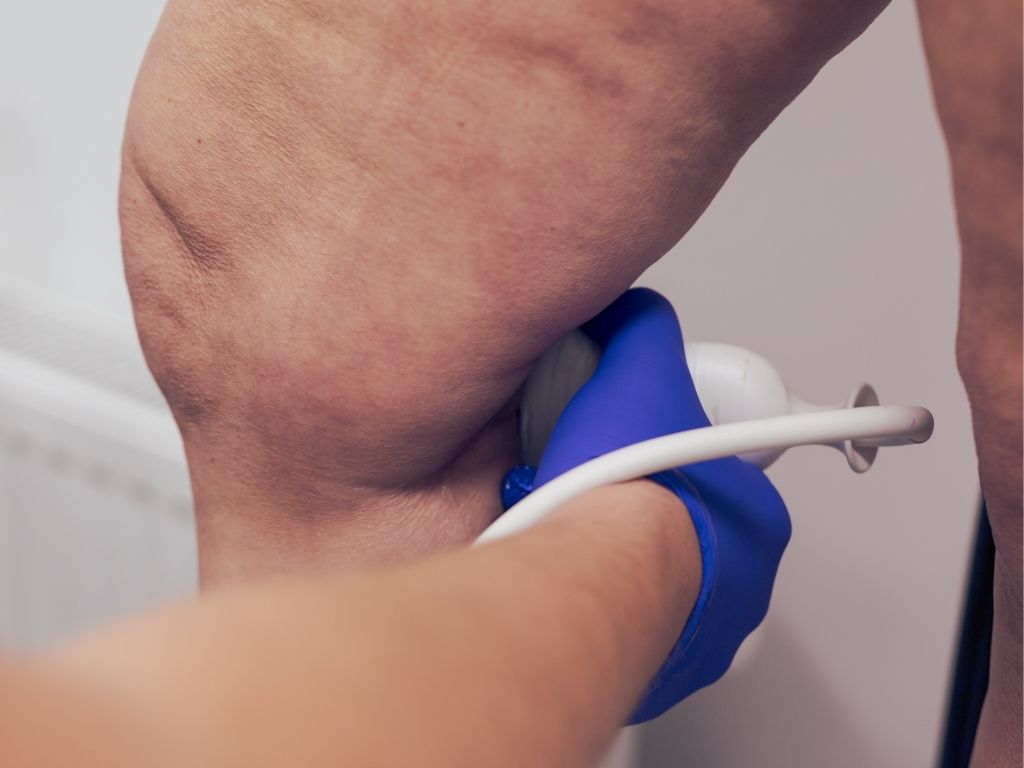
Leczenie przewlekłej niewydolności żylnej obejmuje metody zachowawcze i inwazyjne. Postępowanie ustala lekarz indywidualnie dla każdego przypadku, na podstawie wyniku badania klinicznego i badań dodatkowych, przede wszystkim badania USG Doppler żył kończyn dolnych.
Do zachowawczych metod leczenia żylaków należy:
- Kompresjoterapia (leczenie uciskiem) – stosowanie specjalnych opasek elastycznych lub pończoch o dobranym stopniu ucisku (zmniejsza refluks żylny w układzie żył powierzchownych).
- Elewacja kończyny – odpoczynek z uniesionymi kończynami dolnymi o ok. 15 cm w nocy; w dzień – okresowe unoszenie kończyn powyżej poziomu serca.
- Fizykoterapia – wykonywanie prostych ćwiczeń, które uruchamiają tzw. pompę mięśniową – głównie mięsnie łydki i stopy (ruchy okrężne przodostopiem, zgięcie grzbietowe stopy itp.); poza tym aktywny tryb życia, unormowanie masy ciała i dobór odpowiedniego obuwia (obcas < 5 cm).
- Leczenie farmakologiczne (leki flebotropowe ogólne i/lub miejscowe), których działanie polega głównie na aktywacji powrotu żylnego i limfatycznego. Stosowanie farmakoterapii jest szczególnie uzasadnione u pacjentów, u których leczenie inwazyjne jest przeciwwskazane/niemożliwe; wyniki badań wskazują również na korzyści z farmakoterapii łączonej z leczeniem inwazyjnym.
Zobacz także: Leki na żylaki – tabletki, maści – czy to działa?
Żylaki stóp i kończyn dolnych są objawem przewlekłej choroby żylnej związanej z refluksem żylnym – metody małoinwazyjne i chirurgiczne umożliwiają wyeliminowanie refluksu i nadciśnienia żylnego przez zamknięcie niewydolnych naczyń. Leczenie inwazyjne wykonywane jest ze wskazań estetycznych i/lub leczniczych.
Do nowoczesnych wewnątrznaczyniowych metod leczenia należy ablacja laserem (endovenous laser treatment; EVLT), czyli laserowe usuwanie żylaków w warunkach ambulatoryjnych, w znieczuleniu miejscowym (w zależności od stopnia zaawansowania choroby i liczby niewydolnych naczyń żylnych może być konieczne wykonanie więcej niż jednego zabiegu). Inną metodą laserowego leczenia żylaków jest VascuLife – laser generujący impulsy o długości 1470 nm (inteligentny, w pełni zautomatyzowany system umożliwiający precyzyjne dostosowanie parametrów zabiegowych, zapewniający wysoką skuteczność przy minimalnej inwazyjności i bardzo dobrym profilu bezpieczeństwa).
Do innowacyjnych, bezpiecznych i małoinwazyjnych metod leczenia żylaków należą również:
- ablacja parą wodną (steam vein sclerosis; SVS): zamykanie naczyń żylnych parą wodną – może być samodzielną metodą leczenia lub uzupełnieniem leczenia laserowego (znajduje zastosowanie zwłaszcza w leczeniu żył o krętym przebiegu, leżących płytko pod skórą)
- ablacja mikrofalą (endovenous microwave ablation; EMWA) – zamknięcie niewydolnej żyły za pomocą mikrofal (metodę można łączyć np. ze skleroterapią lub miniflebektomią)
- „klejenie” żylaków (VenaBlock) – nietermiczna metoda leczenia żylaków z zastosowaniem kleju tkankowego (cyjanoakrylowego), który „skleja” ściany naczyń; VenaBlock wykorzystywana jest najczęściej do zamykania głównych pni żylnych (żył odstrzałkowej, odpiszczelowej).
Nie można pominąć skleroterapii, która od lat jest uznaną metodą leczenia różnych postaci przewlekłej niewydolności żylnej.
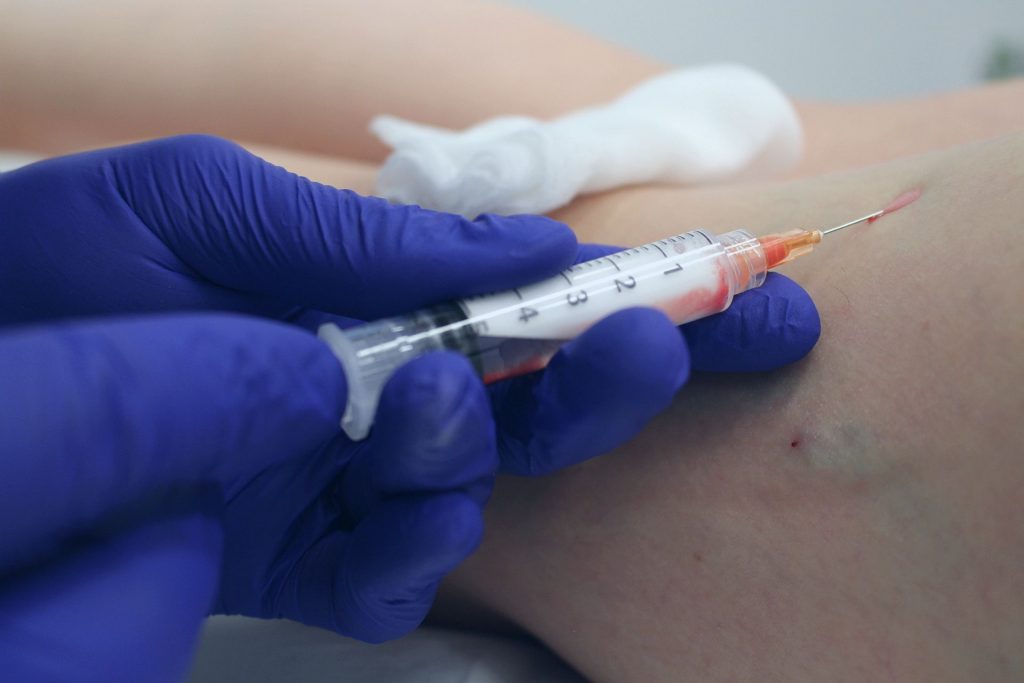
Skleroterapia polega na wstrzyknięciu do światła niewydolnej żyły środka obliterującego (w postaci płynu lub piany), który powoduje uszkodzenie śródbłonka naczyniowego i w konsekwencji prowadzi do zwłóknienia naczynia.
Na szczególną uwagę zasługuje miniflebektomia – metoda umożliwiająca radyklane usunięcie niewydolnego naczynia przez minimalne cięcie chirurgiczne. Miniflebektomia (flebektomia ambulatoryjna) pozwala uzyskać bardzo dobre wyniki kliniczne i estetyczne.
Techniki laserowe wykorzystywane są także w celu zamykania „pajączków naczyniowych” (zastosowanie znajdują systemy typu Fotona SP Dynamis, V-Laser). Do wysoce skutecznych i najbardziej zaawansowanych metod leczenia teleangiektazji i żył siatkowatych należy CLaCS (Cryo-Laser and Cryo-Sclerotherapy) – połączenie laseroterapii, skleroterapii i zaawansowanego obrazowania naczyń Vein Viewer (w „rozszerzonej rzeczywistości” – augmented reality).
Profilaktyka - czy żylaków na stopach można uniknąć?
Opracowano wiele zaleceń dotyczących profilaktyki przewlekłej choroby żylnej, obejmujących działania ukierunkowane na poprawę ogólnego stanu zdrowia i kondycji fizycznej przez zmianę trybu życia (większa aktywność fizyczna) i unormowanie masy ciała (gdy to konieczne).
Jak wspominaliśmy, hemodynamika żył wykorzystuje pracę mięśni szkieletowych, jednak warunkiem działania pompy mięśniowej jest sprawny aparat zastawkowy. W przeciwnym wypadku cofaniu się krwi żylnej zapobiega kompresjoterapia – stosowanie opasek lub pończoch uciskowych.
Ruch ma zasadnicze znaczenie w profilaktyce żylaków i przewlekłej niewydolności żylnej. Do zalecanych form aktywności należą marsze (również nordic walking) i spacery (np. codzienny marsz do pracy zamiast jazdy samochodem lub korzystania z komunikacji miejskiej). Wskazana jest również jazda na rowerze (ew. rowerek do ćwiczeń), pływanie, gimnastyka w wodzie, taniec, bieganie/jogging. Jednak niektóre dyscypliny sportowe mogą zwiększać ryzyko CVD – niewskazane jest m.in. uprawianie sportów siłowych (jak zapasy, podnoszenie ciężarów), sportów walki, piłki nożnej i ręcznej (ryzyko urazów).
Należy unikać długotrwałego przyjmowania pozycji stojącej lub siedzącej i zadbać o poprawę drenażu żylnego – spać z kończynami uniesionymi o 10-15 cm, przed zaśnięciem przez kilka minut ćwiczyć „rowerek w powietrzu” (wykonywać ruchy kończyn dolnych jak podczas jazdy na rowerze). Można też wykonywać naprzemienne ruchy prostowania grzbietowego stopy i zginania części podeszwowej (ćwiczenia tego rodzaju zwiększają powrót żylny – można je wykonywać także w czasie pracy, długich podróży itp.). Konieczna jest również korekta zaburzeń statyki stopy w celu poprawy drenażu żylnego stóp podczas chodzenia.
Wykonywanie ćwiczeń biernych i czynnych wspomaga opróżnianie naczyń żylnych i limfatycznych oraz pobudza ich kurczliwość. Każdy cykl ćwiczeń powinno rozpoczynać i kończyć głębokie oddychanie (poprawiające powrót żylny i przepływ w krwi w naczyniach żylnych).
Zaleca się ćwiczyć 2 razy dziennie (rano i wieczorem) w pozycji leżącej na lekko nachylonej powierzchni (kończyny dolne nieco powyżej poziomu głowy). Ćwiczenia powinny uwzględniać ruchy w dużych i małych stawach, w tym:
- uginanie i prostowanie uniesionych kończyn
- wykonywanie ruchów okrężnych w stawach stopy (obu stóp jednocześnie, naprzemiennie na zewnątrz i do środka)
- zginanie i prostowanie obu stóp równocześnie.
Ćwiczenia można wykonywać również w pozycji stojącej: stojąc boso na twardej powierzchni, złączyć stopy, następnie unieść jedną piętę możliwie najwyżej, nie odrywając palców od podłogi, opuścić. Powtarzać cyklach po 15 razy na jedną kończynę.
W profilaktyce żylaków stóp i kończyn dolnych należy uwzględnić rolę żył powierzchownych w procesach termoregulacji – wzrost temperatury wiąże się z poszerzeniem naczyń żylnych i zastojem. Profilaktyka niewydolności żylnej powinna zatem obejmować unikanie ekspozycji na wysokie temperatury: gorących kąpieli, długotrwałego przebywania na słońcu, w saunach i łaźniach tureckich. Działanie niskiej temperatury powoduje obkurczanie żył, dlatego zimny/chłodny prysznic kończyn dolnych, szczególnie goleni, redukuje obrzęki stóp, zmniejsza uczucie ciężkości kończyn dolnych i kurcze mięśni (wskazany zwłaszcza pod koniec dnia w miesiącach letnich).
Generalnie higieniczny, prozdrowotny tryb życia odciąża układ żylny i limfatyczny oraz zapobiega rozwojowi przewlekłej choroby żylnej.
Źródła:
Spiridon M, Corduneanu D. Chronic venous ınsufficiency: a frequently underdiagnosed and undertreated pathology. Maedica (Buchar) 2017;12:59–61.
de Mik SM, Stubenrouch FE, Legemate DA, Balm R, Ubbink DT. Treatment of varicose veins, international consensus on which major complications to discuss with the patient: A Delphi study. Phlebology. 2019;34(3):201-207
Marola S, Ferrarese A, Solej M et al. Management of venous ulcers: State of the art. Int J Surg. 2016;33 Suppl 1:S132-4.
Flore R, Ponziani FR, Gerardino L et al. Biomarkers of low‐grade inflammation in primary varicose veins of the lower limbs. Eur Rev Med Pharmacol Sci. 2015;19(4):557‐562.
Alavi A, Sibbald RG, Phillips TJ et al. What’s new: Management of venous leg ulcers: Approach to venous leg ulcers. J Am Acad Dermatol. 2016;74(4):627-40; quiz 641-2.
Rohan C P, Badel P, Lun B et al. Biomechanical response of varicose veins to elastic compression: a numerical study. J Biomech. 2013;46(3):599–603.
Medical Advisory Secretariat. Endovascular laser therapy for varicose veins: an evidence-based analysis. Ont Health Technol Assess Ser. 2010;10(6):1-92.
Gloviczki P, Comerota AJ, Dalsing MC et al. The care of patients with varicose veins and associated chronic venous diseases: clinical practice guidelines of the Society for Vascular Surgery and the American Venous Forum. J Vasc Surg 2011; 53 5 Suppl: 2S– 48S.
Kundu S, Lurie F, Millward SF et al. Recommended reporting standards for endovenous ablation for the treatment of venous insufficiency: joint statement of the American Venous Forum and the Society of Interventional Radiology. J Vasc Interv Radiol 2007; 18: 1073–1080.
Yılmaz S, Çakır Peköz B, Dincer N et al. Classification of reflux patterns in patients with great saphenous vein insufficiency and correlation with clinical severity. Diagn Interv Radiol. 2021;27(2):219-224.
Editor’s Choice – Management of Chronic Venous Disease: Clinical Practice Guidelines of the European Society for Vascular Surgery (ESVS). Eur J Vasc Endovasc Surg. 2015;49(6):678-737.
Biemans AA, Kockaert M, Akkersdijk GP et al. Comparing endovenous laser ablation, foam sclerotherapy, and conventional surgery for great saphenous varicose veins. J Vasc Surg 2013; 58: 727–734 e721.
Hawro P., Gabriel M., Madycki G. et al. Zalecenia dotyczące wykonywania ultrasonograficznego badania dopplerowskiego żył kończyn dolnych Polskiego Towarzystwa Chirurgii Naczyniowej i Polskiego Towarzystwa Flebologicznego. Acta Angiologica. 2013; 19 (3): 99-117.
Beebe-Dimmer JL, Pfeifer JR, Engle JS, Schottenfeld D. The epidemiology of chronic venous insufficiency and varicose veins. Ann Epidemiol. 2005;15:175–184.
DePopas E, Brown M. Varicose Veins and Lower Extremity Venous Insufficiency. Semin Intervent Radiol. 2018;35(1):56-61.
Oliveira RÁ, Mazzucca ACP, Pachito DV et al. Evidence for varicose vein treatment: an overview of systematic reviews. Sao Paulo Med J. 2018;136(4):324-332.
Tolu I, Durmaz MS. Frequency and Significance of Perforating Venous Insufficiency in Patients with Chronic Venous Insufficiency of Lower Extremity. Eurasian J Med. 2018;50(2):99-104.