Obrzęki kończyn dolnych powstają w wyniku nagromadzenia płynu w przestrzeni międzykomórkowej; mogą być skutkiem urazu, stanu zapalnego, pojawiać się w przebiegu wielu schorzeń. Obrzęk nóg jest kliniczną manifestacją np. niewydolności żylnej, jednak za obrzęki może odpowiadać wiele czynników – kilka czynników przyczynowych często współwystępuje u jednego pacjenta. Obrzęki mogą współistnieć ze zmianami skórnymi; być jedno- lub obustronne, symetryczne i asymetryczne, bolesne i niebolesne, ostre i przewlekłe.

Obrzęki twarde umiejscowione są podpowięziowo, obrzęki miękkie – nadpowięziowo. Obrzęk ostry występuje m.in. w przebiegu bakteryjnych stanów zapalnych, chorób reumatycznych o podłożu autoimmunologicznym, po urazach (w tym po urazach jatrogennych, np. po operacji). Obrzęk przewlekły obserwowany jest rzadziej; przewlekłe obrzęki o etiologii limfatycznej lub żylnej przyczyniają się do zmniejszenia podaży substancji odżywczych i prowadzą do zaburzeń troficznych skóry.
- Układ limfatyczny i chłonka, czyli jak powstają obrzęki?
- Przyczyny obrzęków nóg – obrzęki limfatyczne
- Szacuje się, że obrzęk limfatyczny dotyczy ok. 140 milionów osób na świecie
- Przewlekłe obrzęki limfatyczne: pierwotne i wtórne
- Obrzęki limfatyczne nóg: podział i stopnie zaawansowania
- Obrzęk limfatyczny (chłonny): objawy
- Profilaktyka i leczenie obrzęku chłonnego
- Przyczyny obrzęków nóg – zakrzepica żylna
- DVT, czyli obrzęki i zakrzepy
- Jak wygląda obrzęk nóg w różnych postaciach zakrzepicy?
- Profilaktyka zakrzepicy – jak zapobiegać obrzękom?
- Przyczyny obrzęków nóg – niewydolność żylna
- Obrzęki i inne objawy przewlekłej niewydolności żylnej
- Profilaktyka przewlekłej niewydolności żylnej – jak zapobiegać obrzękom?
- Diagnostyka
- Diagnostyka obrzęku limfatycznego
- Diagnostyka zakrzepicy żył głębokich
- Diagnostyka przewlekłej niewydolności żylnej
- Leczenie zabiegowe w przypadku niewydolności żylnej – leczenie endowaskularne
- Leczenie zabiegowe przewlekłej niewydolności żylnej – skleroterapia
- Kompresjoterapia
Układ limfatyczny i chłonka, czyli jak powstają obrzęki?
Najczęściej u podstawy obrzęków leży niewydolność układu limfatycznego: dynamiczna, mechaniczna lub mieszana.
Mechanizm powstawania obrzęków można próbować tłumaczyć, opierając się na tzw. prawie Starlinga. W dużym uproszczeniu, mówi ono o równowadze między mechanizmami filtracji i resorpcji, regulowanej przez różnicę ciśnień hydrostatycznych (po stronie tętniczej) oraz ciśnień onkotycznych (po stronie żylnej). Dobowa filtracja w naczyniach włosowatych (wszystkich oprócz nerek) wynosi ok. 20 l, natomiast resorpcja w ciągu doby – ok. 18 l płynu. Powstała różnica, czyli ~2 l płynu, jest transportowana drogą naczyń chłonnych (limfatycznych). Jeśli jednak ta misterna równowaga ulegnie zaburzeniu, tworzą się obrzęki.
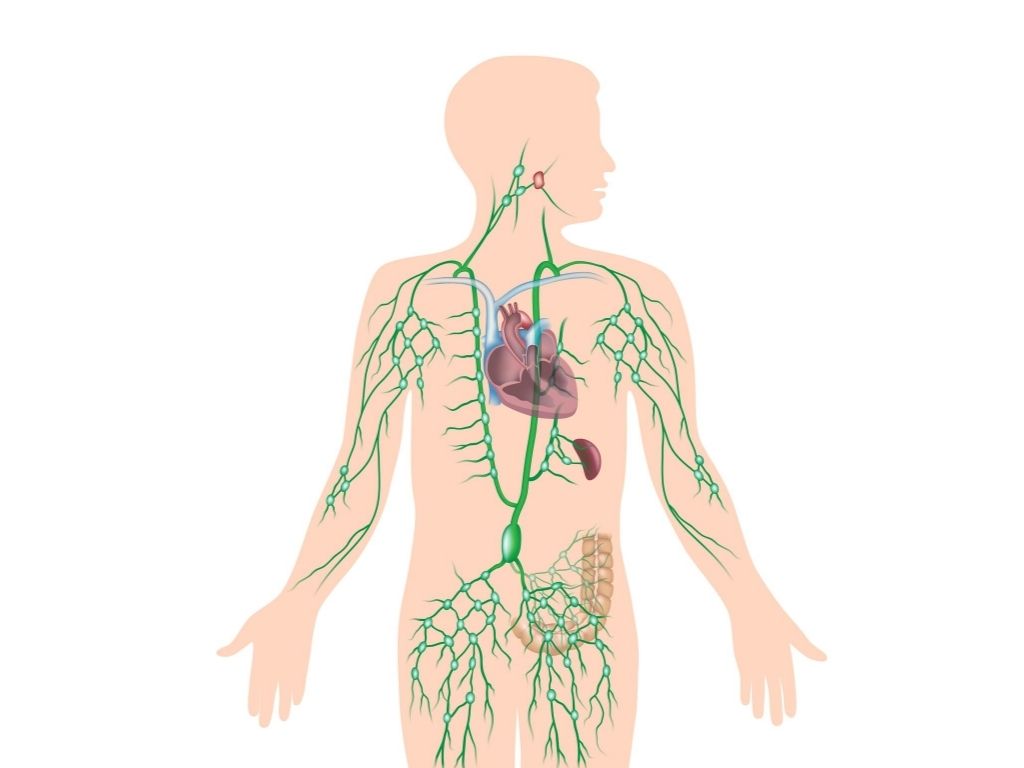
Układ naczyń chłonnych, czyli limfatycznych (vasa lymphatica), zawiera chłonkę (limfę). Układ limfatyczny uczestniczy m.in. w usuwaniu produktów przemiany materii i regulacji przepływu płynów ciała. Chłonka, która krąży w naczyniach limfatycznych, przypomina osocze krwi, jest niemal bezbarwna i klarowna. Limfa jest nieustannie odsączana z naczyń włosowatych i komórek do przestrzeni międzykomórkowych. Składa się głównie z wody, soli mineralnych, białek, tłuszczów, enzymów i leukocytów.
W skład układu chłonnego wchodzą naczynia chłonne włosowate i odprowadzające naczynia chłonne zbiorcze różnej wielkości, wielkie pnie chłonne i węzły chłonne. Układ naczyń limfatycznych rozpoczyna się na „obwodzie” (podobnie jak naczynia włosowate układu krwionośnego). Naczynia chłonne prowadzą chłonkę w kierunku równoległym do układu żylnego, a główne naczynie zbiorcze wpada do układu żylnego.
Ściana naczyń chłonnych włosowatych zbudowana jest ze śródbłonka. Naczynia chłonne zbiorcze (w tym wielkie pnie chłonne) mają ścianę trójwarstwową (złożoną z błony wewnętrznej, środkowej i zewnętrznej). Znajdują się w nich liczne zastawki, które prowadzą chłonkę tylko w jednym kierunku (od przestrzeni międzykomórkowych do żył).
Podobnie jak w układzie żylnym, naczynia chłonne dzieli się na skórne (lub powierzchowne) i głębokie, które najczęściej towarzyszą naczyniom krwionośnym, przebiegając w ich powrózkach naczyniowych. Małe naczynia chłonne zbierają limfę z przestrzeni międzykomórkowych. Z obwodu naczynia chłonne prowadzą chłonkę do węzłów chłonnych, gdzie jest oczyszczana. Jeden węzeł chłonny przyjmuje wiele naczyń doprowadzających, a oddaje tylko nieliczne naczynia odprowadzające. Większe naczynia limfatyczne transportują chłonkę do największych naczyń chłonnych, które odprowadzają ją do żył. Z kończyn dolnych limfa odprowadzana jest przez lewy i prawy pień lędźwiowy, które – po połączeniu z pniem jelitowym – tworzą przewód piersiowy.
Za ruch limfy odpowiadają skurcze naczyń limfatycznych i limfangiony. Limfangion to odcinek naczynia limfatycznego ograniczony dwoma półksiężycowatymi zastawkami. Taki układ zastawek pulsuje i przesuwa limfę.
Jak wspominałem, obrzęki mogą być powodowane mechaniczną, dynamiczną lub mieszaną niewydolnością limfatyczną.
W tzw. obrzęku mechanicznym objętość limfy jest prawidłowa. Obrzęk mechaniczny pierwotny oznacza uszkodzenie układu chłonnego i upośledzenie jego drożności związane z wadami wrodzonymi lub rozwojowymi naczyń limfatycznych. Obrzęk mechaniczny wtórny zwykle jest wynikiem urazu lub schorzeń powodujących uszkodzenia naczyń limfatycznych.
Do obrzęków dynamicznych natomiast przyczynia się wzrost objętości wytwarzanego płynu tkankowego, bez nieprawidłowości naczyń limfatycznych. Czyli sprawny układ naczyń chłonnych nie może odprowadzić nadmiernej ilości płynu. Wzrost ciśnienia w naczyniach limfatycznych może powodować ich rozciąganie i przyczyniać się do upośledzenia pracy zastawek (zaburzenia ich szczelności i przepuszczalności).
W obrzęku mieszanym uszkodzenie naczyń chłonnych towarzyszy większej objętości chłonki; dochodzi do obniżenia pojemności transportowej przy zwiększonym obciążeniu limfatycznym.
Do najczęstszych przyczyn obrzęku należy niewydolność żylna (dynamiczna lub mieszana).
Przyczyny obrzęków nóg – obrzęki limfatyczne
Obrzęk chłonny (lymphoedema) to zespół zmian patologicznych, powstałych w następstwie utrudnionego odpływu chłonki i nagromadzenia się w przestrzeni międzykomórkowej wody, białka, limfocytów i produktów metabolicznych. Przewlekły obrzęk limfatyczny najczęściej dotyczy kończyn dolnych – początkowo jest „ciastowaty”, po uciśnięciu palcem widoczne jest zagłębienie; z czasem twardnieje skóra przodostopia, dochodzi do obrzęku palców (tzw. palce kiełbaskowate).
Szacuje się, że obrzęk limfatyczny dotyczy ok. 140 milionów osób na świecie
U podstaw obrzęku chłonnego leżeć mogą wady rozwojowe naczyń chłonnych lub uszkodzenia układu limfatycznego w przebiegu różnych chorób, np. przewlekłej niewydolności żylnej, stanów zapalnych naczyń i węzłów chłonnych, uszkodzenie pourazowe i in.
Nagromadzenie płynu tkankowego na skutek niewydolności limfatycznej ma swoje następstwa. Wrodzone lub wtórne utrudnienie odpływu chłonki prowadzi nie tylko do obrzęków, lecz również do rozrostu tkanki łącznej, rogowacenia skóry, nawrotowych zapaleń naczyń chłonnych i postępującego przerostu tkanki podskórnej. W krańcowych przypadkach obserwuje się zniekształcenie kończyny dolnej, która może osiągać monstrualne rozmiary (tzw. słoniowacizna; elephantiasis). Jak do tego dochodzi?
W przestrzeni tkankowej i naczyniach chłonnych gromadzi się płyn bogaty w białko, w którym znajdują się np. komórki odpornościowe, produkty metaboliczne, komórki śródbłonka, komórki w procesie apoptozy (czyli podczas zaprogramowanej, samobójczej śmierci komórki). Dochodzi do proliferacji (namnażania) keratynocytów i fibroblastów oraz postępującego włóknienia tkanek. Obrzęknięte tkanki stają się podatne na kolonizację przez mikroorganizmy penetrujące skórę i rozwój stanów zapalnych, które wzmagają uszkodzenia naczyń limfatycznych i nasilają procesy włóknienia. Uszkodzenie dróg i naczyń chłonnych prowadzi do upośledzenia odpowiedzi immunologicznej w rejonie obrzęku. Skóra przestaje pełnić skuteczne funkcje barierowe – zwiększa się jej skłonność do zakażeń nawet w wyniku drobnych urazów, co dodatkowo nasila obrzęk. Zapalenie wzmaga też limfangiogenezę, czyli proces tworzenia nowych naczyń limfatycznych (który jest wynikiem uszkodzeń układu limfatycznego). Uważa się, że nasilona limfangiogeneza ma udział w procesach nowotworowych: umożliwia tworzenie przerzutów i wpływa na niekorzystny przebieg choroby. Nasilona limfangiogeneza w przebiegu przewlekłego obrzęku chłonnego może zatem prowadzić do niekontrolowanego nowotworzenia i rozwoju naczyniakomięsaka limfatycznego.
Mechaniczna niewydolność chłonna natomiast jest następstwem pierwotnego lub wtórnego uszkodzenia naczyń limfatycznych, które zaburza lub uniemożliwia odpływ chłonki.
Przewlekłe obrzęki limfatyczne: pierwotne i wtórne
Przyjmuje się, że przyczyną pierwotnego (wrodzonego) obrzęku chłonnego jest wrodzony niedorozwój lub brak naczyń limfatycznych i węzłów chłonnych.
Pierwotne obrzęki limfatyczne dzieli się na:
- wczesne – rzadkie, najczęściej obserwowane po urodzeniu lub w dzieciństwie;
- późne (ok. 80% przypadków obrzęków pierwotnych) – przede wszystkim na kończynach dolnych, częstość występowania większa u kobiet.
Późny pierwotny obrzęk chłonny kończyn dolnych najczęściej przyjmuje postać obrzęku:
- z powodu obwodowej niedrożności naczyń: obustronny, umiarkowany, poniżej kolan (zwykle dotyczy kobiet w wieku pokwitania);
- z powodu niedrożności układu chłonnego w okolicy biodrowej i pachwinowej.
Nabyty (wtórny) obrzęk limfatyczny tworzy się na skutek uszkodzenia naczyń lub węzłów chłonnych w konsekwencji:
- urazu, urazu jatrogennego (m.in. po wycięciu pachwinowych węzłów chłonnych w przypadku nowotworów);
- zakażenia (rana, owrzodzenie, ukąszenie) powodującego zapalenie naczyń lub węzłów chłonnych;
- nowotworu układu chłonnego lub guza uciskającego/naciekającego węzły chłonne;
- filariozy (choroby pasożytniczej częstej w krajach tropikalnych).
Obrzęk często ma charakter mieszany.
Obrzęki limfatyczne nóg: podział i stopnie zaawansowania
Wyróżnia się obrzęki limfatyczne:
- małe (przyrost objętości kończyny do 20%),
- średnie (przyrost objętości kończyny o 20–40%),
- duże (przyrost objętości kończyny o ponad 40%).
Można wyróżnić następujące stopnie zaawansowania obrzęku limfatycznego kończyn dolnych:
- stopień 0 – obejmuje stopę;
- stopień I – zajęta stopa i 1/2 goleni;
- stopień II – zajęta stopa i cała goleń;
- stopień III – do 1/2 uda;
- stopień IV – dotyczy całej kończyny.
Obrzęk limfatyczny (chłonny): objawy
Przewlekły obrzęk chłonny jest twardy, gumowaty i ustępuje tylko nieznacznie po odpoczynku z uniesioną kończyną. Skóra jest blada, prawidłowo ucieplona.
Początkowo po uciśnięciu kończyny w rejonie obrzęku pozostaje zagłębienie. Obrzęk pojawia się w okolicy kostek lub na grzbiecie stopy; z czasem zajmuje całą kończynę, niekiedy także narządy płciowe i pośladek. Stwierdza się objaw Stemmera (nie można ująć w fałd skóry grzbietu drugiego palca stopy). Rozwój obrzęku prowadzi do jego włóknienia, twardnienia, niepodatności na ucisk. Dochodzi do zaniku gruczołów łojowych i potowych, wypadania włosów; obserwuje się zmiany skórne (zgrubienie, rogowacenie, ogniska limfotoku). Zwiększa się skłonność do zakażeń, zwłaszcza na stopie i goleni (zaczerwienienie, napięcie skóry, gorączka). Paznokcie stają się kruche i łamliwe, żółkną. W bardzo zaawansowanych stanach rozwija się słoniowacizna.
Choroba ma powolny, ale postępujący przebieg. Obrzęk chłonny najczęściej jest niebolesny (dolegliwości bólowe wskazują zwykle na wystąpienie stanu zapalnego lub zaostrzenie już toczącego się procesu zapalnego). Po wielu latach może dojść do rozwoju naczyniakomięsaka limfatycznego (lymphangiosarcoma). To rzadkie powikłanie, obserwowane po mastektomii w obszarze przewlekłego obrzęku chłonnego kończyny górnej. Dowiedziono jednak, że u niektórych chorych naczyniakomięsak limfatyczny może rozwinąć się także na podłożu przewlekłego obrzęku kończyny dolnej.
Zobacz także: Ból żylaków kończyn dolnych – jak bolą żylaki?
Profilaktyka i leczenie obrzęku chłonnego
Typowy obrzęk chłonny powstaje w wyniku niewydolności limfatycznej; wiąże się z ograniczeniem czynnościowej pojemności transportowej układu chłonnego na skutek niewydolności, wad czy zaburzeń czynnościowych naczyń chłonnych.
Jak wspominaliśmy, niewydolność układu limfatycznego może mieć charakter mechaniczny lub dynamiczny. Niewydolność dynamiczna oznacza stan, w którym prawidłowo działający, nieuszkodzony układ limfatyczny nie może odprowadzić nadmiaru płynu tkankowego – w związku z tym wielu autorów nie zalicza tej postaci obrzęku do obrzęków chłonnych. Wzrost objętości płynu tkankowego w takich przypadkach jest konsekwencją niewydolności innych narządów (np. serca, naczyń żylnych, nerek,). Obrzęki tego rodzaju wymagają przede wszystkim leczenia choroby podstawowej.
Natomiast w profilaktyce i leczeniu zachowawczym obrzęku limfatycznego (chłonnego) zaleca się:
- unikanie stania i długotrwałego siedzenia,
- unoszenie chorej kończyny,
- przestrzeganie zasad higieny skóry,
- stosowanie stopniowego ucisku – kompresjoterapii (pończochy, podkolanówki, opaski elastyczne),
- stosowanie masaży (przerywany masaż pneumatyczny),
- unikanie urazów,
- profilaktykę i prawidłowe leczenie zakażeń skóry kończyn.
Przy rozległych obrzękach chłonnych rozważa się leczenie mikrochirurgiczne. W przypadkach opornych na kompresjoterapię dobre wyniki leczenia uzyskuje się po liposukcji.
Przyczyny obrzęków nóg – zakrzepica żylna
Zakrzepica żył głębokich (deep vein thrombosis, DVT) i zator tętnicy płucnej (pulmonary embolism, PE) stanowią podstawowe elementy żylnej choroby zakrzepowo-zatorowej (venous thromboembolism, VTE).
Co prawda, zakrzepica żył głębokich u wielu pacjentów ma przebieg bezobjawowy lub skąpoobjawowy, ale w przypadkach symptomatycznych obrzęk (zwłaszcza jednej kończyny dolnej) należy do najczęstszych manifestacji klinicznych choroby. Obrzęk występuje zwykle w dystalnej części kończyny na grzbiecie stopy, w okolicy kostek i na podudziu.
W Stanach Zjednoczonych co roku odnotowuje się ok. 200 tys. nowych przypadków zakrzepicy, w Polsce na DVT zapada 50–60 tys. osób rocznie. Częstość występowania choroby od lat nie ulega zmniejszeniu i utrzymuje się na podobnym poziomie lub wzrasta. Czynniki ryzyka są, niestety, coraz powszechniejsze.
Przyczyną 70% przypadków obrzęku jednej kończyny dolnej jest zakrzepica żył głębokich (różnica obwodów kończyn wynosi ≥2 cm).
Zobacz także: Zakrzepica żylna – objawy, badania, leczenie
Do rozwoju zakrzepicy żył głębokich usposabia tzw. triada Virchowa, czyli:
- zmiany w śródbłonku naczyniowym, w szczególności powikłania uszkodzenia śródbłonka (np. podczas zabiegów chirurgicznych, w wyniku naciekania ścian naczyń przez nowotwory lub dożylnego leczenia cytostatycznego nowotworów) – za uszkodzenie ściany żyły mogą odpowiadać procesy patologiczne toczące się w żyle lub w jej sąsiedztwie;
- zastój żylny (bardzo częsta przyczyna obrzęków kończyn dolnych) – zwolnienie przepływu krwi upośledza procesy krzepnięcia (na zastój żylny szczególnie narażeni są chorzy unieruchomieni, z niewydolnością krążenia, po udarze mózgu, pacjentki w połogu i in.),
- zmiany składników krwi (np. nabyte i wrodzone trombofilie, nowotwory, leczenie hormonalne, zakażenie, sepsa) – m.in. u pacjentów z nadpłytkowością predysponującą do wykrzepiania wewnątrznaczyniowego.
Wśród przyczyn zakrzepicy żył głębokich wymienia się przede wszystkim:
- wiek (pow. 40 lat);
- długotrwałe unieruchomienie (zwłaszcza kończyn dolnych);
- ciążę i połóg;
- przebytą zakrzepicę żylną;
- otyłość;
- żylaki kończyn dolnych;
- chorobę nowotworową;
- sepsę;
- operacje;
- urazy i złamania kości (w szczególności kończyn dolnych);
- zażywanie doustnych środków antykoncepcyjnych;
- zaawansowaną niewydolność serca;
- udar mózgu;
- nadpłytkowość;
- trombofilię wrodzoną;
- obecność cewnika w żyle (zwłaszcza w żyle udowej);
- choroby wątroby (wątroba odpowiada za syntezę czynników krzepnięcia, inhibitorów czynników krzepnięcia i innych składników układu fibrynolitycznego; schorzenia wątroby prowadzą do zaburzenia równowagi układu krzepnięcia);
- choroby zapalne jelit;
- zespół nerczycowy.
Zobacz także: Żylaki w ciąży – co robić, jeżeli się pojawią?
Zazwyczaj u jednego pacjenta współistnieje kilka czynników ryzyka DVT. Na zakrzepicę żył głębokich szczególnie narażeni są pacjenci w podeszłym wieku, po operacjach nowotworów, urazach rdzenia kręgowego, złamaniach kości udowej, po wszczepieniu endoprotezy stawu biodrowego i kolanowego.
Do zaburzeń krzepnięcia krwi, które mogą stanowić kluczowy czynnik w patogenezie procesu zakrzepowego, przyczyniają się m.in.
- niedobory antytrombiny III (występująca w osoczu antytrombina III należy do najważniejszych inhibitorów układu krzepnięcia krwi, tzn. odpowiada za hamowanie układu krzepnięcia);
- niedobory białka C lub białka S – białko S w organizmie działa wspólnie z białkiem C, wpływając na hamowanie procesu krzepnięcia krwi (działając przeciwzakrzepowo)
- nadpłytkowość;
- zaburzenia równowagi układu fibrynolitycznego – fibrynoliza stanowi przeciwwagę dla procesu krzepnięcia krwi; rola układu fibrynolitycznego polega na kontroli ilości włóknika powstającego z fibrynogenu w wyniku aktywacji krzepnięcia, ograniczeniu tworzenia się skrzepliny i utrzymaniu płynności krwi.
DVT, czyli obrzęki i zakrzepy
Obrzęk stopy i podudzia wskazuje na szerzenie się zakrzepu w obrębie żyły podkolanowej i wyżej. Różnie nasilony obrzęk całej kończyny może świadczyć o zakrzepicy w odcinku udowo-biodrowym lub (rzadziej) w żyle głównej dolnej. Obrzęk obustronny może świadczyć o zakrzepicy obustronnej lub zakrzepicy żyły głównej dolnej.
Do innych objawów choroby należy poszerzenie żył powierzchownych, które utrzymuje się przy uniesieniu kończyny o 45°. Nadmierne wypełnienie żył powierzchownych wynika z zablokowania (przez zakrzepy) odpływu krwi przez żyły głębokie i skierowania jej do żył powierzchownych. Czasem zakrzepy wyczuwalne są w żyłach powierzchownych.
W części przypadków wystąpieniu DVT towarzyszy stan podgorączkowy lub gorączka, której przyczyną jest stan zapalny w obrębie ściany naczynia żylnego i wokół niego. Stan zapalny oraz zwiększony przepływ krwi w naczyniach włosowatych mogą powodować też zaczerwienienie skóry.
Zakrzepica żył głębokich oznacza powstanie zakrzepu w układzie żył głębokich (ulokowanych pod powięzią głęboką), najczęściej kończyn dolnych. Zakrzep tworzą głównie płytki krwi, które ulegają adhezji (przylegają) do uszkodzonego śródbłonka lub warstwy podśródbłonkowej oraz ulegają agregacji (zlepieniu). W ten sposób powstaje siatka, w której osadza się włóknik, krwinki białe i czerwone. Utworzona skrzeplina narasta aż do najbliższej dużej bocznicy, w której jej powiększanie się jest najczęściej hamowane przez napływający strumień krwi. Ogon skrzepliny może luźno balotować w świetle żyły.
Zakrzepy mogą ulec rekanalizacji (może dojść do częściowego rozpuszczenia skrzepliny); może dojść też do przerośnięcia skrzepliny przez tkankę łączną i całkowitego zamknięcia naczynia (zakrzep zamykający). Do groźnych powikłań, oprócz zamknięcia światła naczynia, należy zator tętnicy płucnej spowodowany przez skrzeplinę, która odrywa się od ściany naczynia i płynie z prądem krwi.
W wyniku rekanalizacji dochodzi do uszkodzenia wewnętrznej ściany żyły i zastawek, które (podobnie jak zarośnięcie żyły) może prowadzić do przewlekłej niewydolności żylnej.
Jak wygląda obrzęk nóg w różnych postaciach zakrzepicy?
Zakrzepica żył goleni
Nieduży obrzęk na grzbiecie stopy lub w okolicy kostek może wystąpić w przebiegu zakrzepicy żył goleni. Pacjenci zgłaszają czasem ból nasilający się podczas chodzenia i uczucie ciasnoty w łydce (najczęściej jednak zakrzepica żył goleni przebiega bezobjawowo).
W badaniu palpacyjnym stwierdza się tkliwość lub bolesność uciskową łydki. W części przypadków występuje tzw. objaw Homansa – ból łydki podczas biernego zgięcia grzbietowego stopy i/lub w czasie stawania na palcach. Objaw Homansa jest następstwem podrażnienia mięśni łydki przez proces zakrzepowy.
Zakrzepica żył udowych i biodrowych
W przebiegu zakrzepicy żył udowych i biodrowych obrzęk jest już wyraźny i sięga wyżej (nawet do uda). Stwierdza się ocieplenie kończyny; skóra jest lekko napięta, zasiniona i błyszcząca. Objawy nasilają się w pozycji siedzącej lub stojącej i ustępują w pozycji leżącej z uniesioną kończyną.
Obrzęk bolesny
Duży obrzęk występuje w obrzęku bolesnym (ostrej postaci zakrzepicy). W przebiegu bolesnego obrzęku białego (phlegmasia alba dolens) kończyna ma kolor biały (dochodzi do skurczu tętniczek w skórze i zahamowania przepływu włośniczkowego).
Siniczy bolesny obrzęk kończyny (phlegmasia cerulea dolens) – to najcięższa postać DVT (i, na szczęście, rzadka), obarczona największym ryzykiem martwicy (a nawet śmierci). Ta uogólniona zakrzepica żył powierzchownych i głębokich przebiega z bardzo dużym obrzękiem całej kończyny i silnym bólem kończyny w spoczynku. Kończyna (najczęściej stopa) staje się sina, a wraz z rozwojem martwicy – czarna. Sinica skóry to skutek zastoju krwi w krążeniu żylnym i niedotlenienia tkanek.
Zobacz także: Żylaki na stopach – objawy, przyczyny, leczenie
Profilaktyka zakrzepicy – jak zapobiegać obrzękom?
W leczeniu i profilaktyce zakrzepicy żył głębokich stosuje się metody farmakologiczne (leki przeciwkrzepliwe) oraz metody fizykalne, w tym:
- po operacji: jak najszybsze uruchomienie pacjenta;
- stosowanie opasek lub pończoch uciskowych (kompresjoterapia);
- odpoczynek w pozycji leżącej z uniesionymi kończynami dolnymi (uniesienie o kilkanaście centymetrów).
Zobacz także: Leki na żylaki – tabletki, maści – czy to działa?
W niektórych przypadkach mogą istnieć wskazania do:
- leczenia trombolitycznego
- leczenia chirurgicznego (stosowana bardzo rzadko trombektomia, czyli operacyjne usuwanie skrzeplin związane z dużym ryzykiem nawrotów zakrzepicy)
- leczenia zabiegowego (założenie filtru do żyły głównej dolnej, który zatrzymuje skrzepliny płynące z żył kończyn dolnych do tętnicy płucnej; filtr wprowadza się za pomocą cewnika przezskórnie przez żyłę udową).
Przyczyny obrzęków nóg – niewydolność żylna
Obrzęki w przebiegu niewydolności żylnej nasilają się w ciągu dnia, zmniejsza je kompresjoterapia (ucisk elastyczny – pończochy), aktywność fizyczna, nocny odpoczynek. Natężenie obrzęku wiąże się ze stopniem zaawansowaniem niewydolności żylnej.
Przewlekła niewydolność żylna (chronic venous insufficiency; CVI) to zespół objawów, do których prowadzi utrudniony odpływ krwi z kończyny. Zmiany patologiczne powstają stopniowo. W zależności od zaawansowania choroby przewlekła niewydolność żylna może mieć przebieg łagodny i manifestować się tylko niedużym obrzękiem kończyn dolnych; może też mieć ciężki przebieg kliniczny, związany z dużym ryzykiem poważnych powikłań. Najczęstszą postać przewlekłej niewydolności żylnej stanowią teleangiektazje (poszerzone naczynka) i żylaki kończyn dolnych. Zaburzenie odpływu żylnego spowodowane jest przez rozszerzenia naczyń żylnych, niewydolność zastawek żylnych lub upośledzenie drożności żyły.
Zobacz także: Niewydolność żylna kończyn dolnych – przyczyny, objawy, leczenie
W krajach Europy Zachodniej i w Stanach Zjednoczonych przewlekła niewydolność żylna może dotyczyć nawet u 60% kobiet i 56% mężczyzn (w Polsce szacunki są podobne).
Za zaburzenia odpływu krwi żylnej z kończyn dolnych odpowiada uszkodzenie zastawek żylnych w wyniku zakrzepicy, procesu zapalnego lub wrodzone (wady wrodzone układu żylnego, np. niewykształcenie i niedorozwój zastawek). Uszkodzenie zastawek żylnych powoduje cofanie się krwi (tzw. refluks żylny – wsteczny przepływ krwi), prowadzi do zalegania krwi w żyłach i przyczynia się do wzrostu ciśnienia żylnego, szczególnie na obwodzie kończyny.
Nadciśnienie żylne uważa się za podstawowy czynnik rozwoju przewlekłej niewydolności żylnej. Następstwem przeniesienia nadciśnienie żylnego na naczynia włosowate jest powiększenie porów między komórkami śródbłonka. Takie luki w ciągłości śródbłonka ułatwiają przemieszczanie się krwinek i osocza poza łożysko naczyniowe (na zewnątrz naczynia). Tworzą się obrzęki.
Przewlekła niewydolność żylna odpowiada za >90% utrwalonych postaci obrzęków kończyn dolnych.
Wokół naczyń włosowatych zaczyna gromadzić się płyn przesiękowy erytrocyty, białka krwi oraz włóknik, co utrudnia transport tlenu do sąsiednich tkanek. Niedotlenienie natomiast prowadzi do skórnych przebarwień, stwardnień i owrzodzeń goleni. Najczęściej, oprócz uszkodzeń naczyń włosowatych, dochodzi również do uszkodzeń naczyń chłonnych, co przyczynia się do zastoju chłonki i narastania obrzęków.
Do istotnych czynników ryzyka przewlekłej niewydolności żylnej należą:
- czynniki genetyczne (uwarunkowane genetycznie osłabienie ścian żył i struktury zastawek);
- wiek (chorobowość rośnie z wiekiem);
- płeć żeńska;
- przebyta zakrzepica żył głębokich;
- otyłość;
- niewystarczająca aktywność fizyczna, siedzący tryb życia;
- praca w pozycji stojącej lub siedzącej.
Obrzęki i inne objawy przewlekłej niewydolności żylnej
Według tzw. klasyfikacji Portera oceniającej nasilenie objawów w przewlekłej niewydolności żylnej, wyróżnia się następujące stopnie zaawansowania choroby:
- 0 – bez objawów klinicznych;
- I – niewielkie obrzęki w okolicy stawów skokowych i niewielkie poszerzenie naczyń żylnych;
- II – obrzęki, żylaki, hemosyderoza skórna (rdzawobrunatne przebarwienia skóry podudzi, stwardnienie tłuszczowo-skórne (lipodermatosclerosis) – włóknienie skóry i podskórnej tkanki tłuszczowej;
- III – wyraźne obrzęki, postępujące zmiany troficzne, owrzodzenia goleni.
Według międzynarodowej klasyfikacji CEAP (C – objawy kliniczne, E – etiologia, A – anatomia, P – patofizjologia) przewlekłe zaburzenia żylne można podzielić na 7 klas (postaci) klinicznych:
- klasa C0 – zmiany niewidoczne i niewyczuwalne
- klasa C1 – telangiektazje lub żyły siatkowe
- klasa C2 – żylaki (główny objaw przewlekłej niewydolności żylnej)
- klasa C3 – obrzęk (brak zmian skórnych)
- klasa C4 – zmiany skórne (pigmentacja, wyprysk, stwardnienie)
- klasa C5 – zagojone owrzodzenie żylne;
- klasa C6 – aktywne owrzodzenie żylne.
Początkowo pacjenci skarżą się na uczucie „ciężkich” nóg i ból kończyn dolnych, zwłaszcza po długotrwałym staniu. Wraz z rozwojem choroby do objawów dołączają przebarwienia oraz stany zapalne skóry i tkanki podskórnej, pojawiają się owrzodzenia goleni. Uszkodzenie naczyń chłonnych prowadzi do obrzęku limfatycznego.
W początkowym stadium choroby obrzęki są niewielkie i ustępują w pozycji leżącej z uniesionymi kończynami lub po odpoczynku nocnym. W tym okresie przewlekłej niewydolności żylnej układ limfatyczny próbuje przejąć niektóre zadania związane z odprowadzaniem obrzęków, co prowadzi do jego przeciążenia i uszkodzeń, a w późniejszych fazach skutkuje obrzękiem limfatycznym.
Z rozwojem choroby pojawiają się objawy niewydolności układu limfatycznego. Zastój żylny i limfatyczny oraz, związane z nimi, powikłania skórne, zwiększają ryzyko zakażeń i stanów zapalnych skóry, zarówno powierzchownych (np. ropne zapalenie skóry), jak i głębokich (zapalenie tkanki podskórnej). Ich konsekwencją są obrzęki, zaczerwienienie, bolesność goleni.
Zakażenie może odgrywać pewną rolę w powstawaniu lipodermatosclerosis – stwardnienia skórno-tłuszczowego, w wyniku którego tkanka podskórna twardnieje, zaczyna uciskać leżące głębiej tkanki i napinać skórę, prowadząc do dalszych, czasem nieodwracalnych zmian. Lipodermatosclerosis goleni może ulegać zaostrzeniom zapalnym.
Nieprawidłowości układu limfatycznego w przewlekłej niewydolności żylnej i mikroangiopatia limfatyczna (uszkodzenie drobnych naczyń limfatycznych) powodują zwiększenie przepuszczalności ścian tych naczynek i przyczyniają się do powikłań skórnych. Białka przemieszczające się z limfatycznych naczyń włosowatych do pobliskich tkanek prowadzą do przewlekłego obrzęku i zaostrzania stanu zapalnego. Stopniowo tkanki ulegają procesom włóknienia, przyczyniając się do zaostrzenia CVI.
Powrót limfy jest upośledzony, co nasila obrzęk limfatyczny. Sprzyja też powikłaniom infekcyjnym (np. zapaleniu naczyń limfatycznych), które mają skłonność do nawrotów wraz z postępem patologicznych zmian w naczyniach limfatycznych.
Z postępem choroby obrzęk może utrzymywać się nawet po nocnym odpoczynku; zaczyna przemieszczać się w kierunku stopy. Na powierzchni grzbietowej stopy wyraźnie zaznaczają się poprzeczne fałdy skóry (prostopadłe do osi przestrzeni międzypalcowych). Obrzęk, wraz z postępem lipodermatosclerosis goleni, sprawia, że kończyna dolna zaczyna przypominać odwróconą butelkę szampana.
Profilaktyka przewlekłej niewydolności żylnej – jak zapobiegać obrzękom?
Profilaktyka obrzęków oraz leczenie zachowawcze CVI polegają przede wszystkim na ułatwianiu odpływu krwi żylnej z chorej kończyny.
Odpływ krwi żylnej z kończyn dolnych w dużym stopniu zależy od prawidłowego działania tzw. pompy mięśniowej (skurczów mięśni szkieletowych kończyny). Pracujące mięśnie „wyciskają” krew z żył głębokich i pomagają tłoczyć ją w kierunku dosercowym. Pompę mięśniową aktywizuje ruch – chodzenie (spacer, marsz), a nawet poruszanie kończynami dolnymi w czasie stania/siedzenia.

W profilaktyce i leczeniu każdej postaci przewlekłej niewydolności żylnej wskazany jest:
- aktywny tryb życia (spacery, szybkie marsze, jazda rowerem, pływanie);
- odpoczynek z uniesieniem kończyn dolnych – wielokrotny w ciągu dnia, a także w czasie odpoczynku nocnego stopy powinny znajdować się wyżej niż serce;
- utrzymywanie prawidłowej masy ciała;
- noszenie butów na płaskim obcasie;
- kompresjoterapia.
Przeciwwskazane jest:
- długotrwałe przyjmowanie pozycji stojącej (podczas stania należy poruszać kończynami, stawać na palcach, chodzić/maszerować w miejscu, unosząc kolana)
- długotrwałe przyjmowanie pozycji siedzącej w bezruchu (szczególnie niekorzystne jest siedzenie z „nogą założoną na nogę” (w pozycji siedzącej należy zginać i prostować stopy, robić częste przerwy na krótki spacer itp.)
- uprawianie dyscyplin sportowych wzmagających pracę tłoczni brzusznej (podnoszenie ciężarów, wioślarstwo)
- gorące kąpiele.
We wczesnej fazie choroby objawy można próbować zmniejszać farmakologicznie (leczenie farmakologiczne w przewlekłej niewydolności żylnej ma tylko charakter wspomagający). Stosowane są leki z wyciągiem z kasztanowca, z rutyną, diosminą, hesperydyną, escyną i z dobesylanem wapnia. Leki te mogą poprawić jakość życia pacjentów, ale nie zapobiegają rozwojowi zaawansowanych zmian i nie mogą zastąpić innych metod leczenia. W okresach zaawansowanych stosuje się niesteroidowe leki przeciwzapalne i leki moczopędne.
Skuteczne i bezpieczne leczenie przewlekłej niewydolności żylnej polega na stosowaniu tzw. metod małoinwazyjnych. Techniki endowaskularne (wewnątrzżylne) obciążają chorego w znacznie mniejszym stopniu niż tradycyjne operacje, pozwalają jednocześnie uzyskać dobre i bardzo dobre efekty terapeutyczne, porównywalne z klasycznym postępowaniem chirurgicznym. Zabiegi wewnątrznaczyniowe przeprowadzane są w szpitalach i klinikach dysponujących specjalistycznym sprzętem oraz wykwalifikowanym personelem. Kwalifikacja do leczenia instrumentalnego przeprowadzana jest podczas konsultacji przedzabiegowej, na podstawie badania klinicznego i badań dodatkowych (w tym badań obrazowych – USG Doppler).
Diagnostyka
USG dopplerowskie układu żylnego stanowi podstawowe badanie wykonywane w przypadku obrzęku kończyn dolnych. Ocenę ultrasonograficzną naczyń żylnych kończyn dolnych poprzedza zebranie szczegółowego wywiadu lekarskiego i badanie palpacyjne kończyn.
W trakcie badania ultrasonograficznego głowica USG wysyła, a następnie odbiera falę ultradźwiękową odbitą od tkanek i narządów. Powierzchnia, od której odbija się fala, może częściowo absorbować jej energię. Właściwe zogniskowanie fal odbitych i padających umożliwia stworzenie na ekranie obrazu narządu (punkt po punkcie – piksel po pikselu). Czas, po którym odbita fala powraca do głowicy, służy do ustalenia położenia badanej struktury (jej głębokości – odległości od głowicy).
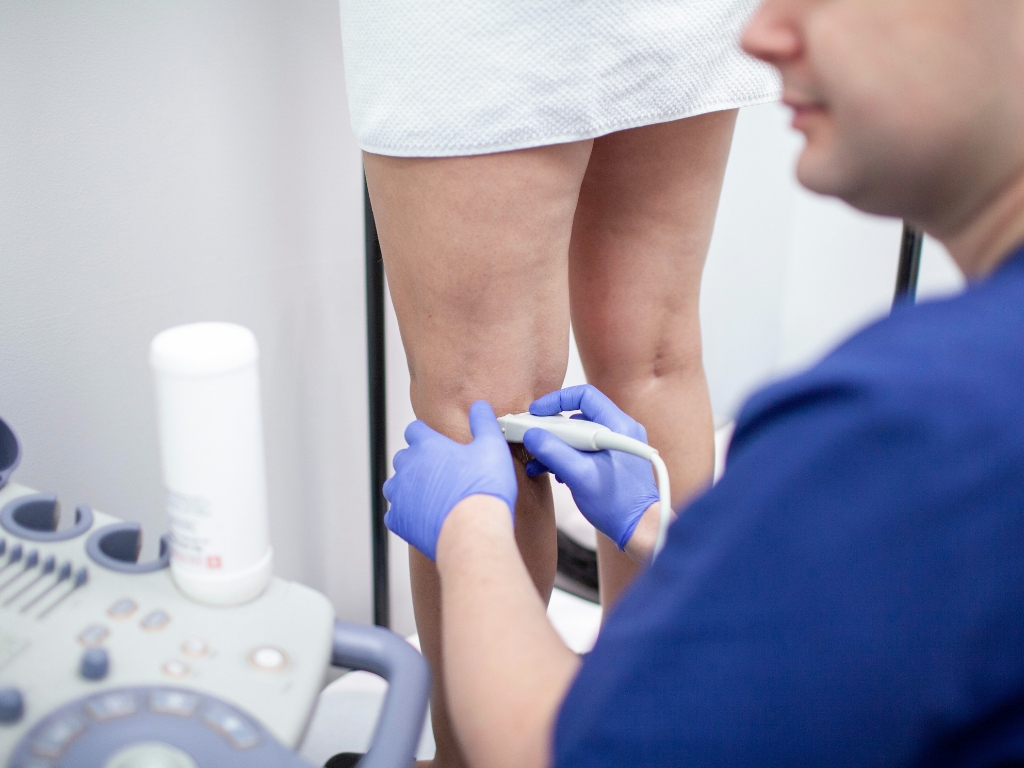
Badanie ultrasonograficzne z oceną przepływu naczyniowego wykorzystuje właściwości piezoelektryczne sondy ultrasonograficznej i zdolność erytrocytów do odbijania ultradźwięków. USG Dopplera opiera się na tzw. zjawisku Dopplera, które polega na zmianie częstotliwości fali odbitej od poruszających się struktur, np. od poruszających się krwinek, które płyną ze strumieniem krwi. Zmiana częstotliwości zwiększa się wraz ze wzrostem prędkości przepływu. Obraz na ekranie umożliwia zarówno identyfikację naczyń niedrożnych, jak i określenie prędkości przepływu w naczyniach drożnych.
Badanie standardowo wykonuje się w przypadkach, które wymagają diagnostyki układu naczyniowego. USG Dopplera wykonywane jest w celu różnicowania obrzęków, wykluczenia zmian zakrzepowych/pozakrzepowych i ustalenia zasięgu zmian zapalnych (w żyłach powierzchownych); umożliwia ocenę wydolności zastawek oraz zmian zapalnych w układzie żył powierzchownych. Znajduje zastosowanie nie tylko w diagnostyce chorób układu żylnego – umożliwia także rozpoznanie zaburzeń przepływu w naczyniach tętniczych związanych z miażdżycą, pomocniczo wykorzystuje się je w diagnostyce wad serca oraz w ramach działań profilaktycznych. Nie wymaga specjalnego przygotowania.
Diagnostyka obrzęku limfatycznego
Rozpoznanie niewydolności limfatycznej można wysunąć na podstawie badania podmiotowego i przedmiotowego (zebranego wywiadu lekarskiego i badania klinicznego), ale dopiero wykluczenie innych przyczyn obrzęku pozwala na postawienie pewnej diagnozy.
Niezbędne jest wykonanie USG układu żylnego (w celu wykluczenia obrzęku o etiologii żylnej). Pomocnym badaniem może być również limfoscyntygrafia z zastosowaniem albuminy znakowanej 99mTc wstrzykiwanej w przestrzeń pomiędzy palcami stopy (metoda pozwala uwidocznić naczynia i węzły chłonne). W przypadku podejrzenia rozrostu nowotworowego wykonuje się biopsję obrzękniętych tkanek lub węzła chłonnego. Poza tym w diagnostyce różnicowej przydatne mogą być badania obrazowe (TK, NMR).
Diagnostyka zakrzepicy żył głębokich
Diagnostyka zakrzepicy żył głębokich (DVT) obejmuje:
- badanie podmiotowe (szczegółowy wywiad lekarski, pytania o czynniki ryzyka);
- badanie przedmiotowe (fizykalne) i pomiar obwodów goleni, który umożliwia wczesne rozpoznanie obrzęku;
- ultrasonograficzny test uciskowy (CUS);
- w niektórych przypadkach: angiografia tomografii komputerowej (angio-TK) lub angiografia rezonansu magnetycznego (angio-MR).
Za podstawową metodę potwierdzenia zakrzepicy żył głębokich uznaje się ultrasonograficzny test uciskowy (compression ultrasonography; CUS). Badanie w prezentacji B ma wysoką wartość weryfikacyjną, ale w połączeniu z USG Dopplera daje praktycznie 100% trafność rozpoznania.
Przypomnijmy, że w prezentacji B wartość chwilowa odbieranego sygnału wpływa na jasność (brightness) punktów obrazu. Oznacza to, że uzyskujemy wizualizację dwuwymiarowego przekroju, w której odbita energia fali ultradźwiękowej wraca do głowicy ultrasonografu i zostaje przedstawiona w postaci jasności punktu na ekranie (własności akustyczne tkanek prezentuje się w skali szarości). Struktury, które nie odbijają ultradźwięków (bezechowe) mają kolor czarny, natomiast strukturom silnie odbijającym fale ultradźwiękowe przyporządkowano biel.
USG Dopplerowskie natomiast umożliwia ustalenie charakteru przepływu krwi w naczyniu (opiera się na odbiorze fali USG rozproszonej na poruszających się krwinkach). Color duplex Doppler (badanie kodowane kolorem) pozwala określić kierunek przepływu krwi w naczyniu, umożliwia szybkie uwidocznienie naczyń i przepływu w wybranym naczyniu, a także różnicowanie naczyń z innymi strukturami płynowymi. Badanie Color duplex Doppler pozwala dokładnie zlokalizować zwężenia i zobrazować skrzepliny.
Jak to wygląda na ekranie USG? Sygnały przedstawiane są za pomocą podstawowych kolorów. Dzięki temu można zaobserwować, czy sygnały zbliżają się do sondy (kolor czerwony), czy się od niej oddalają (niebieski). Szybsze przepływy przedstawiane są w jaśniejszych kolorach, wolne – w kolorach ciemniejszych (bardzo dużym prędkościom przepływu odpowiada kolor biały).
Zakrzep żylny w USG
Uwidocznienie skrzepliny w świetle naczynia wymaga oceny, czy jest to skrzeplina świeża czy nie (oceny dokonać można na podstawie jej echogeniczności). Obecność skrzepliny „wiekowej” w obrazie ultrasonograficznym wiąże się z koniecznością oceny stopnia jej rekanalizacji. Skrzeplina świeża wymaga zlokalizowania jej czoła (górnej granicy) oraz ustalenia jej relacji z naczyniem żylnym: czoło skrzepliny może być np. ruchome (może balotować w świetle żyły), ale skrzeplina może być też związana ze ścianą żyły.
Skrzeplina świeża w obrazie ultrasonograficznym w prezentacji B jest jednorodna echogenicznie i niskoechogeniczna – podobnie jak światło naczynia (trudniej odróżnić ją od płynącej krwi). Ma gładki obrys, może odkształcać się pod wpływem ucisku, a jej czoło często jest ruchome (balotuje); światło żyły jest poszerzone. Z czasem echogeniczność skrzepliny rośnie – skrzeplina staje się wysokoechogeniczna oraz echogenicznie niejednorodna, nie ulega odkształceniom (sztywna), jej obrys jest nieregularny. Ściana żyły jest pogrubiała, jej światło (ze względu na rekanalizację) może być wąskie.
Diagnostyka przewlekłej niewydolności żylnej
Rozpoznanie lekarz ustala na podstawie objawów podmiotowych, przedmiotowych i wyniku badania ultrasonograficznego żył kończyny dolnej – USG z kolorowym Dopplerem, które umożliwia obrazowanie przepływu krwi w kolorze; pozwala określić kierunek i prędkość przepływu.
W przypadku przewlekłych zaburzeń żylnych – USG Dopplera wskazane jest we wszystkich klasach klinicznych choroby (w tym w klasie C0, gdy brak widocznych czy wyczuwalnych zmian).
Ultrasonografia umożliwia precyzyjną ocenę żył powierzchownych i przeszywających (tzw. perforatorów) przed leczeniem żylaków kończyn dolnych. Badanie Doppler duplex (z podwójnym obrazowaniem) i kodowaniem przepływu krwi kolorem (Color Doppler) pozwala zobrazować i dokładnie oznaczyć wydolne i niewydolne perforatory. Przed rozpoczęciem leczenia inwazyjnego żylaków lekarz może stworzyć „mapę” żylną na skórze kończyny pacjenta.
USG żył kończyn dolnych z opcją kodowania kolorem, zastosowaniem ucisku i oceną widma przepływu pozwala precyzyjnie ocenić wszystkie odcinki żył na całej długości.
USG żył kończyn dolnych wykonywane jest w pozycji stojącej pacjenta (w pozycji najbardziej fizjologicznej). Spionizowanie pacjenta umożliwia maksymalne wypełnienie naczyń żylnych, i pozwala zidentyfikować wszystkie żyły powierzchowne, które – w pozycji leżącej „zapadają się” pod wpływem ucisku sondą. Pionizacja umożliwia też optymalne uwidocznienie zastawek żylnych i ocenę ewentualnego refluksu.
Badaną kończynę dolną pacjent powinien odciążyć (przenieść ciężar ciała na drugą kończynę). Lekarz rozpoczyna badanie w proksymalnej części uda i kieruje się ku odcinkom dystalnym kończyny, prowadząc głowicę zarówno w płaszczyźnie poprzecznej, jak i podłużnej. Jako pierwszy ocenie podlega układ żył głębokich w celu wykluczenia zmian zakrzepowych.
Ocenia się również wydolność zastawkową żył głębokich. Badający może posłużyć się uciskiem na poziomie goleni – ucisnąć kończynę poniżej przyłożonej głowicy i gwałtownie zwolnić ucisk. W warunkach prawidłowych ucisk wpłynie na chwilowy wzrost przepływu w kierunku dogłowowym, po zwolnieniu ucisku prędkość przepływu krwi zmniejsza się, występuje krótkotrwały przepływ wsteczny (refluks), który szybko ustaje. Jeśli refluks utrzymuje się odpowiednio długo, wskazuje na niewydolność zastawkową.
Długotrwały obrzęk limfatyczny kończyny dolnej może spowodować wzrost echogeniczności tkanki podskórnej i powięzi, utrudniając tym samym ocenę naczyń leżących głębiej. Ocenę ułatwia dobór odpowiedniej głowicy, np. typu convex o częstotliwości 3,5-6,0 MHz i badanie naczyń z przyłożenia poprzecznego.
Badanie żył powierzchownych, podobnie jak ocena układu głębokiego, wymaga prześledzenia naczyń żylnych na całej ich długości. Zwraca się uwagę na echogeniczność ich światła (obecność zwłóknień, skrzeplin), podatność na ucisk i in. Ocena ultrasonograficzna żył powierzchownych rozpoczyna się od ujścia odpiszczelowo-udowego w pachwinie. Tutaj również można zastosować ucisk dystalny w stosunku do głowicy w celu oceny stanu zastawek i naczyń. Jeśli ujście jest niewydolne, przepływ wsteczny widoczny jest w opcji Color Doppler lub w obrazie widma po zastosowaniu ucisku dystalnego.
Leczenie zabiegowe w przypadku niewydolności żylnej – leczenie endowaskularne
Wewnątrznaczyniowe zabiegi lecznicze wykonywane są z wykorzystaniem różnych technik – polegają na przezskórnym wprowadzaniu specjalnych instrumentów do naczyń. Procedury tego rodzaju często łączy się z pozostawianiem materiałów, które prowadzą do zamknięcia światła naczynia (ew. zapewniają jego drożność).
Techniki wewnątrzżylne (endowaskularne) w leczeniu niewydolności żylnej stanowią małoinwazyjną alternatywę dla klasycznej chirurgii. Do najczęściej stosowanych metod należy wewnątrzżylna ablacja laserowa – laserowe usuwanie żylaków – (EVLT, endovenous laser treatment i ablacja energią fal o częstotliwości radiowej (RFA, radiofrequency ablation). Wykorzystuje się również inne metody termoablacji wewnątrzżylnej (EVTA, endovenous thermal ablation), np. leczenie żylaków parą wodną czy usuwanie żylaków mikrofalą.
EVLT, RFA, ablacja parowa i usuwanie żylaków mikrofalą wykonywane są pod kontrolą USG, z podaniem (wstrzyknięciem) roztworu znieczulenia tumescencyjnego wokół leczonego naczynia żylnego. Procedura znieczulenia polega na podaniu roztworu Kleina (lidokaina, dwuwęglan sodu, adrenalina), który zapewnia nie tylko oczekiwany efekt analgetyczny (przeciwbólowy), ale też chroni tkanki przed ciepłem wytwarzanym podczas zabiegu oraz powoduje obkurczenie naczynia i poprawia kontakt jego ścian ze światłowodem lub cewnikiem.
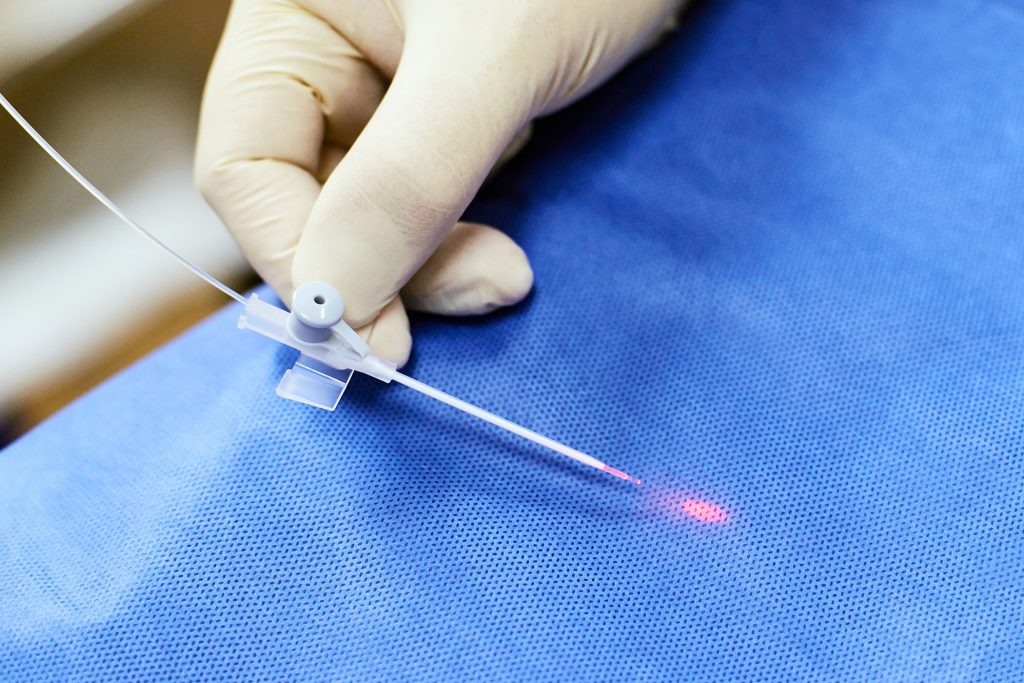
Wewnątrzżylna ablacja laserowa polega na wprowadzeniu włókna laserowego do światła naczynia, w trakcie ablacji prądem o częstotliwości radiowej do żyły wprowadzany jest cewnik RF. Energia emitowana w czasie ich wycofywania powoduje nieodwracalne zniszczenie ściany naczyniowej.
| Laserowe usuwanie żylaków - najważniejsze informacje | |
|---|---|
| Cena: | od 3500 zł |
| Czas zabiegu: | 20-60 minut |
| Znieczulenie: | miejscowe |
| Reakcja: | nie pozostawia blizn, uszkodzenie skóry minimalne |
| Rekonwalescencja: | zazwyczaj około 1-2 dni |
| Efekty: | widoczne od razu |
| Dostępność: | Wrocław / Warszawa |
Podczas zabiegu usuwania żylaków parą wodną (SVS, steam vein sclerosis) przegrzana para wodna dostarczana jest do żyły za pomocą specjalnego cewnika (po przejściu przez kanał cewnika para schładza się do temperatury 120°C). SVS umożliwia uzyskanie okluzji (zamknięcia) żyły porównywalnej z wynikami zabiegów RFA i EVLT.
| Leczenie żylaków parą wodną - najważniejsze informacje | |
|---|---|
| Cena: | od 3500 zł |
| Czas zabiegu: | 20-60 minut |
| Znieczulenie: | miejscowe |
| Reakcja: | nie pozostawia blizn, krwiaków, uszkodzenia skóry minimalne |
| Rekonwalescencja: | zazwyczaj około 1-2 dni |
| Efekty: | widoczne od razu |
| Dostępność: | Wrocław / Warszawa |
Coraz większe zainteresowanie budzą nietermiczne metody leczenia niewydolności żylnej, np. zabiegi z wykorzystaniem kleju cyjanoakrylowego (klejenie żylaków). Technika, wykonywana pod kontrolą USG, nie wymaga znieczulenia nasiękowego, polega na nakłuciu żyły i wprowadzeniu do niej cienkiego cewnika. Klej cyjanoakrylowy wstrzykiwany jest w trakcie stopniowego wycofywania cewnika. Podany środek chemiczny prowadzi do złączenia („sklejenia”) ścian żyły włóknienia żylaka, a następnie do zarastania światła naczynia i jego unieczynnienia (wyłączenia z krwiobiegu).
U jednego pacjenta można łączyć dwie lub więcej metody endowaskularne lub małoinwazyjne metody wewnątrznaczyniowe z klasycznym postępowaniem chirurgicznym. Jest to tzw. leczenie hybrydowe, które pozwala zindywidualizować postępowanie i zoptymalizować je pod kątem efektów leczenia.
Zobacz także: Hybrydowe leczenie żylaków – co warto wiedzieć?
Leczenie zabiegowe przewlekłej niewydolności żylnej – skleroterapia
Skleroterapia polega na wstrzyknięciu do światła żylaka środka chemicznego (sklerozantu) w postaci płynnej lub spienionej, który uszkadza śródbłonek naczyniowy, wywołuje reakcję zapalną i prowadzi do zarośnięcia naczynia.
| Skleroterapia - najważniejsze informacje | |
|---|---|
| Cena: | od 300 zł |
| Czas zabiegu: | 20-30 minut |
| Znieczulenie: | nie wymaga |
| Reakcja: | zaczerwienienie w miejscu iniekcji, możliwe zasinienie |
| Rekonwalescencja: | zazwyczaj około 2-7 dni |
| Efekty: | proces zamykania trwa 3-4 tygodni, proces wchłaniania 1-6 miesięcy |
| Dostępność: | Wrocław / Warszawa |
Sklerozanty (m.in. polidokanol, siarczan sodowy tetradecylu, sól hipertoniczna) stosowane są w postaci czystej lub po zmieszaniu z gazem – jako piana o odpowiednim stężeniu. Niektóre leki przed podaniem można łączyć z lidokainą, w celu redukcji bólu i uczucia dyskomfortu podczas iniekcji.
Zabiegi skleroterapii wykazują dużą skuteczność i dobry profil bezpieczeństwa; metodę można wykorzystywać do leczenia wszystkich żył powierzchownych z refluksem oraz teleangiektazji („pajączków” naczyniowych).
Zgodnie z rekomendacją Europejskiego Towarzystwa Chirurgii Naczyniowej pozabiegowe leczenie uciskowe (kompresjoterapia) zalecane jest po:
- leczeniu chirurgicznym w obrębie układu żył powierzchownych,
- zabiegach ablacji wewnątrzżylnej,
- skleroterapii.
Kompresjoterapia
Kompresjoterapia czyli leczenie stopniowanym uciskiem polega na stosowaniu zewnętrznego ucisku, który stopniowo zmniejsza się od stopy w kierunku pachwiny.
Cel kompresjoterapii (uzyskanie odpowiedniego efektu klinicznego) osiąga się za pomocą pończoch uciskowych (podkolanówek, rajstop) lub odpowiednich bandaży (specjalnych opasek uciskowych).

Leczenie stopniowanym uciskiem stosuje się u chorych z obrzękiem limfatycznym (lekarz dobiera materiał uciskowy na podstawie objawów klinicznych) i zakrzepicą żył głębokich (przeciwwskazanie stanowi świeża zakrzepica).
Kompresjoterapię stosuje się w leczeniu niewydolności żylnej – w przypadkach przewlekłych zaburzeń żylnych klasy C2–C6 wg CEAP. Leczenie stopniowanym uciskiem umożliwia:
- redukcję obrzęków,
- poprawę wydolności zastawek i redukcję refluksu (wstecznego przepływu krwi),
- zwiększenie prędkości przepływu krwi,
- poprawę stanu mikrokrążenia,
- poprawę drenażu limfatycznego,
- zmniejszenie średnicy żył.
Lekarz, na podstawie zgłaszanych przez pacjenta objawów, lokalizacji zmian i zaawansowania przewlekłej niewydolności żylnej, dobiera właściwy stopień ucisku.
Klasy ucisku określają ciśnienie maksymalne wywierane przez materiał uciskowy na wysokości kostek:
- klasa I (< 25 mm Hg) – wskazana w początkowym okresie choroby oraz profilaktycznie;
- klasa II (25–35 mm Hg) – wskazaniem są żylaki, zmiany skórne po skleroterapii oraz ciąża;
- klasa III (35–45 mm Hg) – zalecana w stadium zaawanasowanym (głównie klasa 4. i 5., czasem klasa 6. wg CEAP);
- klasa IV (> 45 mm Hg) – wskazana przy obrzękach chłonnych.
Przeciwskazaniem do kompresjoterapii są stany zapalne skóry, niedokrwienie kończyn dolnych i świeża zakrzepica żył głębokich.
Rozmiar pończochy uciskowej ustala się na podstawie dokładnego pomiaru kończyny (obwodu na różnych wysokościach, długości poszczególnych odcinków kończyny). Pomiar wykonywany jest przez wykwalifikowany personel medyczny w pozycji stojącej, najlepiej bezpośrednio po całonocnym odpoczynku z uniesionymi kończynami dolnymi (kończyna nie powinna być obrzęknięta).
Wyroby elastyczne (rajstopy, pończochy, podkolanówki) zaleca się zakładać rano (jeszcze w pozycji leżącej w łóżku) i nosić je cały dzień, a zdejmować na noc.
Diagnostyką żylaków w naszych placówkach zajmują się doświadczeni chirurdzy, flebolodzy:
Flebolog Wrocław:
- dr n. med. Wojciech Rybak
- dr n. med. Maciej Antkiewicz
- lek. Tomasz Siewniak
Flebolog Warszawa:
- dr n. med. Michał Kowalczewski
- dr n. med. Mariusz Kozak
Cena badania USG Doppler kończyn dolnych, w zależności od specjalisty, to koszt 200-300 zł.
W celu umówienia się na konsultację zapraszamy do kontaktu.
W przypadku dodatkowych pytań służymy pomocą.
Źródła:
Gultig O, Miller A, Zoltzer H. Limfologia. Wydawnictwo Edra Urban & Partner, Wrocław 2017.
NICE National Institute for Health and Care Excellence (2013). Varicose veins in the legs. The diagnosis and management of varicose veins. NICE clinical guideline 168.
Woźniak W, Mlosek RK, Ciostek P. Assessment of the efficacy and safety of steam vein sclerosis as compared to classic surgery in lower extremity varicose vein management. Wideochir Inne Tech Maloinwazyjne. 2015; 10(1): 15–24.
Tiwari A, Cheng KS, Button M et al. Differential diagnosis, investigation, and current treatment of lower limb lymphedema. Arch Surg. 2003;138:152–61.
Rockson SG. Lymphedema. Am J Med. 2001;110:288–95.
Łuczak J, Kozikowska J. Obrzęk limfatyczny – patomechanizm, podział, zasady leczenia. Przewodnik Lekarza. 2001;4(5):48-54.
Wytyczne postępowania klinicznego Europejskiego Towarzystwa Chirurgii Naczyniowej (2015). Eur J Vasc Endovasc Surg. 2015; 49: 678–773.
Teresiak M, Łoziński C, Wojnerowicz Cz. 94P Naczyniakomięsak limfatyczny (Lmphangiosarcoma), w przebiegu zespołu Traves _Steward’a. Rep. Pract. Oncol. Radiother. 1998;3(1):72-72.
Windyga J. Leczenie wstępne i wtórna profilaktyka zakrzepicy żył głębokich. Hematologia 2010;1:119-125.
Chudek J, Ziaja D. Farmakoterapia przewlekłej choroby żylnej w świetle medycyny opartej na faktach. Chir Pol. 2013;15(1):58-65.
Wiktor M, Daroszewski P, Chęciński P. Patologia obrzęku chłonnego. Chir Dypl. 2013;8(1):4-14.
Moffatt CJ, Franks PJ, Doherty DC et al. Lymphedema: an underestimated health problem. QJM. 2003;96:731–8.
McArdle M., Hernandez-Vila E.A. Management of Chronic Venous Disease. Tex Heart Inst J. 2017; 44(5): 347–349.
Szmidt J (red.). Podstawy chirurgii. Tom 2. Medycyna Praktyczna, Kraków 2004.
Gloviczki P, Comerota AJ, Dalsing MC et al. The care of patients with varicose veins and associated chronic venous diseases: clinical practice guidelines of the Society for Vascular Surgery and the American Venous Forum. J Vasc Surg 2011; 53 5 Suppl: 2S– 48S.
Noszczyk W. Chirurgia. Repetytorium. Wydawnictwo Lekarskie PZWL, Warszawa 2019.
Robertson L, Evans C, Fowkes FG. Epidemiology of chronic venous disease. Phlebology. 2008;23(3):103-11.
Kearon C, Akl EA, Comerota AJ et al. Antithrombotic therapy for VTE disease: antithrombotic therapy and prevention of thrombosis, 9th ed: American College of Chest Physicians evidence-based clinical practice guidelines. Chest 2012; 141(suppl 2):e419S–494S.
Zubilewicz R, Jaroszyński A. Przewlekła choroba żylna. Forum Med. Rodz. 2015;5(9):400-404.
Nesbitt C, Bedenis R, Bhattacharya V, Stansby G. Endovenous ablation (radiofrequency and laser) and foam sclerotherapy versus open surgery for great saphenous vein varices. Cochrane Database Syst Rev. 2014;7:CD005624.
Mallick R, Raju A, Campbell C, Carlton R, et al. Treatment patterns and outcomes in patients with varicose veins. Am Health Drug Benefits 2016; 9(8): 455– 65.
Gajewski P, Szczeklik A. Interna Szczeklika 2019, Wydawnictwo Medycyna Praktyczna, Kraków 2019.
Klok FA, van der Hulle T, den Exter PL et al. The post-PE syndrome: A new concept for chronic complications of pulmonary embolism. Blood Rev 2014; 28:221–226.
Brorson, H, Ohlin K, Olsson G et al. Controlled Compression and Liposuction Treatment for Lower Extremity Lymphedema. Lymphology 2008;41:52–63.
Solecki M. Czy profilaktyka żylnej choroby zakrzepowo-zatorowej jest konieczna przy zabiegach laparoskopowych? Curr Gynecol Oncol. 2015;13(4):269-276.
Kearon C, Akl EA, Ornelas J et al. Antithrombotic therapy for VTE disease: CHEST guideline and expert panel report. Chest 2016; 149:315–352.
Tomkowski W, Kuca P, Urbanek T et al. Venous thromboembolism – recommendations on the prevention, diagnostic approach, and management. The Polish Consensus Statement 2017. Acta Angiol. 2017; 2: 35–71.
Windyga J., Pasierski T., Torbicki A. Zakrzepy i zatory, Wydawnictwo Lekarskie PZWL, Warszawa 2014.
Stewart NJ, Pritchard DJ, Nascimento AG et al. Lymphangiosarcoma following mastectomy. Clin Orthop Relat Res 1995;320:135-141.
Tomson D, Schuchhardt C. Drenaż limfatyczny. Teoria, techniki podstawowe i specjalistyczne oraz fizjoterapia przeciwobrzękowa. Wydawnictwo Edra Urban & Partner, Wrocław 2020.
Stolldorf DP, Dietrich MS, Ridner SH. A comparison of the quality of life in patients with primary and secondary lower-limb lymphedema: A mixed-methods study. West J Nurs Res. 2016; 38(10): 1313–1334.