Zakrzepica żył głębokich (deep vein thrombosis, DVT) i zator tętnicy płucnej (pulmonary embolism, PE) składają się na obraz żylnej choroby zakrzepowo-zatorowej (venous thromboembolism, VTE), która należy do najczęstszych schorzeń układu krążenia oraz stanowi istotny, interdyscyplinarny problem medyczny. Epizod VTE może mieć poważne skutki: przyczyniać się nie tylko do inwalidztwa, ale również do zgonu, a liczba zachorowań na zakrzepicę żylną wzrasta z wiekiem.
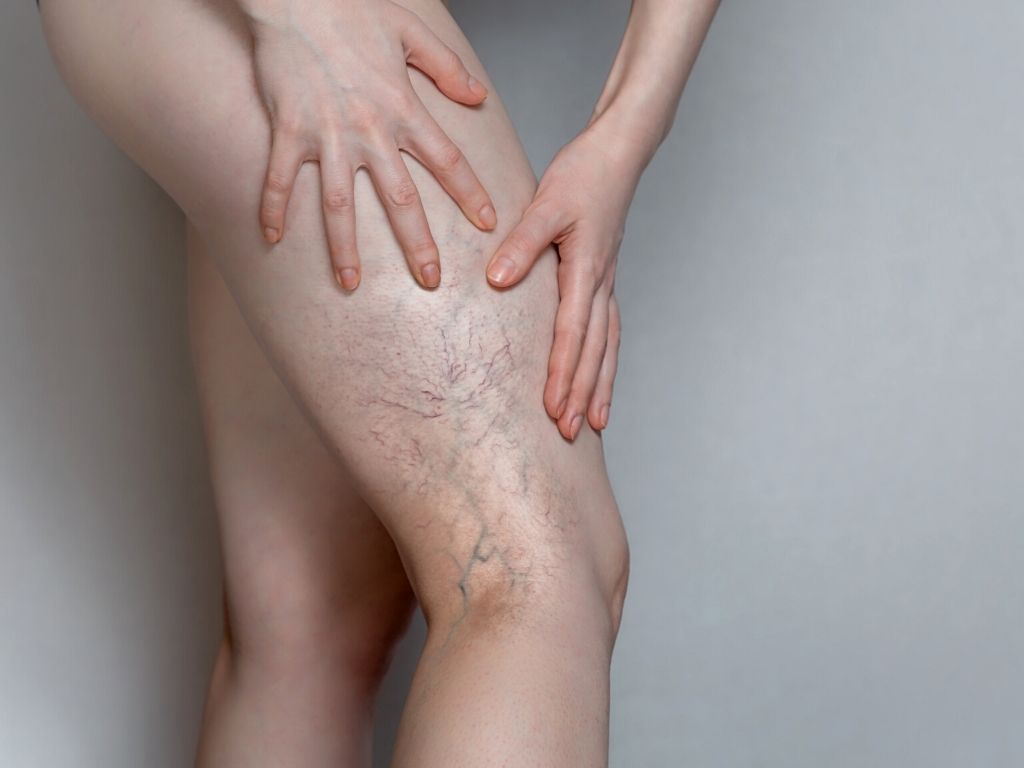
Według dostępnych danych, w Polsce co roku na DVT zapada ok. 50-65 tys. osób, a u 30-40 tys. występuje objawowy klinicznie PE. Mimo to, zdaniem klinicystów, jest to problem mocno niedoszacowany, o niskiej, zbyt późnej wykrywalności, która przekłada się na poważne powikłania zakrzepicy żył głębokich i śmiertelność z powodu zatorowości płucnej, sięgającą 5-10%. Tymczasem wdrożone na czas, prawidłowe leczenie może zmniejszyć ten odsetek do kilku procent. Wśród czynników ryzyka DVT wymienia się ciążę, uraz, otyłość, żylaki i nowotwory; ale wyniki niektórych badań sugerują, że za zaburzenia żylne mogą odpowiadać także zanieczyszczenia powietrza.
- Przyczyny zakrzepicy nóg
- Zakrzep żylny i jego skutki
- Zakrzepica żylna – objawy
- Rozpoznanie zakrzepicy – badanie
- Zakrzepica naczyń żylnych – problemy i manifestacje
- Leczenie zakrzepicy
Przyczyny zakrzepicy nóg
Wyniki oryginalnego badania przeprowadzonego w 2008 r. we Włoszech wskazują na silne korelacje między pyłowymi zanieczyszczeniami a chorobami układu krążenia, w tym na znaczący związek między ekspozycją na PM10 (pyły zawieszone o średnicy poniżej 10 mikrometrów) a ryzykiem zakrzepicy żył głębokich. Autorzy badania dowodzą, że stężenie pyłów przekraczające 50 mikrogramów na metr sześcienny wiąże się z 10-krotnie wyższym ryzykiem zakrzepicy żył głębokich niż w przypadku stężenia 10 mikrogramów na metr sześcienny. I choć niezbędne są dodatkowe badania i obserwacje, które potwierdzą tezę, warto zauważyć, że żaden z analizowanych wcześniej czynników ryzyka zakrzepicy żył głębokich nie wpływał na DVT w tak dużym stopniu.
Główne (i uznane) czynniki ryzyka zarówno wszystkich postaci DVT (a także VTE) opisuje klasyczna i ponadczasowa triada Virchowa (z 1856 r.):
- zastój żylny (np. w przypadku długotrwałego unieruchomienia, porażenia kończyn, niewydolności krążenia);
- zmiany składu krwi (trombofilie, nowotwory, leczenie hormonalne, hormonalna terapia zastępcza itp.);
- uszkodzenia śródbłonka (przez naciekanie naczyń przez nowotwory, urazy, cewniki wewnątrznaczyniowe i in.).
Za najważniejsze kliniczne czynniki predysponujące do żylnej choroby zakrzepowo-zatorowej uważa się:
- unieruchomienie,
- uraz,
- operację,
- zakażenie,
- ciążę/połóg.
Zobacz także: Żylaki w ciąży – co robić, jeżeli się pojawią?
Ryzyko zachorowania zwiększają dodatkowo:
- wiek (po 40. roku życia),
- nowotwór złośliwy,
- przebyta zakrzepica żylna i przebyty zator tętnicy płucnej,
- odwodnienie,
- terapia hormonalna,
- żylaki,
- otyłość (BMI > 30 kg/m2).
Przeważa pogląd, że zakrzepica żył głębokich jest schorzeniem o podłożu wieloczynnikowym, na którego rozwój wpływają czynniki środowiskowe i predyspozycje genetyczne. U podstaw rodzinnej skłonności do zakrzepicy leży często mutacja Leiden genu czynnika V (kaskady krzepnięcia). Co ciekawe, mutacja, która odpowiada za wrodzoną nadkrzepliwość, jest mutacją punktową, czyli dochodzi w niej do zmiany tylko pojedynczego nukleotydu w łańcuchu białkowym. Mutacja Leiden genu czynnika V została odkryta na najstarszym holenderskim Uniwersytecie Lejdejskim (w Lejdzie), któremu zawdzięcza swą nazwę (typ Leiden).
Zakrzep żylny i jego skutki
W tworzeniu zakrzepów śródnaczyniowych uczestniczą płytki krwi, które ulegają adhezji (przylegają) do śródbłonka lub warstwy podśródbłonkowej; po czym dochodzi do ich agregacji (zlepiania) i powstania siatki, w której zbiera się włóknik, krwinki białe i czerwone. Tworzy się skrzeplina (in. zakrzep), która rośnie, aż sięgnie do dużej bocznicy; jej ogon może balotować w świetle żyły.
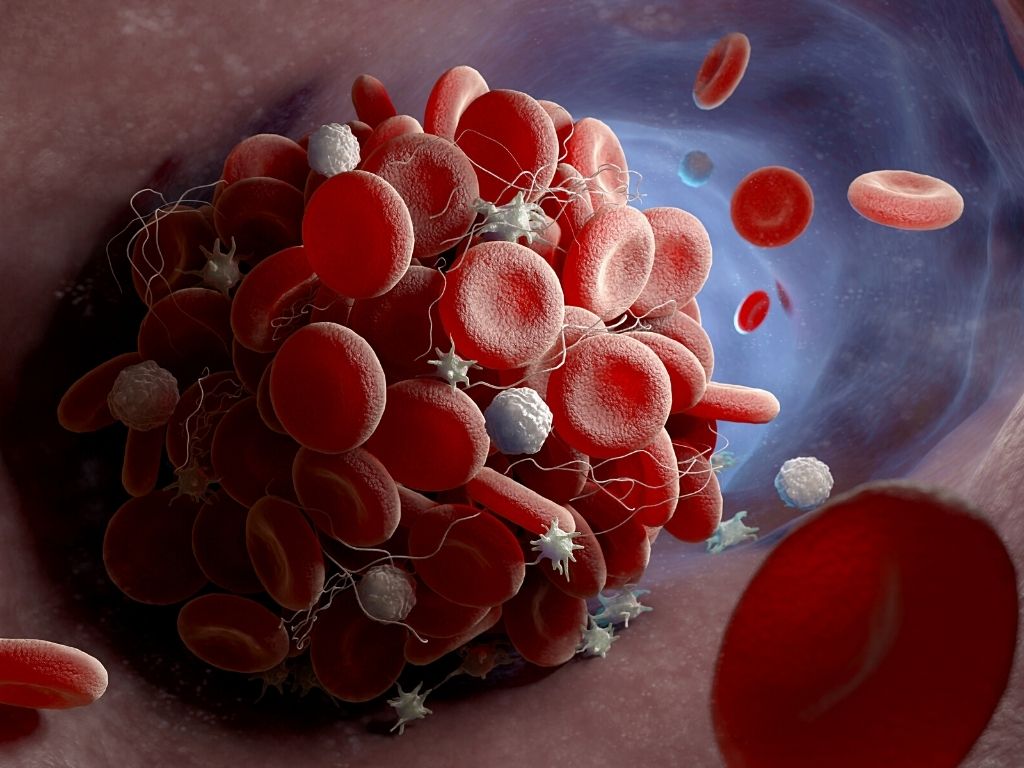
Zmiany w skrzeplinie wpływają na zejście zakrzepicy. Zakrzep (fragment lub w całości) może oderwać się i (zależnie od rozmiaru) spowodować zator tętnicy płucnej lub jej gałęzi. Warto napomknąć, że zator tętnicy płucnej jest częstym następstwem przemieszczania się skrzepliny (z prądem krwi) z żył udowych i biodrowych. Może dojść też do (całkowitego lub częściowego) rozpuszczenia skrzepliny oraz rekanalizacji żyły z uszkodzeniem i niedomykalnością zastawek. Skrzeplina często przerasta tkanką łączną, która stopniowo zamyka światło naczynia, a następnie dochodzi do rekanalizacji ze zniszczeniem aparatu zastawkowego w obrębie zakrzepu (wynikiem uszkodzeń jest przewlekła niewydolność żył głębokich kończyny).
Najczęstszym miejscem powstania skrzeplin w kończynie dolnej są żyły głębokie goleni, skąd mogą szerzyć się na żyłę podkolanową i udową. Rzadziej zakrzepy tworzą się w żyłach miednicy i na odcinku udowo-biodrowym, skąd również mogą narastać do zakrzepicy innych żył.
Co prawda, szerzenie zakrzepicy z żył biodrowych w kierunku dystalnym nie jest zjawiskiem częstym, ale może pojawić się u kobiet w ciąży lub w przypadku zmian patologicznych w jamie brzusznej odpowiadających za ucisk na żyły biodrowe.
Blokada odpływu krwi skutkuje masywnym obrzękiem, a następnie upośledzeniem drożności krwionośnych naczyń włosowatych i tętnic. W konsekwencji rozwija się ostre niedokrwienie kończyny, tzw. siniczy bolesny obrzęk kończyny przebiegający z ogromnym obrzękiem i silnymi dolegliwościami bólowymi oraz sinawym kolorem kończyny (stopy). Całkowite przerwanie krążenia wiąże się z postępującą martwicą na obwodzie (zgorzel żylna).
Zobacz także: Żylaki na stopach – objawy, przyczyny, leczenie
Zakrzepica żylna – objawy
Zakrzepica żył głębokich (DVT) i wikłający ją zator tętnicy płucnej (PE) tworzą wspólnie obraz żylnej choroby zakrzepowo-zatorowej (VTE). Objawy VTE nie są charakterystyczne, co utrudnia rozpoznanie. Ponadto dolegliwości, które poprzedzają poważne i niebezpieczne objawy kliniczne, są często bagatelizowane przez pacjentów. Uważa się, że w naszym kraju roczna zapadalność na VTE jest porównywalna z europejską (120–190 przypadków na 100 tys. osób).
Zakrzepica żył głębokich w zdecydowanej większości przypadków dotyczy naczyń żylnych kończyn dolnych, znacznie rzadziej rozwija się w kończynach górnych, jamie brzusznej czy mózgu (tzw. zakrzepica o nietypowej lokalizacji).
Zakrzepica żył głębokich kończyn dolnych oznacza obecność skrzeplin w żyłach położonych poniżej powięzi. Najczęściej rozpoznaje się zakrzepicę dystalną (w odcinku dystalnym), tj. w żyłach piszczelowych (przednich, tylnych) i strzałkowych. DVT dystalna zwykle ma przebieg skąpoobjawowy lub bezobjawowy i może ustępować samoistnie (zdarza się jednak, że narasta do zakrzepicy proksymalnej). DVT w odcinku proksymalnym może obejmować żyłę podkolanową, żyły udowe, biodrowe oraz żyłę główną dolną. Zakrzepica proksymalna (najczęściej jawna klinicznie) obarczona jest dużym ryzykiem zatorowości płucnej.
Zakrzepica kończyn dolnych – obraz kliniczny
Objawy kliniczne zakrzepicy żył głębokich kończyn dolnych zależą od lokalizacji i rozległości zakrzepu. Często jednak występują obrzęki i tkliwość uciskowa; można stwierdzić zwiększoną ciepłotę kończyny, rozszerzenie żył powierzchownych, a w niektórych przypadkach stany podgorączkowe. Czasem obserwuje się sine zabarwienie skóry stóp, rzadziej goleni.
Zakrzepica żył goleni zwykle ma przebieg bezobjawowy; w przypadkach objawowych na grzbiecie stopy lub przy kostkach rozwija się obrzęk, tkliwość uciskowa. Dolegliwości bólowe występują podczas stania na palcach (po opadnięciu na piętę z reguły ustępują). Napięcie i sztywność mięśni towarzyszą rozległej zakrzepicy.
Zakrzepica żył udowych i biodrowych przebiega z większym obrzękiem; występuje nadmierne wypełnienie żył powierzchownych. Ocieplenie skóry z zasinieniem mogą narastać podczas stania i siedzenia, a ustępować w pozycji leżącej z uniesieniem kończyny.
Oczywiście, obecność w/w objawów nie przesądza o zakrzepicy (wskazanie jest wykonanie obiektywnych testów). Nie wolno również zapominać, że pierwszym objawem zakrzepicy żylnej może być zatorowość płucna, która jest stanem zagrożenia życia i wymaga bezzwłocznej interwencji lekarskiej. Należy zachować szczególną czujność w przypadku objawów sugerujących PE (jak duszność, ból w klatce piersiowej, przyśpieszona akcja serca, suchy kaszel z krwiopluciem).
Obrzęk bolesny, czyli ostra postać zakrzepicy żylnej większości żył odprowadzających kończyny, manifestuje się bólem i dużym obrzękiem. Jego postacią może być bolesny obrzęk biały (phlegmasia alba dolens) – znaczny obrzęk z zamknięciem przepływu włośniczkowego lub postać najcięższa: bolesny obrzęk siniczy (phlegmasia cerulea dolens). Obrzęk siniczy oznacza uogólnioną zakrzepicę żył powierzchownych i głębokich; czasem poprzedza ją zakrzepowe zapalenie żył powierzchownych albo inny czynnik sprzyjający zakrzepicy żylnej. Początek przebiega z silnym bólem i bardzo dużym obrzękiem, który narasta i obejmuje całą kończynę. Obserwuje się zasinienie skóry, która z czasem może przybrać barwę fioletową. Dalsze objawy to zanik tętna, oligowolemia (zmniejszenie objętości krwi krążącej) i wstrząs. Bolesny obrzęk siniczy wiąże się z wysokim ryzykiem utraty kończyny lub śmierci (dotyczy rzadkich przypadków).
Ryzyko ponownego epizodu zakrzepicy jest duże.
Najczęstszym odległym powikłaniem zakrzepicy żył głębokich kończyn dolnych jest tzw. zespół pozakrzepowy, na który składa się symptomatologia przewlekłej niewydolność żylnej kończyn dolnych wraz z objawami towarzyszącymi, takimi jak upośledzenie drożności naczyń żylnych, zmiany skórne, owrzodzenia. Zespół pozakrzepowy istotnie obniża jakość życia chorych i może prowadzić do inwalidztwa.
Rozpoznanie zakrzepicy – badanie
Rozpoznanie zakrzepicy żył głębokich jest trudne. Klinicyści diagnozują chorobę w oparciu o bardzo dokładny wywiad lekarski i szczegółowe badanie przedmiotowe, w odniesieniu do wystandaryzowanych skal. W praktyce najczęściej stosuje się (rekomendowaną) skalę Wellsa, na podstawie której można zakwalifikować pacjenta do grupy małego, średniego lub dużego ryzyka DVT.
Skala Wellsa (prawdopodobieństwo kliniczne DVT – na podstawie punktacji) uwzględnia takie czynniki jak:
- nowotwór złośliwy (leczony/rozpoznany w ciągu ostatnich 6 miesięcy);
- porażenie, niedowład lub niedawne unieruchomienie kończyny dolnej w opatrunku gipsowym;
- niedawne unieruchomienie w łóżku dłuższe niż 3 dni lub operacja w ciągu ostatnich 4 tygodni;
- bolesność miejscowa w przebiegu żył głębokich kończyny dolnej;
- obrzęk całej kończyny dolnej;
- obwód goleni większy o >3cm w stosunku do kończyny bezobjawowej;
- obrzęk ciastowaty (większy na kończynie objawowej);
- widoczne żyły powierzchniowe krążenia obocznego (nieżylakowe);
- inne rozpoznanie równie lub bardziej prawdopodobne niż DVT.
Wczesne rozpoznanie obrzęku ułatwić może wykonanie pomiaru obwodów goleni.
Do najsilniejszych czynników obciążających zaliczają się nowotwory złośliwe. Ryzyko wzrasta także w przypadku upośledzenia mechanizmów odpowiadających za proces krzepnięcia (przewagi czynników aktywujących nad hamującymi krzepnięcie). Ale lekarz ryzyko ocenia w sposób indywidualny dla każdego przypadku, analizując:
- czynniki osobnicze wrodzone i nabyte (prócz wieku, otyłości, również dodatni wywiad rodzinny w kierunku VTE, żylaki kończyn dolnych, trombofilie, nowotwory);
- czynniki ekspozycyjne związane z procedurą medyczną lub schorzeniem (np. planowany zabieg chirurgiczny, chemioterapia, ostra choroba internistyczna).
Ryzyko ekspozycyjne to również ciąża i połóg oraz długotrwałe loty samolotem (>6 godzin), podróże samochodowe (bez przerw na spacer), stany wymagające unieruchomienia kończyny np. urazy (opatrunek gipsowy, szyna) i antykoncepcja doustna – w przypadku współistnienia dodatkowych czynników ryzyka (często nierozpoznanych).
Czynniki ryzyka mogą mieć charakter odwracalny/przemijający (np. zabieg chirurgiczny, opatrunek gipsowy) lub trwały (jak trombofilia wrodzona).
Według wytycznych polskich (Konsensus Polski opracowany w 2017 r.), rozpoznanie ustala się na podstawie oceny prawdopodobieństwa zakrzepicy (wg skali Wellsa) oraz oznaczenia stężenia dimeru D i/lub badania ultrasonograficznego. W niektórych wątpliwych przypadkach można rozważyć zasadność wykonania innych badań dodatkowych, jak angio-TK, angio-MR, wenografia.
Przy małym i umiarkowanym prawdopodobieństwie klinicznym DVT, zaleca się oznaczenie stężenia D-dimerów (DD), czyli produktów rozpadu uwalnianych w czasie rozpuszczania ustabilizowanej fibryny (fibryna jest głównym składnikiem skrzepliny). Jeśli wynik przyjmuje wartości referencyjne, można z dużym prawdopodobieństwem wykluczyć DVT. Oznaczenie stężenia D-dimerów ma charakter testu wykluczającego (nie można rozpoznać zakrzepicy żylnej tylko w oparciu o wyższe stężenie dimeru D).
USG w diagnostyce zakrzepicy żylnej
Aktualnie największe znaczenie w diagnostyce zakrzepicy żylnej przypisuje się badaniom ultrasonograficznym, takim jak:
- ultrasonograficzny test uciskowy (compression ultrasonography; CUS): technika obrazowania naczyń żylnych w czasie rzeczywistym, w prezentacji B (Brightness Mode; B-mode – w skali szarości);
- badanie Doppler duplex (USG Doppler z podwójnym obrazowaniem).
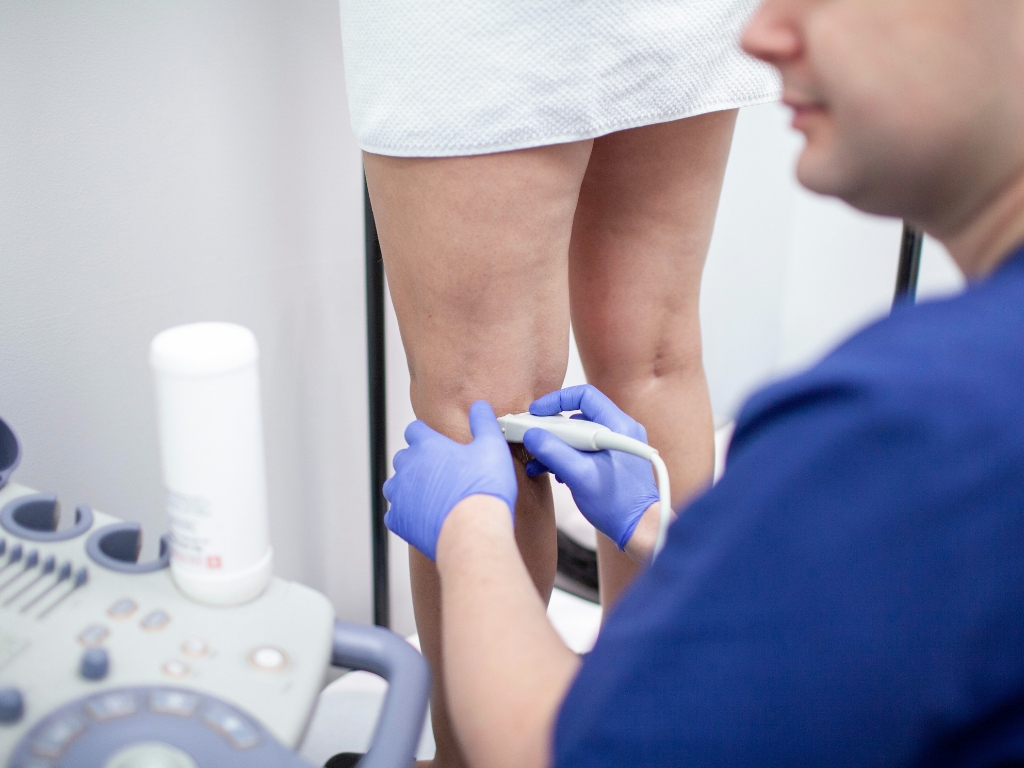
Zaleca się badanie ultrasonograficzne całego układu żył głębokich (uwzględniając odcinek proksymalny i dystalny), które zwiększa liczbę prawidłowych rozpoznań objawowego DVT. Badania nie należy ograniczać do żył udowych i dołu podkolanowego (z pominięciem żył goleni). Nie można zapominać, że wg szacunków co czwarty przypadek zatorowości płucnej ma swój początek właśnie w zakrzepicy żył goleni.
U pacjentów z wysoce prawdopodobnym podejrzeniem choroby, wykonuje się USG układu żył głębokich (bez oznaczania stężenia D-dimeru).
Uciskowa ultrasonografia jest bardzo czułą i swoistą metodą diagnostyczną w przypadku zakrzepicy żył głębokich w odcinku podkolanowo-udowym, jednak w przypadku izolowanej zakrzepicy żył biodrowych czy podudzia jej wartość diagnostyczna może być wątpliwa. W rozpoznawaniu zakrzepicy zajmującej żyły biodrowe wskazane jest badanie duplex Doppler.
Skanowanie metodą duplex jest szczególnie przydatne (i ma przewagę nad USG uciskowym) w okolicach, w których ucisk żył jest utrudniony (np. żyły podkolanowe o małej średnicy). Badanie umożliwia ocenę prędkości przepływu krwi i parametrów fizjologicznych naczyń żylnych oraz jest źródłem dodatkowych informacji w diagnostyce DVT. Za zakrzepicą żył głębokich kończyn dolnych przemawia brak plastyczności (wariancji) podczas płytkiego oddychania, brak spontanicznego przepływu i brak wzmożenia przepływu w wyniku ucisku dystalnego (dystalnie od sondy).
Obraz ultrasonograficzny zakrzepu
Obraz ultrasonograficzny w przypadku DVT (zakrzepicy żył głębokich) jest zależny od stopnia zaawansowania choroby. W stanach początkowych świeża skrzeplina ma gładki obrys, jest przytwierdzona do zastawki, a jej czoło balotuje w świetle żyły. O świeżym zakrzepie zamykającym światło naczynia w prezentacji B-mode świadczyć może poszerzenie żyły (zwiększenie średnicy) oraz częściowe odkształcenie przy ucisku sondą. Ze względu na hipoechogeniczność świeżego zakrzepu, trudno odróżnić go od płynącej krwi (struktury hipoechogeniczne mają mniejszą zdolność do odbijania ultradźwięków – obraz w B-mode jest ciemniejszy; hiperechogeniczne lepiej odbijają fale dźwiękowe – są jaśniejsze na tle innych struktur).
Z biegiem czasu dochodzi do włóknienia, kurczenia i twardnienia zakrzepu oraz wzrostu jego echogeniczności. Jego obrys staje się nierówny. W przypadku zakrzepu przewlekłego żyła odzyskuje swoją wcześniejszą (nieposzerzoną) średnicę. Obok zamkniętej żyły często powstają żyły krążenia obocznego.
Pogrubienie ściany naczynia może wskazywać na przebyty epizod DVT (ewentualnie na stan przewlekły) lub na zakrzep tylko częściowo obturujący (zwężający) światło żyły.
Test uciskowy sondą ultrasonograficzną potwierdza obecność skrzepliny w naczyniu, jeśli żyła jest „nieściśliwa” – nie zamyka się pod wpływem ucisku sondą (prawidłowo ucisk powinien ją spłaszczyć). Badanie USG w prezentacji B można przeprowadzić, używając opcji kodowania przepływu kolorem. Wówczas brak przepływu w świetle żyły (czyli brak przepływu w kolorze) wskazuje na jej niedrożność.
Uwidocznienie zakrzepu w świetle żyły pozwala na pewne rozpoznanie. Postawienie prawdopodobnej diagnozy jest możliwe po wykazaniu, że żyły są „nieściśliwe” lub nie poszerzają się podczas próby Valsalvy. Jednak w takich przypadkach (gdy nie można zobrazować zakrzepu) uzasadnienie ma wykonanie badania Doppler duplex, którego wysoka dokładność (porównywalna z flebografią) została potwierdzona wynikami badań klinicznych.
Inne badania dodatkowe
Wenografia (flebografia) wstępująca (radiologiczne badanie inwazyjne po wstrzyknięciu środka cieniującego) jest obecnie badaniem rzadko wykonywanym ze względu na upowszechnienie i dostępność w pełni nieinwazyjnego i bezpiecznego badania ultrasonograficznego.
Do innych technik diagnostycznych wykorzystywanych w rozpoznawaniu DVT należy tomografia komputerowa (CT – computed tomography) i rezonans magnetyczny (MRI – magnetic resonance imaging) z podaniem środka cieniującego. Ponadto w diagnostyce zastosowanie znajduje angio-CT (obrazowanie tętnic płucnych za pomocą tomografii komputerowej po dożylnym podaniu środka cieniującego). W niektórych przypadkach może być wskazane wykonanie echokardiografii (ECHO), prześwietlenia klatki piersiowej (RTG), elektrokardiografii (EKG).
Zakrzepica naczyń żylnych – problemy i manifestacje
Pewne problemy związane z zakrzepicą naczyń żylnych wymagają osobnego omówienia, ale warto je tutaj zasygnalizować.
Zakrzepica żył powierzchownych
Zakrzepica żył powierzchownych (SVT, superficial vein thrombosis) przez lata uważana była za chorobę stosunkowo niegroźną, o małym ryzyku poważnych powikłań. Jednak dostępność metod obrazowych oraz wyniki prospektywnych badań klinicznych wykazały, że zakrzepica żył powierzchownych związana jest z istotnym ryzykiem współistnienia zakrzepicy żył głębokich (DVT) lub zatorowości płucnej. Dlatego coraz częściej postuluje się traktować SVT jako jedną z manifestacji klinicznych żylnej choroby zakrzepowo-zatorowej VTE.
Mówiąc w skrócie, zakrzepica żył powierzchownych odnosi się do zakrzepicy dowolnego odcinka naczyń żylnych w układzie powierzchniowym. Aktualnie jest to termin, w którym mieszczą się inne, wcześniejsze pojęcia i jednostki chorobowe, np. powierzchowne zakrzepowe zapalenie żył/powierzchowne zapalenie żył czy ropne zakrzepowe zapalenie żył/septyczne zakrzepowe zapalenie żył.
Zagrożenie zakrzepowo-zatorowe wynika głównie z możliwości rozszerzenia SVT na układ żył głębokich. W badaniach obserwacyjnych (np. POST; Prospective Observational Superficial Trombophlebitis) dowiedziono, że niemal co czwarty pacjent ze stwierdzoną (w badaniu przedmiotowym) SVT kończyny dolnej, cierpiał również na DVT. Co więcej, w wielu przypadkach DVT lokowała się w drugiej kończynie, bez związku z bezpośrednią komunikacją między układem głębokim i powierzchownym.
Ryzyko powikłań (takich jak DVT, PE) wzrasta zwłaszcza w przypadkach, w których zakrzepica (czoło skrzepliny) umiejscowiona jest w niedużej (zwykle poniżej 2 cm wg wytycznych) odległości od ujścia żyły powierzchownej do układu żył głębokich.
Zakrzepica żył powierzchownych może mieć przebieg bezobjawowy, wówczas choroba rozpoznawana jest przypadkowo podczas wykonywania badania USG lub innego badania obrazowego. Jednak najczęściej (z powodu powierzchownego przebiegu naczyń i współwystępującego stanu zapalnego) obejmuje przypadki jawne kliniczne. Lokalny stan zapalny może manifestować się bólem, obrzękiem, rumieniem.
W leczeniu zakrzepicy żył powierzchownych najczęściej stosowane są:
- niesteroidowe leki przeciwzapalne (miejscowe lub doustne),
- leki przeciwkrzepliwe – stosowane zewnętrznie w formie żelów lub leków o działaniu ogólnoustrojowym w formie iniekcji podskórnych (pochodne heparyn drobnocząsteczkowych) lub w formie leków doustnych,
- kompresjoterapia (pończochy o stopniowanym ucisku).
Nie wypracowano wspólnego stanowiska ws. leczenia izolowanej SVT (bez zakrzepicy żył głębokich czy zatorowości płucnej). Według wytycznych British Committee for Standards in Haematology, w leczeniu SVT kończyn dolnych niewskazane są metody operacyjne.
Zakrzepica odbytu
Zakrzepica odbytu, zwana też zakrzepicą okołoodbytniczych splotów żylnych czy zakrzepem brzeżnym odbytu jest stanem ostrym, manifestującym się bolesnym guzkiem przy brzegu odbytu w kolorze niebiesko-sinawym (wielkości ziarna grochu/wiśni). Zakrzep w żyłach podskórnych brzegu odbytu i towarzyszący mu rwący ból pojawiają się nagle; w niektórych przypadkach na powierzchni napiętego guzka rozwija się owrzodzenie. Intensywność objawów i czas ich utrzymywania zależą od wielkości zakrzepicy i nasilenia stanu zapalnego.
W leczeniu stosuje się metody zachowawcze (uważane za złoty standard) i metody zabiegowe. W literaturze medycznej najczęściej spotyka się dwa stanowiska. Część autorów sugeruje leczenie inwazyjne w ciągu 72 godzin od pojawienia się objawów (później leczenie zachowawcze). Postępowanie zachowawcze obejmuje metody miejscowe (w tym środki miejscowo znieczulające oraz o działaniu rozkurczowym na mięśniówkę gładką) i metody ogólne: doustne leki przeciwbólowe; poza tym dieta bogatoresztkowa i unormowanie rytmu wypróżnień.
Sporo argumentów przemawia jednak za uzależnieniem wyboru metody terapeutycznej od nasilenia objawów. W wielu przypadkach nacięcie lub wycięcie zakrzepicy okołoodbytniczej (wraz z pozabiegowym postepowaniem zachowawczym) może przynieść dużą i szybką ulgę. Co więcej, metody chirurgiczne wiążą się ze stosunkowo małym odsetkiem nawrotów zakrzepu brzeżnego (po leczeniu zachowawczym nawroty mogą sięgać 25 proc.). Dolegliwości po leczeniu zabiegowym utrzymują się ok. 3 dni, po postępowaniu zachowawczym – tydzień. Ponadto po metodach zachowawczych istnieje 35 proc. ryzyko powstania fałdów okołoodbytowych (przerosłej anodermy – powiększonej skóry okolicy odbytu), które mogą stanowić problem natury estetycznej, utrudniać utrzymanie higieny lub zwyczajową aktywność oraz przyczyniać się do nawracających miejscowych stanów zapalnych.
Zakrzepica w ciąży
W czasie ciąży i połogu ryzyko żylnej choroby zakrzepowo-zatorowej (VTE) rośnie – przyczyną są przede wszystkim fizjologiczne zmiany w organizmie matki, które powodują stan nadmiernej krzepliwości. Trombofilia i czynniki okołoporodowe (jak zabiegi chirurgiczne, unieruchomienie) dodatkowo podnoszą ryzyko VTE. W literaturze medycznej ciążą często określana jest jako „stan krzepliwości”. Żylna choroba zakrzepowo-zatorowa stanowi główną przyczynę śmiertelności kobiet w krajach rozwiniętych.
U kobiet ciężarnych dochodzi do obniżenia aktywności części inhibitorów krzepnięcia (jak białko S – kofaktor antykoagulacyjnej i fibrynolitycznej aktywności białka C). Z drugiej strony podwyższeniu ulega aktywność niektórych czynników krzepnięcia, jak czynnik VIII (uznany czynnik ryzyka DVT, wpływający też na ryzyko nawrotu zakrzepicy) i czynnik von Willebranda uczestniczący w adhezji płytek i pełniący rolę ochronną wobec czynnika VIII (wydłuża okres jego półtrwania, czyli zapobiega przedwczesnej degradacji czynnika VIII).
To nie wszystkie czynniki, które mogą sprzyjać DVT. W okresie ciąży i połogu obserwuje się spowolnienie przepływu krwi w żyłach głębokich kończyn dolnych (związane z relaksacyjnym oddziaływaniem estrogenów na ścianę naczyniową). Odnotować należy, że u ciężarnych pacjentek rośnie stężenie D-dimeru, jednak związek tego czynnika z żylną chorobą zakrzepowo-zatorową w ciąży (bez współistnienia czynników dodatkowych) jest dyskusyjny.
W konsekwencji ryzyko VTE w ciąży wzrasta aż 4–5-krotnie. Wyniki badań wskazują również, że ryzyko powikłań zakrzepowo-zatorowych u pacjentek ciężarnych jest 2-krotnie wyższe niż u pacjentek stosujących antykoncepcję doustną.
W ok. 80 proc. przypadków zakrzepica żylna w ciąży zajmuje lewą kończynę dolną, co tłumaczy się uciskiem macicy na lewą tętnicę biodrową (a tętnica biodrowa uciska lewą żyłę biodrową). Ucisk ten uzasadnia również częste występowanie izolowanej zakrzepicy żył biodrowych u ciężarnych pacjentek.
Nieleczona (lub leczona nieprawidłowo) żylna choroba zakrzepowo-zatorowa w ciąży stanowi poważne zagrożenie zdrowia i życia – matki i dziecka.
W położnictwie leki przeciwzakrzepowe rozważa się w przypadku:
- leczenia VTE w ciąży lub połogu;
- profilaktyki VTE w ciąży i połogu (przy podwyższonym ryzyku VTE);
- kontynuacji terapii przeciwzakrzepowej (pacjentki stosujące przewlekłą antykoagulację);
- profilaktyki powikłań zakrzepowo-zatorowych w zespole hiperstymulacyjnym jajników;
- profilaktyka poronień w zespole antyfosfolipidowym.
W diagnostyce DVT w ciąży, podobnie jak poza nią, najważniejsze znaczenie ma ultrasonografia (uciskowa – CUS i badanie Doppler duplex). Poza tym można rozważać obrazowanie metodą rezonansu magnetycznego (MRV – magnetic resonance venography); w niektórych przypadkach mogą istnieć wskazania do angio-CT lub scyntygrafii wentylacyjno-perfuzyjnej płuc.
Leczenie farmakologiczne zakrzepicy w ciąży prowadzone jest pod ścisłą kontrolą lekarską. Najczęściej ciężarnym pacjentkom zaleca się (zdecydowanie preferowaną) heparynę drobnocząsteczkową (low–molecular–weight heparyn; LMWH) w dawce wyjściowej dostosowanej do masy ciała przed ciążą. Heparyny nie przenikają przez barierę łożyskową ani nie wykazują działania teratogennego i toksycznego na płód. Podawanie LMWH wstrzymuje się dobę przed planowym porodem indukowanym lub drogą cięcia cesarskiego. Zaznaczmy, że w ciąży podczas leczenia heparyną drobnocząsteczkową wskazane jest monitorowanie aktywności anty-Xa (czyli hamowania aktywności czynnika Xa przez heparynę). Badanie wykonuje się co 1-3 miesiące.
Po wznowieniu postepowania antykoagulacyjnego heparynę można zastąpić lekami z grupy antagonistów witaminy K (VKA) – początkowo z równoczesnym podawaniem heparyny (aż wskaźnik INR osiągnie i utrzyma zalecane wartości). VKA i heparyny nie gromadzą się w pokarmie matki, dlatego mogą być stosowane w okresie karmienia piersią.
Zobacz także: Leki na żylaki – tabletki, maści – czy to działa?
Leczenie zakrzepicy
Objawowe i bezobjawowe przypadki DVT leczy się podobnie, stosując:
- wczesne uruchomienie pacjenta (zalecenie intensywnego chodzenia),
- leczenie uciskowe (kompresjoterapia),
- leczenie przeciwkrzepliwe – podstawowa forma terapii,
w niektórych przypadkach:
- umieszczenie filtra w żyle głównej,
- leczenie trombolityczne.
Leżenie w łóżku (z uniesieniem kończyny) zaleca się zwykle tylko w pierwszym dniu rozpoznania DVT i rozpoczęcia terapii heparyną; następnego dnia pacjenta zachęca się do chodzenia. Wcześniej nakładany jest opatrunek uciskowy (bandaże o małej elastyczności). Bandaże zaleca się możliwie szybko zastąpić pończochą (klasa II ucisku). Pacjentom z dużym obrzękiem i silną bolesnością, którym chodzenie sprawia problem, można zarekomendować przerywany ucisk mankietami pneumatycznymi (PUP).
Wyroby kompresyjne (pończochy, rajstopy, podkolanówki) należy nosić cały dzień i zdejmować tylko na noc oraz zadbać o uniesienie podudzi w czasie odpoczynku nocnego (o 10-15 cm). Przeciwwskazaniem do kompresjoterapii jest siniczy bolesny obrzęk kończyny, niedokrwienie (choroba tętnic), niewyrównana niewydolność serca oraz ciężka neuropatia obwodowa.

Leczenie świeżej DVT kończyn dolnych można prowadzić (od początku) w warunkach domowych, jeśli:
- stan kliniczny pacjenta jest stabilny (prawidłowe parametry życiowe, brak chorób współistniejących);
- nie występują objawy ciężkie (silny ból/obrzęk);
- oszacowane ryzyko krwawienia jest niskie;
- kreatynina w surowicy < 150 µmol/l lub klirens kreatyniny (CrCl) > 60 ml/min;
- zapewniona jest fachowa obserwacja (pielęgniarska/lekarska).
Zabieg implantacji filtra do żyły głównej dolnej (rzadziej do żyły głównej górnej), który zatrzymuje skrzepliny płynące z żył głębokich kończyn dolnych i żył miednicy małej, ma ograniczone wskazania; procedura wciąż jest przedmiotem dyskusji w środowisku medycznym. Istnieją filtry czasowe zakładane na kilka-kilkanaście dni oraz filtry usuwalne, których konstrukcja pozwala na usunięcie nawet po kilku miesiącach
Wskazaniem do wszczepienia filtrów usuwalnych do żyły głównej dolnej może być DVT w odcinku proksymalnym, jeśli leczenie przeciwzakrzepowe jest przeciwwskazane lub jeśli wystąpiły powikłania uniemożliwiające dalsze leczenie przeciwzakrzepowe. Ponadto implantację filtra do żyły głównej dolnej można rozważyć u pacjentów z nawrotem VTE w przebiegu nowotworu złośliwego, leczonych wyższymi dawkami heparyny drobnocząsteczkowej (LMWH), u których nie stwierdza się obecności odwracalnych czynników ryzyka nawrotu VTE oraz u których nie można już zwiększać dawki LMWH.
Leczenie przeciwkrzepliwe należy rozpocząć natychmiast (nawet przed uzyskaniem wyników badań diagnostycznych) w przypadku, gdy brak przeciwwskazań oraz:
- rozpoznanie DVT jest pewne;
- prawdopodobieństwo DVT jest duże lub umiarkowane (na podst. skali Wellsa).
Czas leczenia żylnej choroby zakrzepowo-zatorowej lekarz oszacowuje na podstawie konkretnej sytuacji klinicznej.
W leczeniu standardowym (do 3 miesięcy) można stosować następujące leki:
- NOAC, czyli pierwotnie „doustne leki przeciwzakrzepowe nowej generacji” (novel oral anticoagulants), w polskiej literaturze medycznej funkcjonują jako „doustne antykoagulanty niebędące antagonistami witaminy K” (non-vita-min K antagonist oral anticoagulants). NOAC zrewolucjonizowały leczenie przeciwkrzepliwe z wielu powodów. Standardowe leki przeciwkrzepliwe wymagają podawania podskórnego (heparyna) lub wskaźnika INR (antagoniści witaminy K). NOAC prezentują zupełnie nowy mechanizm działania:
- bezpośredniego: bezpośrednio hamują trombinę lub aktywny czynnik X (Xa);
- wybiórczego (hamują wybiórczo tylko jeden czynnik krzepnięcia).
NOAC, które nie potrzebują do aktywacji żadnych kofaktorów, wyraźnie odróżniają się od leków grupy VKA, które hamują pośrednio i niewybiórczo kilka czynników krzepnięcia: II, VII, IX, X.
- Heparyna drobnocząsteczkowa (LMWH): wskazaniem jest ciąża, choroba nowotworowa oraz problemy z monitorowaniem lub uzyskaniem odpowiednich wartości INR.
- VKA (vitamin K antagonists) – doustne antykoagulanty z grupy antagonistów witaminy K (wskazane przede wszystkim w ciężkim upośledzeniu czynności nerek.
Przeciwkrzepliwe leczenie przedłużone (ponad 3 miesiące) wskazane jest m.in. u pacjentów, u których wystąpiła DVT kończyn dolnych lub zatorowość płucna. W jego ramach można stosować NOAC, VKA lub kwas acetylosalicylowy (ASA; acetylsalicylic acid – potocznie zwany „aspiryną”). U pacjentów, którzy zaprzestali leczenia przeciwkrzepliwego (po pierwszym epizodzie VTE) przyjmowanie ASA (w porównaniu do placebo) zmniejsza ryzyko nawrotu VTE, nie wpływając na wzrost ryzyka krwawienia (gdy brak przeciwwskazań do stosowania ASA).
Poza tym istotną częścią profilaktyki wtórnej jest kompresjoterapia (pończochy klasa II ucisku stosowane przez ≥ 2 lata).
Nie zaleca się stosowania trombolizy systemowej. Według wytycznych (Konsensus Polski 2017 r.) miejscową trombolizę (lek podawany dożylnie przez cewnik) można rozważyć u pacjentów w dobrym stanie ogólnym, obarczonych małym ryzykiem krwawienia, przy objawach trwających krócej niż 14 dni:
- w zakrzepicy biodrowo-udowej przy dużej bolesności i obrzęku;
- w przypadku DVT kończyny górnej wczesnej (14 dni) lub przy dużym ryzyku utraty kończyny.
U pacjentów z objawową zakrzepicą biodrowo-udową, niekwalifikujących się do trombolizy przezcewnikowej, rozważa się chirurgiczną trombektomię żylną (usunięcie zakrzepu). Przezskórna trombektomia mechaniczna, stosowana w przypadku masywnej DVT (w celu rozpuszczania, fragmentacji i aspiracji zakrzepów) może przynieść korzyść kliniczną w leczeniu świeżych skrzeplin (utworzonych przed 10–14 dniami lub wcześniej). Metoda jednak wymaga dalszych obserwacji i oceny w badaniach zarówno krótko-, jak i długoterminowych.
Przeczytaj również: Usuwanie żylaków – metody i rekonwalescencja
Diagnostyką w naszych placówkach zajmują się doświadczeni chirurdzy, flebolodzy:
Flebolog Wrocław:
- dr n. med. Wojciech Rybak
- dr n. med. Maciej Antkiewicz
- lek. Tomasz Siewniak
Flebolog Warszawa:
- dr n. med. Michał Kowalczewski
- dr n. med. Mariusz Kozak
Cena badania USG Doppler kończyn dolnych, w zależności od specjalisty, to koszt 200-350 zł.
Zachęcamy do zapoznania się również z innymi materiałami na temat leczenia niewydolności żylnej i zmian estetycznych:
Źródła:
Kearon C, Akl EA, Ornelas J et al. Antithrombotic therapy for VTE disease: CHEST guideline and expert panel report. Chest 2016; 149:315–352.
Tomkowski W, Kuca P, Urbanek T et al. Venous thromboembolism – recommendations on the prevention, diagnostic approach, and management. The Polish Consensus Statement 2017. Acta Angiol. 2017; 2: 35–71.
Simes J, Becattini C, Agnelli G et al. Aspirin for the prevention of recurrent venous thromboembolism: The INSPIRE Collaboration. Circulation, 2014;130(13):1062-71.
Windyga J., Pasierski T., Torbicki A. Zakrzepy i zatory, Wydawnictwo Lekarskie PZWL, Warszawa 2014.
Kearon C, Akl EA, Comerota AJ et al. Antithrombotic therapy for VTE disease: antithrombotic therapy and prevention of thrombosis, 9th ed: American College of Chest Physicians evidence-based clinical practice guidelines. Chest 2012; 141(suppl 2):e419S–494S.
Klok FA, van der Hulle T, den Exter PL et al. The post-PE syndrome: A new concept for chronic complications of pulmonary embolism. Blood Rev 2014; 28:221–226.
Henrikkson P., Westrlund E., Wallen H.et al. Incidence of pulmonary and venous thromboembolism in pregnancies afer in vitro fertilisation: Cross sectional study. BMJ 2013;346:e8632. doi: 10.1136/bmj.e8632.
Neubauer-Geryk J., Bieniaszewski L. Żylna choroba zakrzepowo-zatorowa w okresie ciąży. Forum Med Rodz. 2017;11(4):168–173.
Neubauer-Geryk J., Bieniaszewski L. Zakrzepica żył powierzchownych. Forum Med Rodz. 2018;12(3):99-101.
Simes J, Becattini C, Agnelli G et al. Kwas acetylosalicylowy w zapobieganiu nawrotom żylnej choroby zakrzepowo-zatorowej – badania WARFASA i ASPIRE. Streszcz. Med. Prakt. 2014; 11: 102–103.
Falck-Ytter Y, Francis CW, Johanson NA et al. Prevention of VTE in orthopedic surgery patients: Antithrombotic Therapy and Prevention of Thrombosis, 9th ed: American College of Chest Physicians Evidence-Based Clinical Practice Guidelines. Chest, 2012; 141 (suppl. 2): e278S–e325S.
Kearon C, Ginsberg JS, Julian JA et al. Fixed-Dose Heparin (FIDO) Investigators. Comparison of fixed-dose weight-adjusted unfractionated heparin and low-molecular-weight heparin for acute treatment of venous thromboembolism. JAMA 2006; 296:935–942.
Wells PS, Anderson DR, Rodger M et al. Evaluation of D-dimer in the diagnosis of suspected deep-vein thrombosis. N. Engl. J. Med., 2003; 349: 1227–1235.
Chai-Adisaksopha C, Crowther M, Isayama T et al. The impact of bleeding complications in patients receiving target-specific oral anticoagulants: a systematic review and meta-analysis. Blood 2014; 124:2450–2458.
Pfenninger JL., Fowler GC. Procedury zabiegowe i diagnostyczne w dermatologii i medycynie estetycznej. Kaszuba A. (red. wyd. pol.), Wydawnictwo Elsevier Urban & Partner, Wrocław 2012.
Adam SS, McDuffie JR et al. Comparative effectiveness of warfarin and new oral anticoagulants for the management of atrial fibrillation and venous thromboembolism: a systematic review. Ann Intern Med 2012; 157:796–807.
Tait C, Baglin T, Watson H, et al. British Committee for Standards in Haematology. Guidelines on the investigation and management of venous thrombosis at unusual sites. Br J Haematol. 2012; 159(1): 28–38.
Galanaud JP, Bosson JL, Genty C et al. Superficial vein thrombosis and recurrent venous thromboembolism: a pooled analysis of two observational studies. J Thromb Haemost. 2012; 10(6): 1004–1011.
Greenspon J., Williams S.B., Young H.A et al. Thrombosed external hemorrhoids: outcome after conservative or surgical management. Dis. Colon Rectum, 2004; 47: 1493–498.
Perrotti P., Antropoli C., Molino D. et al. Conservative treatment of acute thrombosed external hemorrhoids with topical nifedipine. Dis. Colon Rectum, 2001; 44: 405–409.
Yeh CH, Gross PL, Weitz JI. Evolving use of new oral anticoagulants for treatment of venous thromboembolism. Blood 2014; 124:1020–1028.
Leczenie przeciwkrzepliwe u kobiet w ciąży, w czasie porodu i połogu – bezpieczeństwo i skuteczność. Przegl Lek. 2015;72(4):217-221.
Gajewski P. (red.). Interna Szczeklika 2018. Wydawnictwo Medycyna Praktyczna, Kraków 2018.
van Es N, Coppens M, Schulman S et al. Direct oral anticoagulants compared with vitamin K antagonists for acute venous thromboembolism: evidence from phase 3 trials. Blood 2014; 124:1968–1975.
Kasprzak JD., Dąbrowski R., Barylski M. et al. Doustne antykoagulanty nowej generacji — aspekty praktyczne. Stanowisko Sekcji Farmakoterapii Sercowo-Naczyniowej Polskiego Towarzystwa Kardiologicznego. Folia Cardiol. 2016;11(5):377–393.
Konstantinides SV, Torbicki A, Agnelli G et al. Task Force for the Diagnosis and Management of Acute Pulmonary Embolism of the European Society of Cardiology (ESC). 2014 ESC guidelines on the diagnosis and management of acute pulmonary embolism. Eur Heart J 2014; 35:3033–3069, 3069a–3069k.