Teleangiektazje i wenulektazje kończyn dolnych, zwane pajączkami naczyniowymi, to trwale poszerzone naczynka śródskórne, które mogą nie dawać żadnych dolegliwości i stanowić wyłącznie problem natury estetycznej. Mogą jednak współistnieć z innymi patologiami układu żylnego, zwłaszcza z niewydolnością żylną, dlatego – w ramach postępowania diagnostycznego – zaleca się wykonanie badanie USG Doppler całego układu żylnego.
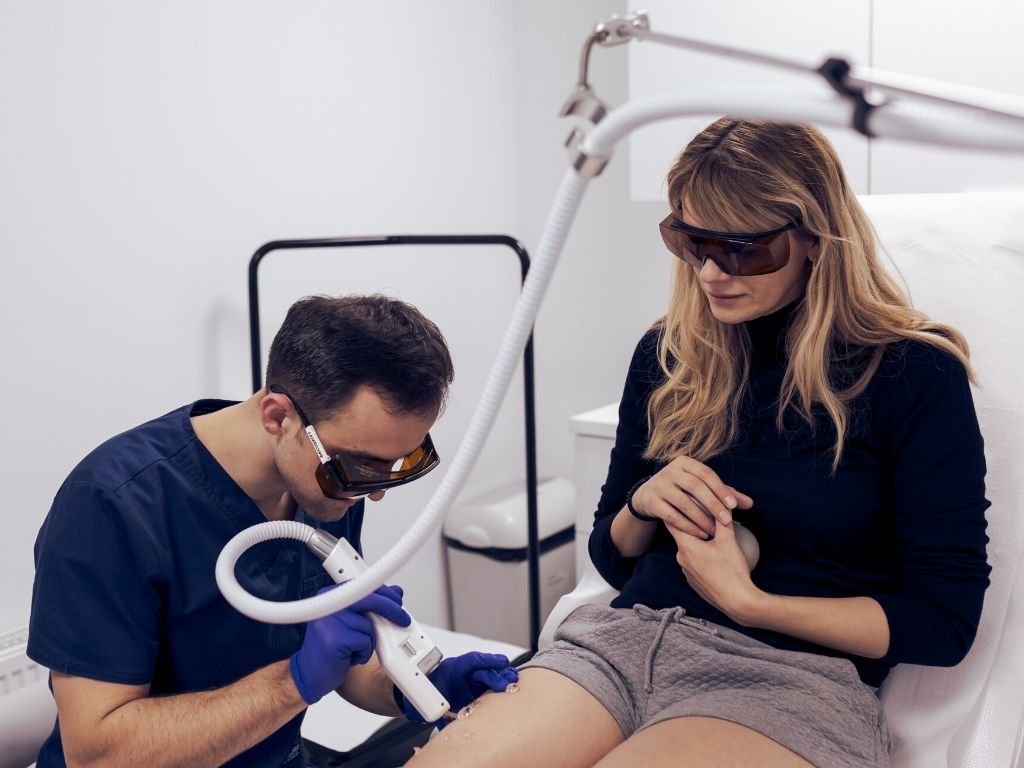
Objawy niewydolności żylnej w układzie żylnym głębokim lub powierzchownym występują u ponad 30% pacjentów z teleangiektazjami. W leczeniu stosuje się metody zachowawcze i zabiegowe. Pajączki naczyniowe usuwane są najczęściej z wykorzystaniem energii laserowej lub z zastosowaniem iniekcji substancji powodujących zarastanie (obliterację) naczyń żylnych. Zabiegi, wykonywane przez doświadczonego lekarza są bezpieczne, skuteczne i umożliwiają uzyskanie zadowalających, długotrwałych efektów leczenia.
- Czym są teleangiektazje i gdzie występują (charakterystyka)
- Przyczyny powstawania teleangiektazji
- Układ żylny kończyn dolnych
- Mikrokrążenie i histologia teleangiektazji kończyn dolnych
- Przewlekła niewydolność żylna i teleangiektazje
- Badanie kończyn dolnych
- Jak leczyć teleangiektazje?
Czym są teleangiektazje i gdzie występują (charakterystyka)
Teleangiektazje i wenulektazje, czyli poszerzenia drobnych naczyń śródskórnych, potocznie zwane pajączkami naczyniowymi, bardzo często są pierwszymi, widocznymi zmianami w przewlekłej niewydolności żylnej kończyn dolnych. Mają postać drobnych, rozszerzonych naczyń włosowatych w skórze, zabarwionych na kolor brunatnoczerwony lub niebieskosiny. Początkowo mogą występować pojedynczo, z czasem tworzą skupiska podobne do pajęczych sieci lub koron drzew. Zazwyczaj zmiany tego rodzaju pojawiają się symetrycznie na obu kończynach.
Zobacz także: Pajączki na nogach – przyczyny, objawy, leczenie
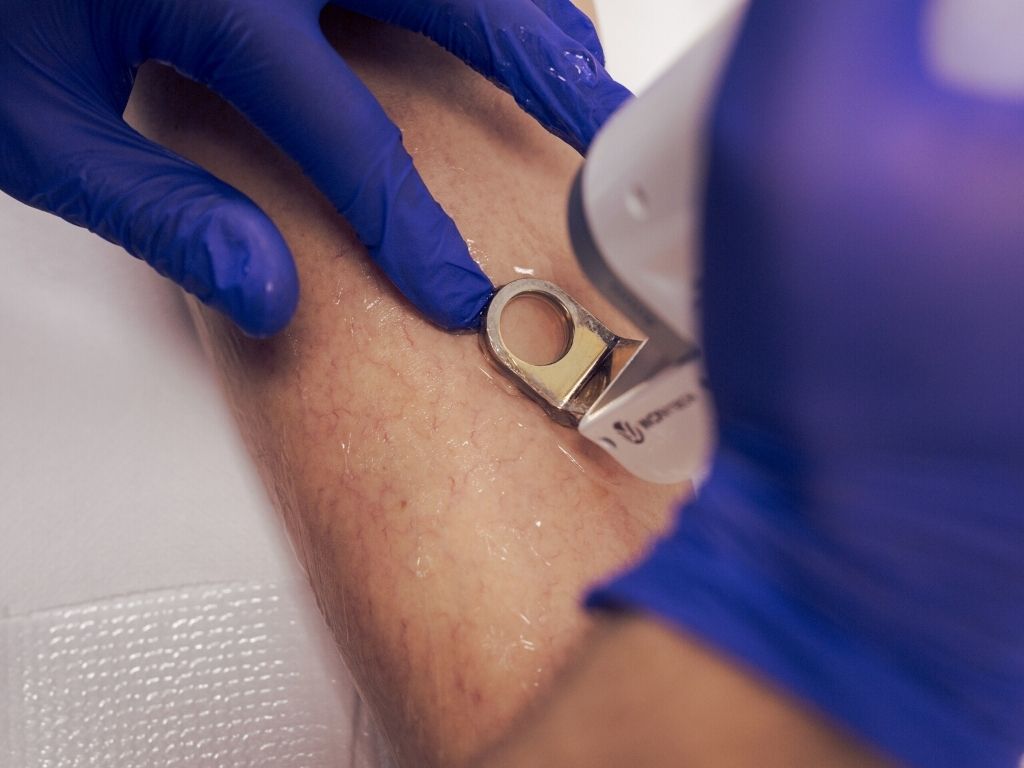
Teleangiektazje kończyn dolnych dzieli się na 4 podstawowe typy:
- Główne (samoistne) umiejscowione pod naskórkiem – cienkie, kruche, w kolorze jasnoczerwonym, bez żyły odżywczej, oporne na leczenie. Najczęściej obserwuje się je u kobiet w średnim wieku.
- Izolowane – bez towarzyszących żylaków i innych objawów niewydolności żylnej. Naczynie zaopatrujące może biec prostopadle do skóry
- Związane z niewydolnym naczyniem odżywczym lub żylakiem – w przebiegu niewydolności żylnej: zmiany tego rodzaju mogą unosić naskórek; są wyczuwalne palpacyjnie.
- Wtórne – mogą być wynikiem urazu; są drobne, wyraźnie odgraniczone, fioletowawe. Występują głównie u kobiet.
Częstość występowania teleangiektazji wzrasta z wiekiem. Teleangiektazje kończyn dolnych należą do powszechnych zmian, które – według dostępnych danych – występują u 41% kobiet po 50 roku życia. Najczęściej jest to problem wyłącznie natury estetycznej, jednak może również wiązać się z niewydolnością głównych pni żylnych; w 50%–62% przypadków w okolicy telangiektazji występują niewydolne naczynia zasilające w obecności teleangiektazji.
Średnica teleangiektazji (drobnych pajączków naczyniowych o fioletowym odcieniu) wynosi od 0,1 mm do 0,4 mm. Do teleangiektazji należą zarówno naczynia włosowate w kolorze zbliżonym do czerwonego, jak i sinofioletowe żyłki. Wenulektazje (rozszerzenia żylakowate) obserwuje się przede wszystkim na udach, podudziach, w dołach podkolanowych i w okolicy kostek. Położone są na głębokości ok. 0,6 mm; ich średnica waha się od 0,4 mm do 1 mm. Nieco głębiej znajdują się żyły siatkowate zasilające naczynka prześwitujące przez skórę.
Cienkościenne żyły siatkowate, których sieć znajduje się w głębokiej warstwie skóry (żylaki umiejscawiają się w tkance podskórnej) również mogą ulegać poszerzeniu (do średnicy ~3 mm) i przyjmować postać niebieskawej, podskórnej „siateczki”.
Pajączki i żyły siatkowate, uważane generalnie za objaw wczesny niewydolności żylnej, mogą utrzymywać się lub pojawiać również w późniejszych okresach choroby (np. nie przed, a po wystąpieniu żylaków).
Teleangiektazje zazwyczaj nie są źródłem dolegliwości, ale w niektórych przypadkach może pojawić się ból i uczucie pieczenia, narastające po długotrwałym staniu lub siedzeniu.
Zobacz także: Pękające naczynka na nogach – najczęstsze pytania
Przyczyny powstawania teleangiektazji
Teleangiektazji nie powinno się lekceważyć, ponieważ nierzadko stanowią objaw wczesnych lub utrwalonych zaburzeń powierzchownego lub głębokiego układu żylnego. W takich przypadkach nie są wyłącznie defektem estetycznym, lecz „wierzchołkiem góry lodowej”.
Przewlekła niewydolność żylna (PNŻ) jest zespołem objawów klinicznych o wieloczynnikowej etiologii prowadzącym do trwałego upośledzenia odpływu krwi z żył kończyn dolnych. PNŻ wiąże się z zaburzeniem funkcjonowania układu żylnego kończyn dolnych: żył powierzchownych, głębokich, przeszywających (tzw. perforatorów), które łączą żyły powierzchowne z żyłami głębokimi. Żyły powierzchowne położone są nadpowięziowo (i często widoczne przez skórę), żyły głębokie leżą podpowięziowo.
Ściany żylne w warunkach prawidłowych są elastyczne i rozciągliwe; pofałdowania błony wewnętrznej tworzą zastawki – parzyste twory, które zapewniają jednokierunkowy przepływ krwi. Ich płatki otwierają się, gdy krew płynie do serca, a zamykają pod wpływem zwrotnego prądu krwi. Powrót krwi w kierunku serca jest wspomagany przez pompę mięśniową złożoną z mięśni łydki i stopy.
W niewydolności żylnej powstaje nadciśnienie żylne, ściany naczyniowe ulegają rozciągnięciu i dochodzi do niewydolności zastawek żylnych. Skutkiem zmian jest refluks żylny – wsteczny przepływ krwi, zastój żylny, a następnie upośledzenie wymiany gazowej i wchłaniania zwrotnego. W przestrzeni pozakomórkowej pojawia się białko stymulujące rozwój tkanki łącznej. Uszkodzeniom ulegają drogi chłonne, występują obrzęk i zmiany skórne. Zaleganie krwi żylnej tworzy korzystne warunki do tworzenia zakrzepów i zakrzepowego zapalenia żył.
Wśród przyczyn teleangiektazji i przewlekłej niewydolności żylnej wymienia się – genetycznie uwarunkowane – osłabienie ściany naczyniowej. Według tzw. teorii hemodynamicznej za wzrost ciśnienia żylnego odpowiada pionowa postawa ciała, która sprzyja powstawaniu niewydolności zastawek i refluksowi żylnemu.
Do czynników predysponujących do PNŻ należą:
- skłonność dziedziczna (w 80% przypadków potwierdza się rodzinne występowanie choroby);
- płeć żeńska (częściej chorują kobiety);
- podeszły wiek (ryzyko rośnie z wiekiem);
- nadwaga i otyłość (długotrwałe przeciążenie goleni i stóp i większa objętość zalegającej krwi);
- ciąże i porody (ryzyko rośnie z każdą ciążą);
- niewystarczająca aktywność fizyczna;
- tryb życia i rodzaj aktywności zawodowej (praca siedząca/stojąca, ograniczone działanie pompy mięśniowej, utrudniony powrót krwi w kierunku serca).
Zobacz także: Żylaki w ciąży – co robić, jeżeli się pojawią?
Układ żylny kończyn dolnych
Prawidłowe działanie układu żylnego kończyn dolnych zależy od harmonijnego współdziałania wszystkich jego elementów: żył głębokich, powierzchownych i przeszywających. Jeśli czynność jednego z nich ulegnie zaburzeniu spowoduje dysfunkcję pozostałych.
Żyły głębokie kończyn dolnych leżą w obszarze przedziałów mięśniowych i łączą się z żyłami powierzchownymi poprzez perforatory. Biegną w sąsiedztwie nerwów, towarzyszą rozgałęzieniom jednoimiennych tętnic. Układem żył głębokich przepływa ok. 90% krwi.
Układ żył powierzchownych buduje sieć w tkance podskórnej i odpowiada za odprowadzanie krwi ze skóry (ok. 10% krwi żylnej). Naczynia powierzchowne towarzyszą pniom limfatycznym i gałęziom nerwowym, zazwyczaj nie tworzą splotów z tętnicami.
Żyły przeszywające są krótkie, przechodzą przez powięź mięśniową i łączą układ powierzchowny z głębokim. Każda kończyna posiada 80-150 perforatorów o zmiennej lokalizacji, zmiennym przebiegu i zróżnicowanych rozmiarach.
W warunkach fizjologicznych przepływ krwi w żyłach jest jednokierunkowy – z układu powierzchownego do głębokiego. Odpływ krwi z kończyn dolnych zależy od wielu czynników, w tym od:
- sprawnie działających zastawek,
- skurczu i rozkurczu mięśni nóg (przede wszystkim goleni),
- tłoczącego działania serca (i działania naczyń włosowatych),
- ruchów przepony
- ssącego działania „prawego serca”
- ucisku na duże naczynia żylne przez pulsujące tętnice.
Dla wymiany gazowej i metabolicznej tkanek kluczowe jest mikrokrążenie i sieć naczyń włosowatych. Zaburzenie odpływu krwi żylnej zaburza funkcje mikrokrążenia, upośledza wymianę gazową, inicjuje reakcję zapalną, sprzyja zakrzepicy drobnych naczyń żylnych, wpływa na wzrost przepuszczalności śródbłonka i powstawanie obrzęku.
Mikrokrążenie i histologia teleangiektazji kończyn dolnych
Mikrokrążenie to element układu krwionośnego; pod względem anatomicznym jednostka mikrokrążenia leży pomiędzy częścią tętniczą a żylną – tętniczką końcową a żyłką. Dwa układy połączone są siecią drobnych naczyń włosowatych. Dzięki mikrokrążeniu tkanki są zaopatrywane w tlen, substancje budulcowe i energetyczne; mikrokrążenie usuwa zbędne produkty przemiany materii, pełni również funkcje termoregulacyjne i uczestniczy w procesach homeostazy układu krążenia.
Mikrokrążenie obejmuje naczynia włosowate, tętniczki (arteriole), drobne żyłki (wenule), małe naczynia chłonne i zespolenia tętniczo-żylne. Co ciekawe, stanowią one blisko 99% całkowitej liczby naczyń krwionośnych.
Do jednostki mikrokrążenia krew płynie tętniczką (o średnicy ok. 100 μm). Skutkiem zamknięcia jej światła jest czynnościowe wyłączenie obszaru, który ona zaopatruje. Odchodzące od niej naczynia przedwłosowate (średnica: 10-20 μm) zaopatrzone są w komórki mięśniowe – rodzaj „zwieraczy” regulujących przepływ przez włośniczkę. Jeżeli na wysokości tętniczek światło naczynia ulegnie zamknięciu i nie powstanie krążenie oboczne, jednostka mikrokrążenia przestaje pełnić swe funkcje, a zaopatrywana przez nią tkanka jest niedokrwiona.
Naczynia tętnicze i żylne łączą się za pośrednictwem metaarterioli, od których odchodzi sieć naczyń włosowatych i zespolenia tętniczo-żylne. Ściany zespolenia unerwiają włókna współczulne powodujące skurcz mięśni gładkich, zamknięcie światła naczynia oraz napływ krwi do naczyń włosowatych. Naczynia włosowate (średnica 5-10 μm) stanowią rodzaj selektywnej bariery dyfuzyjnej – ich przepuszczalna ściana zbudowana jest tylko z jednej warstwy komórek śródbłonka i łącznotkankowej błony podstawnej. Na wielkość dyfuzji wpływa przepuszczalność ściany włośniczki, a powierzchnia wymiany zależy od stanu zwieraczy przedwłośniczkowych.
Do ważnych patologii mikrokrążenia należy nadciśnienie żylne, powstające w wyniku utrudnionego odpływu krwi. Skutkuje to zastojem krwi w naczyniach włosowatych i ich nadmierną przepuszczalnością. Konsekwencją takich zaburzeń są mikroobrzęki przyczyniające się do obrzęków kończyn dolnych. Do najczęstszych patologii upośledzających funkcje mikrokrążenia należy niewydolność żylna.
Żyłki w skórze właściwej górnej i środkowej ułożone są horyzontalnie. Średnica żyłek postkapilarnych (pozawłosowatych) wynosi ok. 12-35 μm. Żyłki zbiorcze w górnej części skóry właściwej mierzą 40-60 μm. Większość pajączków kończyn dolnych ma średnicę rzędu 26-225 μm.
Przewlekła niewydolność żylna i teleangiektazje
Początkowo przewlekła niewydolność żylna może objawiać się uczuciem napięcia, obrzmienia kończyn dolnych – zwłaszcza po długotrwałym przyjmowaniu postawy stojącej lub siedzącej. Mogą pojawić się bolesne kurcze łydek, szczególnie dokuczliwe w godzinach nocnych i objawy zespołu niespokojnych nóg. Przy kostkach obserwuje się siatkę powierzchownych żyłek, układających się w charakterystyczną „koronę żylną” (corona phlebectatica). Teleangiektazje (wenektazje siateczkowate, miotełkowate, pajączki żylne) oraz żyły siatkowate pojawiają się przede wszystkim na podudziach. Poszerzone żyły powierzchowne prześwitują niebieskawo przez skórę. Wraz z postępem choroby do listy objawów dołączają żylaki – workowato rozszerzone żyły.
Zobacz także: Żylaki nóg – objawy, przyczyny, leczenie
Stopień zaawansowania przewlekłej niewydolności żylnej ustalany jest w oparciu o międzynarodową klasyfikację CEAP obejmującą:
- C (clinical class) – ocenę kliniczną;
- E (etiology) – etiologię (problem wrodzony, pierwotny, wtórny);
- A (anatomical) – zajęcie układu żył powierzchownych, głębokich, przeszywających;
- P (pathophysiology) – patofizjologię.
Kategorie kliniczne przewlekłej niewydolności żylnej obejmują:
- C0 – zmiany niewyczuwalne i niewidoczne,
- C1 – teleangiektazje i żyły siatkowate,
- C2 – żylaki,
- C3 – obrzęk,
- C4 – zmiany skórne (przebarwienia, wyprysk żylakowaty, zapalenie i stwardnienie tkanki podskórnej),
- C5 – zmiany skórne z owrzodzeniem zagojonym,
- C6 – zmiany skórne z owrzodzeniem czynnym.
Wśród najczęstszych objawów przewlekłej niewydolności żylnej wymienia się:
- obrzęk kończyny,
- żylaki, teleangiektazje i żylaki siatkowate
- zmiany troficzne skóry.
Przeczytaj również: Widoczne żyły na nogach – wskazanie do konsultacji
Badanie kończyn dolnych
Metodę leczenia teleangiektazji kończyn dolnych ustala lekarz po dokładnym zbadaniu pacjenta (wywiad, badanie fizykalne, badania dodatkowe, przede wszystkim USG Doppler żył kończyn dolnych), na podstawie m.in. średnicy i charakteru zmian naczyniowych oraz topografii ich występowania. Jeśli występują również inne objawy przewlekłej niewydolności żylnej, konieczna jest terapia kompleksowa.
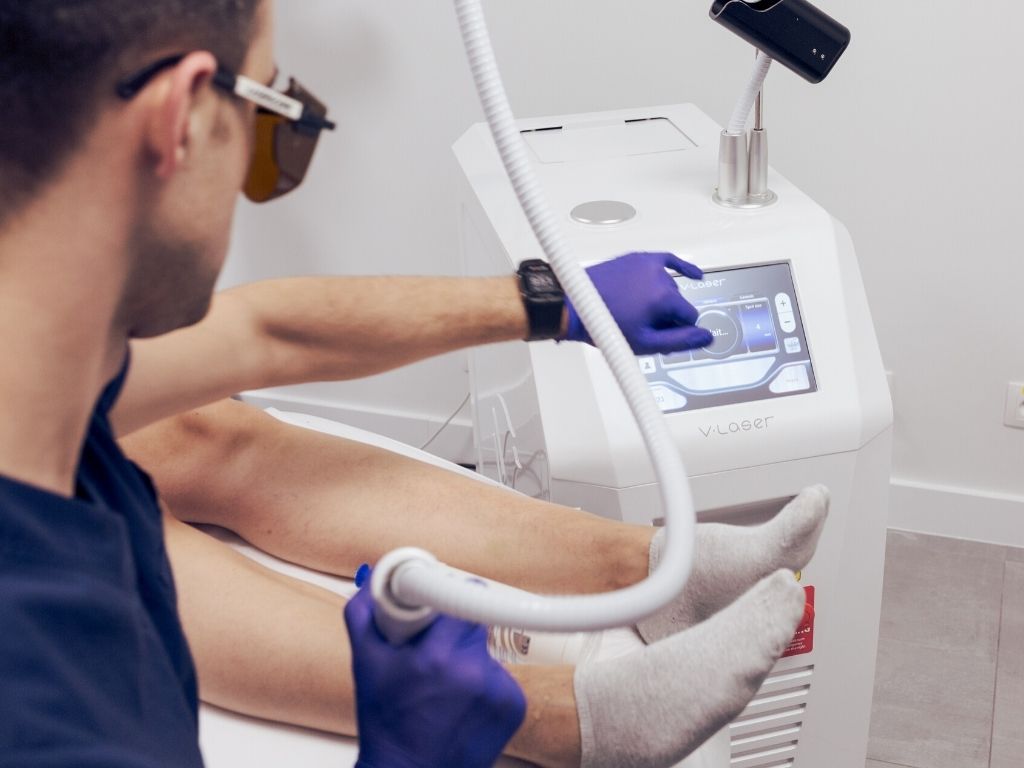
W badaniu przedmiotowym naczyń kończyn dolnych zwraca się szczególną uwagę na obecność pajączków naczyniowych (wczesnego objawu niewydolności żylnej), żylaków, obrzęków, przebarwień, owrzodzeń (zarówno aktywnych, jak i blizn po wygojeniu). Ocenia się rozległość zmian i ich nasilenie. Zawsze ocenia się stan tętnic, uwzględnia zabarwienie, ciepłotę i ciągłość skóry, bada w kierunku obecności ewentualnych nadżerek, owrzodzeń.
W angiologicznej diagnostyce chorób naczyniowych zastosowanie znajdują głównie metody obrazowe, w tym:
- badanie ultrasonograficzne (USG)
- ultrasonografia dopplerowska (USG Dopplera)
- tomografia komputerowa
- rezonans magnetyczny
- angiografia.
Podczas badania USG specjalna głowica wysyła, a następnie odbiera falę ultradźwiękową odbitą od narządu wewnętrznego. Odpowiednie zogniskowanie padającej i odbitej fali umożliwia zobrazowanie narządu na ekranie komputera. Analiza czasu, po którym odbita fala powraca do głowicy, pozwala ustalić odległość od głowicy. Obrazy uzyskane z różnych odległości/głębokości uwidaczniają kształt poszczególnych naczyń i umożliwiają lokalizację ewentualnych przewężeń lub poszerzeń.
W badaniu USG metodą Dopplera wykorzystuje się dodatkowo zjawisko Dopplera, oparte na zmianie częstotliwości fali odbitej od poruszających się np. krwinek czerwonych, które płyną ze strumieniem krwi. Dzięki USG Dopplera można zlokalizować naczynia niedrożne i ustalić prędkość przepływu w naczyniach drożnych.
Badanie USG z wykorzystaniem zjawiska Dopplera uważa się za „złoty standard” w diagnostyce układu żylnego. U pacjentów z pajączkami naczyniowymi pozwala m.in. potwierdzić lub wykluczyć obecność innych patologii żylnych.
W badaniu naczyń położonych powierzchownie wykorzystuje się głowice liniowe o wysokiej częstotliwości, zaś w ocenie naczyń głębiej położonych np. w obrębie jamy brzusznej i miednicy stosuje się głowice typu convex o mniejszej częstotliwości. Zastosowanie znajduje m.in. metoda Doppler duplex i triplex,umożliwiająca ocenę patologii zastawek, zmian w ścianie naczyń i analizę przepływu. Doppler duplex umożliwia morfologiczną ocenę naczynia z jednoczasową oceną przepływu. Doppler triplex, poza prezentacją naczynia w projekcji B i analizą widmową przepływu wykorzystuje dodatkowo kodowanie przepływu krwi kolorem, co zwiększa precyzję badania. Do najnowszych metod należy badanie w projekcji 3D, pozwalające uzyskać trójwymiarowe obrazy naczynia.
Badanie USG Dopplera jest metodą bezpieczną, nieinwazyjną, niewymagającą specjalnego przygotowania pacjenta.
Zobacz także: Jak wygląda badanie USG Doppler?
Jak leczyć teleangiektazje?
Przewlekła niewydolność żylna wymaga terapii od najwcześniejszych objawów klinicznych. Duże znaczenie ma postępowanie profilaktyczne i terapia uciskowa; zaleca się stosowanie leków flebotropowych poprawiających mikrokrążenie, redukujących przepuszczalność kapilarów i zmniejszających stan zapalny. W farmakoterapii zastosowanie znajdują:
- flawonoidy (diosmina, hesperydyna, rutyna),
- saponiny (escyna),
- sulodeksyd, dobesylan wapnia i in.
W leczeniu zachowawczym i profilaktyce przewlekłej niewydolności żylnej zaleca się:
- kompresjoterapię (poprawiającą wydajność pompy mięśniowej i zmniejszającą refluks);
- zmianę trybu życia, ćwiczenia fizyczne i większą aktywność fizyczną (obniżającą ciśnienie żylne, poprawiającą powrót żylny i reabsorpcję płynu tkankowego), m.in. biegi, spacery, pływanie, jazda na rowerze, gra w tenisa;
- częstą zmianę pozycji ciała i kończyn dolnych, unikanie długotrwałego przebywania w pozycji stojącej lub siedzącej z nogami zgiętymi pod kątem prostym w stawach kolanowych i biodrowych;
- unikanie bardzo intensywnych ćwiczeń, sportów siłowych i gorących kąpieli w wannie;
- ograniczenie ekspozycji na UV;
- unormowanie masy ciała;
- noszenie luźnej, wygodnej (nieobcisłej) odzieży i odpowiedniego obuwia (szpilki przeciwwskazane);
- drenaż ułożeniowy – odpoczynek z uniesionymi kończynami dolnymi.
W inwazyjnym (najskuteczniejszym) leczeniu teleangiektazji i żył siatkowatych stosuje się m.in. skleroterapię, laseroterapię, intensywną terapię światłem pulsującym, mikroflebektomię i termokoagulację. Techniki można łączyć, co pozwala maksymalizować efekty i minimalizować ewentualne działania niepożądane. Najczęściej w leczeniu zabiegowym stosuje się skleroterapię polegającą na niszczeniu pajączków żylnych przez wstrzyknięcie leku niszczącego śródbłonek żyły, co prowadzi do jej okluzji i późniejszego zwłóknienia. Wśród substancji chemicznych podawanych do światła żyły wymienia się detergenty, środki osmotyczne i środki drażniące. Tradycyjna skleroterapia, zwana czasem „płynową”, opiera się na wstrzyknięciu leku w postaci płynnej. Nieco inną technikę stanowi skleroterapia piankowa polegająca na iniekcjach do światła naczynia spienionego środka farmakologicznego, który powoduje kontrolowany stan zapalny, z czasem naczynie ulega zwłóknieniu i zostaje całkowicie wyłączone z układu żylnego. Skleroterapię piankową uważa się za bardziej precyzyjną, skuteczną i wydajniejszą, wymagającą podania mniejszych dawek środka obliterującego.
Zobacz także: Skleroterapia piankowa i płynowa – na czym polega i ile kosztuje?
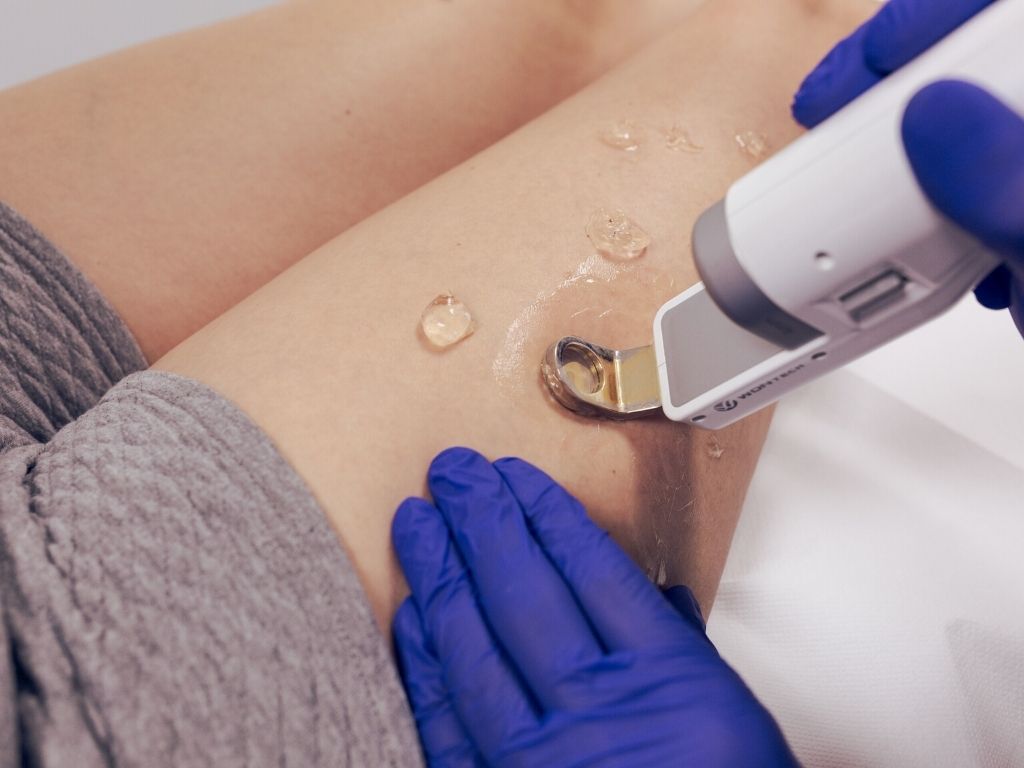
Laseroterapię najczęściej stosuje się w leczeniu teleangiektazji o średnicy mniejszej niż igła 30 G. Technika bywa przydatna także w przypadku alergii na niektóre środki obliterujące. Istnieje kilka typów laserów do leczenia teleangiektazji o różnej długości fali (od 532 do 1064 nm). Wyniki badań wskazują, że leczenie laserem Nd:YAG 1064 nm pozwala uzyskać podobne rezultaty jak skleroterapia. Lasery o różnych długościach fal stosuje się w celu selektywnego termicznego leczenia naczyń. Metoda opiera się na wykorzystaniu różnicy pochłaniania światła przez chromofory wewnątrz naczynia. Celem zabiegu jest dostarczenie właściwej ilości energii wystraczającej do termicznej koagulacji naczyń, bez naruszania otaczającej skóry i tkanki okołonaczyniowej. Dobór długości fali gęstości energii i czasu trwania impulsu zależy od typu i wielkości leczonego naczynia – wymaga znajomości histologii pajączków naczyniowych.
Laser Nd:YAG 1064 nm uważa się za szczególnie skuteczną metodę leczenia pajączków naczyniowych o średnicy 0,3-3 mm.
CLaCS (Cryo-Laser and Cryo-Sclerotherapy) należy do najnowszych metod leczenia początkowych objawów niewydolności żylnej – teleangiektazji, wenulektazji i żył siatkowatych. Stanowi połączenie leczenia laserowego i skleroterapii z wykorzystaniem urządzenia chłodzącego (zabieg wykonywany w niskiej temperaturze) oraz zaawansowanego systemu do wizualizacji naczyń tego rodzaju, Vein Viewer. Warto zaznaczyć, że skuteczne leczenie teleangiektazji, którego wyniki są długotrwałe, powinno obejmować również usunięcie żyły zaopatrującej (odżywczej) – metoda CLaCS to umożliwia. Vein Viewer, oparty na „rozszerzonej rzeczywistości” (augmented reality), pozwala obrazować naczynia leżące na głębokości 3 mm–1 cm pod skórą, które dotąd „umykały” innym metodom obrazowania.
Problem może nawracać. Postępowanie profilaktyczne (zapobieganie pojawienia się nowych zmian po leczeniu) polega m.in. na stosowaniu leków flebotropowych, które wzmacniają ściany naczyń włosowatych i zmniejszają ich kruchość.
W Ars Estetica procedurę zamykania naczynek za pomocą skleroterapii i laseroterapii wykonują:
Wrocław
- dr n. med. Wojciech Rybak
- dr n. med. Diana Kupczyńska
- dr n. med. Maciej Antkiewicz
- lek. Tomasz Siewniak
Warszawa
- dr n. med. Michał Kowalczewski
- dr n. med. Mariusz Kozak
Pacjentów zainteresowanych konsultacją z naszymi specjalistami zapraszamy do kontaktu.
Przeczytaj również: Usuwanie żylaków – metody i rekonwalescencja
Źródła:
Parlar B, Blazek C, Cazzaniga S, Naldi L, Kloetgen HW, Borradori L, Buettiker U. Treatment of lower extremity telangiectasias in women by foam sclerotherapy vs. Nd:YAG laser: a prospective, comparative, randomized, open-label trial. J Eur Acad Dermatol Venereol. 2015;29(3):549-54.
Eremia S, Li C, Umar SH. A side-by-side comparative study of 1064 nm Nd:YAG, 810 nm diode and 755 nm alexandrite lasers for treatment of 0.3-3 mm leg veins. Dermatol Surg. 2002;28(3):224-30.
Kern P, Ramelet AA, Wütschert R, Hayoz D. Compression after sclerotherapy for telangiectasias and reticular leg veins: a randomized controlled study. J Vasc Surg. 2007;45(6):1212-6.
Kielar M. Metody leczenia teleangiektazji. Chirurgia po Dyplomie. 2013; 8 (2): 25–31.
Zubilewicz T., Terlecki K., Terlecki P. Minimalnie inwazyjne metody leczenia żylaków kończyn dolnych. Kardiologia po Dyplomie 2014; 13 (9): 47–51.
Andziak P. Chirurgia naczyniowa. Medycyna po Dyplomie. 2012; 12: 63–70.
Noszczyk W. (red.). Chirurgia tętnic i żył obwodowych. Tom 1. Wydawnictwo Lekarskie PZWL, Warszawa 2007.
Narbutt J., Bowszyc-Dmochowska M., Kapińska-Mrowiecka M. et al. Przewlekła niewydolność żylna – epidemiologia, klasyfikacja i obraz kliniczny. Rekomendacje diagnostyczno-terapeutyczne Polskiego Towarzystwa Dermatologicznego. Część I. Dermatology Review/Przegląd Dermatologiczny. 2018; 105 (4): 473–485.
Narbutt J., Bowszyc-Dmochowska M., Kapińska-Mrowiecka M. et al. Przewlekła niewydolność żylna – patogeneza, diagnostyka i leczenie farmakologiczne. Rekomendacje diagnostyczno-terapeutyczne Polskiego Towarzystwa Dermatologicznego. Część II. Dermatology Review/Przegląd Dermatologiczny. 2018; 105 (4): 486–497.
Woźniak W., Kielar M. Teleangiektazje skórne – współczesne metody leczenia. Aesthetica. 2018; 30: 70-77.
Przybylska-Kuć S., Kuć K., Dec M. et al. Przewlekła niewydolność żylna w praktyce lekarza rodzinnego. Family Medicine & Praimary Care Review 2013; 15, 3: 377–378.
Janczak D. Żylaki. Chirurgia po Dyplomie. 2017; 02 (4): 39–41.
Marona H., Kornobis A. Patofizjologia rozwoju żylaków oraz wybrane metody ich leczenia – aktualny stan wiedzy. Postępy Farmakoterapii. 2009; 65 (2): 88–92.
Barańska-Rybak W., Arłukowicz E. Zmiany skórne w przebiegu niewydolności żylnej. Dermatologia po Dyplomie. 2014; 4 (5): 38–43.
Hawro P., Szczygieł Ł. Metody leczenia żylaków kończyn dolnych w 2017 roku. Aesthetica. 2018; 25: 48-56.
Wytyczne postępowania klinicznego Europejskiego Towarzystwa Chirurgii Naczyniowej. European journal of vascular and endovascular surgery. 2015; 49: 678–773.
Neubauer-Geryk J., Bieniaszewski L. Przewlekła choroba żylna — patofizjologia, obraz kliniczny i leczenie. Choroby Serca i Naczyń. 2009; 6 (3): 135–141.
Zubilewicz R., Jaroszyński A. Przewlekła choroba żylna. Forum Medycyny Rodzinnej. 2015; 5 (9): 400–404.
Ramelet A-A, Monti M. Flebologia – przewodnik. Wydawnictwo Via Medica, Warszawa 2003.
Nakano LCU, Cacione DG, Baptista‐Silva JCC et al. Treatment for telangiectasias and reticular veins. Cochrane Database Syst Rev. 2017;2017(7):CD012723.
Pfenninger JL, Fowler GC. Procedury zabiegowe i diagnostyczne w dermatologii i medycynie estetycznej. Edra Urban & Partner, Wrocław 2012.
Jawień A, Ciecierski M, Piotrowicz R. Przewlekła niewydolność żylna – objawy i leczenie. Przewodnik Lekarza/Guide for GPs. 2000;3(1):70-75.