Obrzezanie (resekcja napletka) to zabieg operacyjny, który polega na wycięciu skóry napletka. U dorosłych mężczyzn niezbędne jest chirurgiczne szycie rany oraz kilkutygodniowa abstynencja seksualna po zabiegu. Procedurę można wykonać w znieczuleniu miejscowym (przewodowym) lub ogólnym. Usunięcie napletka jest jednym z najczęściej praktykowanych zabiegów na świecie (wg WHO wykonywanym u 30 proc. całej męskiej populacji). Obrzezanie przeprowadza się ze względów społecznych (zwykle religijnych) lub medycznych: w celach terapeutycznych (np. leczenie stulejki) lub profilaktycznych.
| Operacja stulejki/ Obrzezanie - podstawowe informacje | |
|---|---|
| Cena: | Plastyka napletka 1500 zł - 3200 zł Operacja stulejki 1500 zł - 3200 zł Obrzezanie częściowe 3000 zł - 4500 zł Obrzezanie całkowite 3000 zł - 4500 zł Podcięcie wędzidełka napletka od 1500 zł |
| Czas zabiegu: | około 1 h |
| Znieczulenie: | miejscowe |
| Rekonwalescencja: | zazwyczaj około 4 tygodnie |
| Reakcja: | obrzęk, zaczerwienienie, podbiegnięcia krwawe |
| Efekty: | ostateczny końcowy efekt uzyskujemy po około miesiącu od zabiegu, kiedy dojdzie do całkowitego zagojenia się rany |
| Dostępność: | Wrocław / Warszawa |
- Co to jest obrzezanie?
- Na czym polega obrzezanie?
- Metody obrzezania
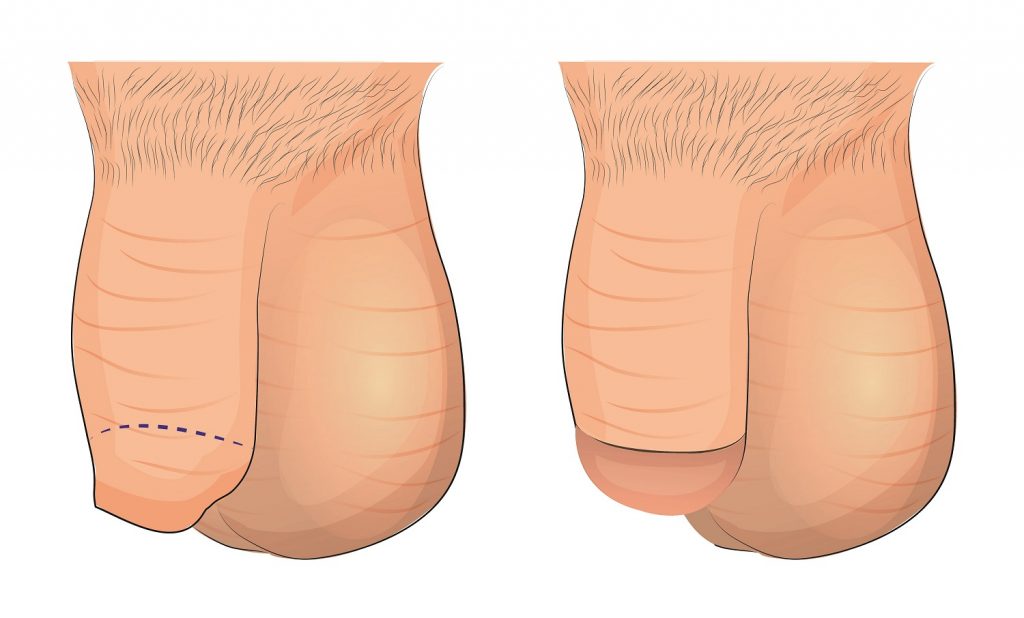
- Obrzezanie przed i po
- Jak wygląda zabieg?
- Zalecenia po zabiegu
- Plusy obrzezania / minusy obrzezania
- Obrzezanie – gdzie zrobić zabieg?
- Obrzezanie – cena
Co to jest obrzezanie?
Obrzezanie (cyrkumcyzja, łac. circumcisio) jest zabiegiem operacyjnym, który najczęściej wykonuje się w znieczuleniu miejscowym (przewodowym), w ramach chirurgii jednego dnia. Procedura polega na częściowym lub całkowitym usunięciu napletka.
Napletek to fałd skórno-śluzówkowy, który pokrywa żołądź prącia. U dorosłych mężczyzn, szeroki pierścień ujścia umożliwia jego odprowadzanie (zsuwanie), które całkowicie odsłania żołądź.
Obrzezanie uważa się za zabieg bezpieczny i obarczony małym ryzykiem powikłań. Procedura trwa zazwyczaj około godziny.
Najczęstszym wskazaniem medycznym do cyrkumcyzji jest stulejka; zabieg rozważa się również w przypadku:
- podejrzenia zmian nowotworowych napletka;
- balanitis xerotica obliterans (BXO) – rogowaciejącą-zanikowe zmiany bliznowate żołędzi;
- utrzymującego się obrzęku limfatycznego prącia;
- nawrotowego załupka;
- nawrotowego ostrego balanoposthitis (zapalenia żołędzi i/lub napletka);
- nawrotowych infekcji układu moczowego i narastających problemów z mikcją;
- urazów (napletka, prącia);
- dyspareunii (obecności bólu w czasie stosunku) w wyniku zwężenia otworu zasłaniającego żołądź prącia (zwężenie napletka) i za krótkiego wędzidełka.
Obrzezanie wykonuje się również ze względów profilaktycznych (HIV, HPV, HSV-2). Niektórzy decydują się na procedurę z powodów kosmetycznych, higienicznych (na przykład pacjenci ze spodziectwem, u których występuje rozczepiony napletek). Cyrkumcyzję wykonuje się również ze względów społecznych (np. religijnych – wyznawcy judaizmu, kulturowych – w krajach afrykańskich).
Względy rytualne/ceremonialne zdecydowanie przeważają; obrzezania z przyczyn urologicznych, higienicznych i estetycznych stanowią mniejszy odsetek zabiegów.
Zobacz także: Problemy z napletkiem – rozpoznanie i leczenie
Na czym polega obrzezanie?
Obrzezanie polega na resekcji części napletka (obrzezanie częściowe) lub całego napletka (obrzezanie całkowite). Ranę pooperacyjną zszywa się za pomocą szwów rozpuszczalnych.
Zabieg najczęściej wykonywany jest w ramach procedury jednodniowej u pacjentów w dobrym stanie ogólnym. Przed operacją każdy pacjent jest szczegółowo informowany o metodzie i przebiegu procedury, ryzyku, korzyściach i potencjalnych powikłaniach pozabiegowych.
Powikłania obrzezania w krajach rozwiniętych należą do rzadkości (jeśli zabieg przeprowadzono w warunkach chirurgicznych). Najczęściej występuje nieduże krwawienie, krwiak i zakażenie rany, które łatwo poddają się terapii. Nie można jednak zapominać o powikłaniach zabiegów wykonywanych w warunkach niehigienicznych (używanie niesterylnych narzędzi itp.), które mogą stanowić zagrożenie dla zdrowia i życia i pacjentów.
Metody obrzezania
Biorąc pod uwagę ilość napletka planowaną do resekcji (usunięcia), zabiegi cyrkumcyzji dzieli się na pełne i oszczędne (obrzezanie całkowite i częściowe).
Lokalizacja cięcia skóry prącia pozwala wyróżnić obrzezanie typu:
- high – nacięcie w odcinku proksymalnym, daleko od żołędzi;
- low – nacięcie blisko korony żołędzi.
Ilość usuwanego napletka definiują pojęcia:
- loose: resekcja krótkoodcinkowa, po której napletek częściowo (w znacznej części) przykrywa żołądź w stanie spoczynku;
- tight: resekcja rozległa – znacznej ilości skóry; po zabiegu żołądź prącia jest odsłonięta całkowicie lub w większej części.
Zatem wyznacznikiem techniki zabiegu jest ilość skóry do wycięcia oraz lokalizacja blizny pooperacyjnej. Obrzezanie wykonać można, stosując następujące techniki:
- high and tight – praktycznie całkowita cyrkumcyzja, żołądź odsłonięta w stanie spoczynku, blizna daleko od korony prącia;
- high and loose – żołądź w części poryta skórą (w stanie spoczynku), w stanie wzwodu możliwe jest przesuwanie skóry, blizna w pewnej odległości od żołędzi;
- low and tight – wycięcie dużej części napletka, żołądź stale odsłonięta, blizna w pobliżu rowka zażołędnego;
- low and loose – usunięcie niedużej części napletka; żołądź w stanie spoczynku w większej części pokryta skórą; blizna na wewnętrznej części napletka (cięcie blisko żołędzi).
Pod względem urologicznym wyróżnia się np. obrzezanie metodą dorsal slit (grzbietowe nacięcie napletka) oraz shield and clamp (plastibell, mogen clamp/zacisk Mogen, gomco clamp/zacisk Gomco) – zabiegi z użyciem specjalistycznych narzędzi.
Obrzezanie można wykonać też za pomocą standardowego skalpela, elektrokoagulacji lub z wykorzystaniem lasera.
Obrzezanie przed i po
Celem przedoperacyjnej oceny pacjenta jest identyfikacja i ocena wszystkich stanów/zaburzeń, które mogą mieć wpływ na wynik zabiegu. Ocenę przeprowadza się pod kątem planowanego zabiegu i miejsca jego przeprowadzania (leczenie ambulatoryjne, hospitalizacja), techniki znieczulenia, ryzyka okołozabiegowego itp.
Przed zabiegiem lekarz może zlecić wykonanie badań, np. pełnej morfologii krwi, badania układu krzepnięcia (w tym APTT – czas częściowej tromboplastyny po aktywacji, INR –znormalizowany czas protrombinowy).
Wśród przeciwwskazań do obrzezania wymienia się przede wszystkim ostrą miejscową infekcję.
Po zabiegu pod napletkiem nie zbiera się mastka (lub jej ilość jest znacznie mniejsza). Usunięcie napletka zapobiega więc gromadzeniu się uropatogennych bakterii w przestrzeni podnapletkowej – po obrzezaniu ryzyko zakażeń dróg moczowych może być niższe. Przypomnijmy, że mastka to wydzielina, która zbiera się między żołędzią a wewnętrzną powierzchnią napletka i jest całkowicie fizjologiczna. Składa się na nią wydzielina gruczołów śluzowych, resztki moczu, złuszczony nabłonek i bakterie, które je rozkładają.
Należy pamiętać, że na efekt obrzezania w celach leczniczych wpływa wiele czynników, w tym:
- zaawansowanie stulejki,
- doświadczenie operatora,
- użyte instrumenty chirurgiczne,
- opieka pozabiegowa,
- stosowanie się do zaleceń lekarskich pacjenta,
- przebieg procesów gojenia/bliznowacenia,
- indywidualne warunki anatomiczne.
Jak wygląda zabieg?
Obrzezanie to procedura chirurgiczna, która polega na usunięciu całości lub części skóry pokrywającej żołądź prącia (napletka). Zabieg wykonuje się w znieczuleniu miejscowym (preferowanym) lub ogólnym.
U pacjentów z anomaliami anatomicznymi zaleca się indywidualną ocenę i analizę potencjalnych korzyści w stosunku do ryzyka związanego z obrzezaniem. W takich przypadkach rekomendowane metody chirurgiczne mogą wymagać stosownych modyfikacji.
Najczęściej zabieg przeprowadza się w mało obciążającym znieczuleniu przewodowym prącia, podając środki znieczulające w okolicę podstawy prącia. Pacjent zachowuje przytomność w czasie resekcji napletka. Procedura nie wymaga obecności anestezjologa (wykonywana jest przez operatora). Odradza się podawanie lidokainy z epinefryną (ryzyko martwicy).
Po wykonaniu znieczulenia przewodowego prącia, tzw. „penile block” należy odczekać kilkanaście minut w celu uzyskania całkowitej anestezji prącia.
W trakcie obrzezania całkowitego cięcie można prowadzić w małej odległości od żołędzi, wtedy blizna pooperacyjna jest niewidoczna (technika low and tight). Linia cięcia operacyjnego może biec też daleko od żołędzi (high and tight). Rana pooperacyjna z reguły goi się około 2 tygodni.
Po resekcji napletka zszywa się skórę prącia. Ranę najczęściej zamyka się za pomocą szwów z materiałów wchłanialnych. Opatrunek pooperacyjny zakłada się zwykle na kilka dni po zabiegu. Pacjent wraca do domu w dniu zabiegu.
Po zabiegu prącie może być obrzęknięte (opuchlizna ustępuje po kilku-kilkunastu dniach). Mogą być również widoczne podbiegnięcia krwawe w okolicy operowanej. Ból zazwyczaj jest o miernym nasileniu, a do jego uśmierzenia wystarczają popularnie stosowane środki przeciwbólowe (na przykład Paracetamol, czy Ibuprofen). Nie wolno stosować leków z grupy salicylanów (na przykład Aspiryny). Po zabiegu może wystąpić znaczna nadwrażliwość w obrębie żołędzi, wynikająca z jego odsłonięcia i ciągłego drażnienia.
Zalecenia po zabiegu
Po zabiegu w znieczuleniu ogólnym lub krótkotrwałym dożylnym nie wolno prowadzić pojazdów mechanicznych.
Znieczulenie krótkie dożylne jest rodzajem anestezji, która umożliwia wykonywanie krótkotrwałych, bolesnych procedur chirurgicznych. Można stosować ją w warunkach ambulatoryjnych (jest opcją także przy obrzezaniu). Po podaniu (zwykle dożylnym) anestetyków i leków przeciwbólowych pacjent zapada w krótki sen. W tym przypadku nie jest konieczna intubacja jak przy znieczuleniu ogólnym dotchawicznym. Pacjent oddycha samodzielnie (spontanicznie), ale pozostałe odruchy są zniesione.
Po resekcji napletka w znieczuleniu miejscowym wskazana jest opieka osoby towarzyszącej.
Po obrzezaniu lekarz może zalecić leki przeciwbólowe (w celu redukcji bólu pozabiegowego). Przez ok. 4 tygodnie należy powstrzymywać się od wszelkiej aktywności seksualnej, w tym od masturbacji. Po wycięciu napletka powinno się unikać gorących kąpieli i intensywnego wysiłku fizycznego. Zaleca się przemywać ranę kilka razy dziennie, stosować maść i rygorystycznie przestrzegać zasad higieny.
Po zabiegu należy ściśle stosować się do wszystkich zaleceń lekarskich i zgłaszać na zaplanowane wizyty kontrolne (pierwsza najczęściej kilka dni po operacji).
Plusy obrzezania / minusy obrzezania
W CELACH PROFILAKTYCZNYCH I LECZNICZYCH
Warto nadmienić, że American Academy of Pediatrics (AAP; Amerykańska Akademia Pediatryczna) w 2012 r. opublikowała wytyczne dot. obrzezania (Task Force on Circumcision), według których korzyści obrzezania przeważają nad ryzykiem. Stanowisko zostało poparte przez American College of Obstetricians and Gynecologists (ACOG).
Jeśli chodzi o plusy obrzezania, to wśród zalet zabiegu obrzezania wymienić należy przede wszystkim skuteczność w leczeniu stulejki – metoda stanowi gwarancję, że problem nie powróci.
Wielu autorów podkreśla skuteczność obrzezania w profilaktyce wirusowych STD (sexually transmitted diseases – chorób przenoszonych drogą płciową). Wyniki badań wskazują, że procedura zmniejsza ryzyko zakażenia HPV (wirusem brodawczaka ludzkiego) o ok. jedną trzecią, a ryzyko infekcji HSV-2 (opryszczki narządów płciowych) o 28 proc.
Obrzezanie chroni przed infekcją wysokoonkogennymi typami wirusa HPV, którego DNA wbudowuje się w DNA komórek nabłonka szyjki macicy. Dlatego obrzezanie może stanowić element profilaktyki nowotworu szyjki macicy (u partnerek seksualnych). Zabieg obniża poza tym ryzyko zakażenia Trichomonas vaginalis (rzęsistkiem pochwowym – wywołującym rzęsistkowicę), Treponema pallidum (krętkiem bladym – kiła) i Haemophilus ducreyi (pałeczką wrzodu miękkiego).
Obrzezanie w znacznym stopniu zmniejsza ryzyko raka prącia (stosunkowo rzadka choroba nowotworowa, na którą najczęściej cierpią pacjenci między 50. a 75. rokiem życia).
OBRZEZANIE A HIV
Uważa się, że obrzezanie może chronić przed zakażeniem HIV, na co (prawdopodobnie) wpływa wiele czynników. Usunięcie napletka zmniejsza częstość zakażeń HPV i Trichomonas vaginalis (koinfekcja tymi patogenami zwiększa ryzyko transmisji HIV).
Napletek (ze względu na obecność mastki) wydłuża czas kontaktu z wirusem. Poza tym jego budowa (zwłaszcza słabo skeratynizowana błona wewnętrzna) może ułatwić dostęp HSV-2 i HPV do komórek nabłonka. Jednak po chirurgicznym wycięciu napletka i keratynizacji blizn ryzyko zakażenia nabłonkowego jest prawdopodobnie zmniejszone.
Redukcja flory bakteryjnej w przestrzeni podnapletkowej zmniejsza stymulację komórek układu odpornościowego. W napletku znajduje się stosunkowo dużo makrofagów, komórek Langerhansa i limfocytów CD4+, czyli komórek, które stanowią cel ataku wirusa HIV (podstawowy cel to limfocyty CD4).
Cząsteczka CD4 występuje przede wszystkim na subpopulacji limfocytów T, które są głównym miejscem replikacji wirusa i które pełnią role pomocnicze lub indukujące w układzie immunologicznym. Ale ekspresja CD4 obecna jest też na makrofagach i komórkach Langerhansa (komórkach wrażliwych na zakażenie HIV).
Cząsteczki CD4 wiążą białka wirusa HIV (glikoproteinę gp120), dzięki czemu wirus może wniknąć do wnętrza komórek i zacząć się namnażać (prowadząc do ich śmierci) lub pozostawać w stanie utajonym (i namnażać się później).
Redukcję częstości zakażeń HIV u mężczyzn obrzezanych potwierdziły badania kliniczne (3 randomizowane badania prowadzone w Afryce); wskazano jednak błędy metodologiczne tych badań, w tym niewłaściwą randomizację. Należy również nadmienić, że istnieją doniesienia, które nie potwierdzają tej zależności. Plusem jest jednak, że WHO (Światowa Organizacja Zdrowia) zaleca obrzezanie jako rutynową profilaktykę HIV w rejonach świata szczególnie zagrożonych rozprzestrzenianiem się wirusa.
Obrzezanie nie redukuje częstości zakażenia wirusem HIV podczas stosunków homoseksualnych.
MINUSY OBRZEZANIA
Minusy obrzezania? Zapewne ryzyko komplikacji, które wiąże się z każdą procedurą chirurgiczną. Jednak odsetek poważnych powikłań po cyrkumcyzji jest niewielki. Zakażenia ogólnoustrojowe i śmiertelne krwotoki to efekt zabiegów wykonywanych w niehigienicznych warunkach, przez osoby bez przygotowania medycznego.
Wśród powikłań wymienia się stan zapalny oraz zrośnięcie napletka z żołędzią. W pojedynczych przypadkach może dojść do uszkodzenia okolicznych struktur anatomicznych (wyższe ryzyko towarzyszy zabiegom przeprowadzanym przez operatorów bez odpowiedniego doświadczenia). Rzadko istnieje konieczność rewizji (chirurgicznego otwarcia rany) lub reoperacji. U niektórych pacjentów mogą wystąpić zaburzenia funkcji seksualnych (wytrysk przedwczesny, zaburzenia wzwodu).
Należy nadmienić, że ryzyko powikłań rośnie, jeśli pacjent nie przestrzega okołozabiegowych zaleceń lekarskich (np. po obrzezaniu przedwcześnie podejmuje aktywność seksualną).
Niektórzy jako minus zabiegu wskazują ból pooperacyjny. Jednak w badanych dot. odczuwania bólu (u dorosłych) niecałe 50 proc. pacjentów zgłaszało lekkie dolegliwości bólowe w dniu obrzezania; 8. dnia lekki ból doskwierał tylko ok. 11 proc. mężczyzn, a u pozostałych nie występowały żadne objawy bólowe. Aktywność zawodową trzeciego dnia po zabiegu podjęło 96 proc. badanych. (Po upływie miesiąca 99,5 proc. mężczyzn uważało zabieg za bardzo zadowalający.)
Wielu autorów podkreśla, że konieczne są dalsze, duże badania dot. medycznych efektów obrzezania na populacjach zachodnich. Badania, na których opierają się WHO, AAP czy CDC (Centers for Disease Control and Prevention; amerykańskie Centrum Kontroli i Prewencji Chorób) przeprowadzone zostały na populacji afrykańskiej, więc ich wyniki mogą nie być reprezentatywne dla populacji europejskich. Poza tym (obowiązujące w nich) rygorystyczne kryteria wejścia budzą wątpliwość, czy dane uzyskane z badań empirycznych w subsaharyjskiej Afryce można przenieść na populację ogólną. Dlatego pacjenci decydujący się na zabieg cyrkumcyzji ze względów profilaktycznych są wcześniej informowani, że wyniki badań w tej kwestii nie są jednoznaczne.
Obrzezanie – gdzie zrobić zabieg?
Zabieg obrzezania powinien być w każdym przypadku przeprowadzany w warunkach aseptycznych, chirurgicznych, przez doświadczonego operatora. Procedurę wykonuje chirurg dziecięcy, urolog, wykwalifikowany chirurg lub chirurg plastyczny.
Obrzezanie w znieczuleniu miejscowym można przeprowadzać w warunkach ambulatoryjnych, np. w prywatnych klinkach.
Zabieg w znieczuleniu ogólnym wykonuje się w obecności anestezjologa na sali operacyjnej, w warunkach przystosowanych do ogólnej anestezji. W takich przypadkach konieczne jest wykonanie przedoperacyjnych badań internistycznych i hospitalizacja.
Odsetek komplikacji po cyrkumcyzji i błędów w sztuce lekarskiej jest bardzo niski. Niemniej, by zminimalizować ryzyko, warto decydować się na zabieg w cenionych klinikach chirurgicznych, które cieszą się zasłużoną renomą i zatrudniają uznanych specjalistów.
Należy mieć świadomość, że obrzezanie w warunkach niesterylnych, wykonywane przez osoby bez wykształcenia medycznego, wiąże się z bardzo dużym ryzykiem poważnych powikłań, w tym powikłań śmiertelnych.
Obrzezanie – cena
W Polsce zabieg ze wskazań medycznych podlega refundacji, jednak czas oczekiwania na operację jest wydłużony.
Cena obrzezania w prywatnych placówkach zależy od wielu czynników – istotny jest rodzaj stosowanego znieczulenia, tryb przeprowadzania zabiegu, rozległość operacji (resekcja całkowita/częściowa), opieka okołozabiegowa, wizyty kontrolne. Liczy się również renoma placówki. Koszt procedury w warunkach ambulatoryjnych w znieczuleniu miejscowym będzie niższy od operacji w warunkach szpitalnych, w znieczuleniu ogólnym.
Cena operacji stulejki (u dorosłych pacjentów) wykonywanej przez naszych specjalistów w placówkach w Warszawie i we Wrocławiu waha się od 2500 zł do 4000 zł.
Zabieg obrzezania w placówce we Wrocławiu wykonuje dr n. med. Agnieszka Burkacka. W Ars Estetica w Warszawie obrzezanie wykonuje dr n. med. Michał Kowalczewski.
Zachęcamy również do zapoznania się z innymi materiałami dotyczącymi leczenia stulejki i obrzezania:
- Jak leczyć stulejkę? Operacja stulejki – zabieg krok po kroku
- Stulejka – co to jest, jak rozpoznać i jak wygląda leczenie?
- Rekonwalescencja po zabiegu leczenia stulejki
Źródła:
Bailey R.C., Moses S., Parker C.B. et al. Male circumcision for HIV prevention in young men in Kisumu, Kenya: a randomised controlled trial. Lancet. 2007; 369 (9562): 643– 656.
Angotti R., Molinaro F., Ferrara F. et al. Preputialplasty: can be considered an alternative to circumcision? When, how, why? Experience of Italian centre. Gland Surgery. 2018; 7 (2): 228–233.
Jaśkowiak A. Obrzezanie mężczyzn – perspektywa medyczna i psychologiczna. Psychoseksuologia. 2017; 3: 51–60.
Krill A.J., Palmer L.S., Palmer J.S. Complications of circumcision. Scientific World Journal. 2011; 11: 2458–2468.
Task Force on Circumcision. Circumcision policy statement. Pediatrics. 2012; 130 (3): 585–586.
Juszczak K., Drewa T. (red.). Urologia. Ilustrowany podręcznik dla studentów i stażystów, Wydawnictwo Lekarskie PZWL, Warszawa 2018.
WHO, UNAIDS, JHPIEGO. Manual for male circumcision under local anaesthesia. Version 2.5B. WHO, Geneva 2007.
Krankowska D., Gaweł B., Dymerska M. et al. Obrzezanie mężczyzn i kobiet. Forum Medycyny Rodzinnej. 2015; 9 (4): 326–334.
Morris B.J., Kennedy S.E., Wodak A.D. Early infant male circumcision: Systematic review, risk-benefit analysis, and progress in policy. World Journal of Clinical Pediatrics. 2017; 6 (1): 89–102.
Benson M., Hanna M.K. Prepuce sparing: Use of Z-plasty for treatment of phimosis and scarred foreskin. Journal of Pediatric Urology. 2018; 14 (6): 545.e1-545.e4.
Task Force on Circumcision. Male circumcision. Pediatrics. 2012; 130 (3): e756-e785.
Pinto K. Circumcision controversies. Pediatric Clinics of North America. 2012; 59: 977–986.
Edwards S.K., Bunker C.B., Ziller F. et al. 2013 European guideline for the management of balanoposthitis. International Journal of STD & AIDS. 2014; 25 (9): 615–626.
Kuehhas F.E., Miernik A., Weibl P. et al. Incidence of balanitis xerotica obliterans in boys younger than 10 years presenting with phimosis. Urologia Internationalis. 2013; 90 (4): 439–442.
Reddy K., Kogan S., Gluck S.A. Jatrogenne uszkodzenia skóry u dzieci – rozpoznawanie, leczenie i zapobieganie. Grzegorczyk-Maślanka (tłum.). Medycyna Praktyczna Pediatria. 2012; 3: 53–67.
Szmidt J., Kużdżał J. (red.). Podstawy chirurgii. Podręcznik dla lekarzy specjalizujących się w chirurgii ogólnej. Wydawnictwo Medycyna Praktyczna, Kraków 2010.
Wagner. A. A. (red.). Chirurgia dziecięca. Poradnik dla lekarza pierwszego kontaktu. Wydawnictwo Lekarskie PZWL, Warszawa 2003.
Borkowski A. Urologia – podręcznik dla studentów medycyny. Wydawnictwo Lekarskie PZWL, Warszawa 2015.
Domagała W., Chosia M., Urasińska E. Podstawy patologii. Wydawnictwo Lekarskie PZWL, Warszawa 2010.
Michajłowski I. (2010) Diagnostyka i leczenie dermatoz męskich narządów płciowych w materiale Kliniki Dermatologii, Wenerologii i Alergologii GUMed. (Rozprawa doktorska). Gdańsk: Katedra i Klinika Dermatologii, Wenerologii i Alergologii Gdańskiego Uniwersytetu Medycznego.
Edwards S.K., Bunker C.B., Ziller F. et al. 2013 European guideline for the management of balanoposthitis. International Journal of STD & AIDS. 2014; 25 (9): 615–626.
Wetmore, C. M., Manhart, L. E., Wasserheit, J. N. Randomized Controlled Trials of Interventions to Prevent Sexually Transmitted Infections: Learning From the Past to Plan for the Future. Epidemiologic Reviews. 2010; 32 (1): 121–136.
Gray R.H., Kigozi G., Serwadda D. et al. Male circumcision for HIV prevention in men in Rakai, Uganda: a randomized controlled trial. Lancet. 2007; 369: 657–666.
Lukong C.S. Circumcision: Controversies and prospects. Journal of Surgical Technique and Case Report. 2011; 3: 65–66.
World Health Organization. Manual for early infant male circumcision under local anaesthesia. Geneva 2010.
Korzyści z obrzezania noworodków płci męskiej przeważają nad ryzykiem. Ginekologia po Dyplomie. 2013;.15 (1): 76–81.
El Bcheraoui C., Zhang X., Cooper C.S. et al. Rates of adverse events associated with male circumcision in U.S. medical settings. JAMA Pediatrics. 2014; 168: 625–634.