Wyniki szeroko zakrojonego badania Global Burden of Disease Study (pod auspicjami WHO) opublikowane w czasopiśmie Lancet wskazują, że choroby skóry i tkanki podskórnej od lat należą do najważniejszych czynników odpowiedzialnych za pogorszenie zdrowia w skali globalnej. W ramach projektu eksperci przeanalizowali dane pochodzące ze 195 krajów, takie jak czynniki ryzyka, schorzenia i niepełnosprawność.
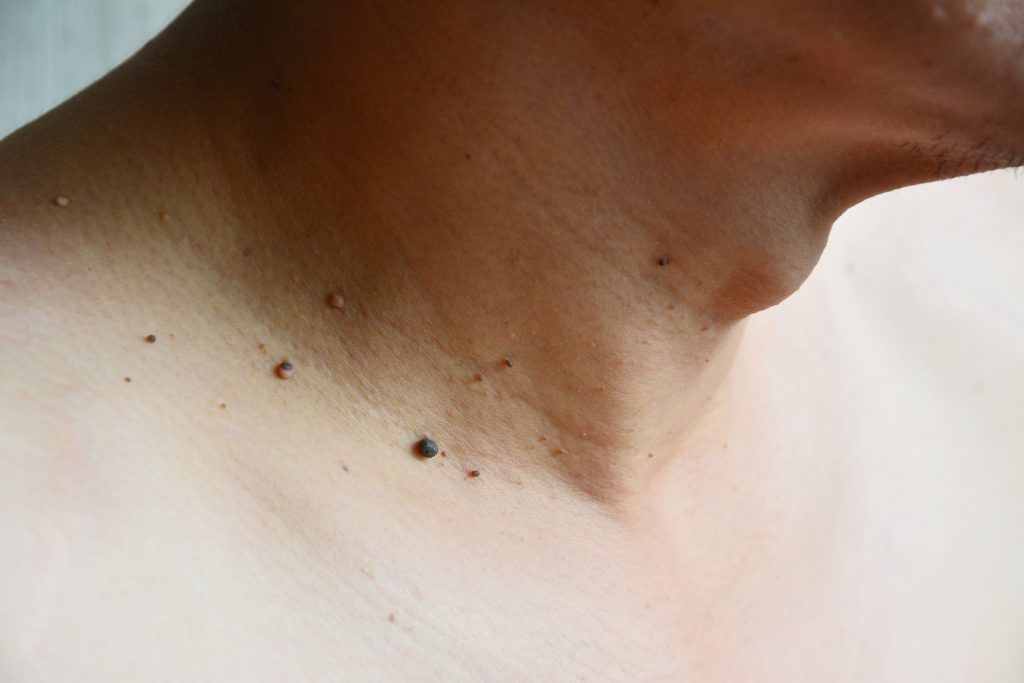
Mimo to optymizmem napawa fakt, że guzki skóry należą do zmian, które można łatwo i wcześnie dostrzec. Pobranie materiału do badania histopatologicznego z takiej lokalizacji również nie nastręcza trudności. Im szybciej zostanie wdrożone postępowanie terapeutyczne, tym większa szansa na pełen powrót do zdrowia, bez względu na charakter zmian. Dodajmy, że odsetek wyleczeń raków skóry wielkości do 2–3 cm wynosi ponad 90 proc.
| Chirurgiczne usuwanie zmian skórnych | |
|---|---|
| Cena: | od 800 zł (+badanie histopatologiczne 80 zł za każdą zmianę) |
| Czas zabiegu: | 15-30 minut |
| Znieczulenie: | miejscowe |
| Reakcja: | miejscowy obrzęk, lekkie zasinienie |
| Rekonwalescencja: | zwykle około 1-3 tygodni |
| Efekty: | ostateczne efekty widoczne po zagojeniu rany |
| Dostępność: | Warszawa |
- Wstęp
- Guzy i guzki skóry – podział i rodzaje
- Brodawki – najczęstsze zmiany skórne
- Często występujące guzy skóry: objawy i postępowanie
- Włókniaki – najczęstsze łagodne nowotwory skóry
- Guzki skórne a tkanka tłuszczowa – co je łączy?
- Stany przednowotworowe skóry
- Diagnostyka guzków skóry
- Usuwanie guzków skóry: wskazania i przeciwwskazania do zabiegu
- Usuwanie guzów i guzków skóry – cena zabiegu
Wstęp
Eksperci szacują, że aktualnie 1,5 miliarda ludzi cierpi na choroby skóry wymagające leczenia. Z dostępnych danych wynika, że co czwarty zabieg na świece wykonywany jest z przyczyn dermatologicznych.
Istnieją liczne klasyfikacje zmian skórnych, w ujęciu chirurgicznym często wykorzystywany jest podział na:
- zmiany nienowotworowe i nowotwory niezłośliwe;
- stany przednowotworowe skóry;
- nowotwory złośliwe.
Nowotwory skóry to najczęstsze nowotwory u człowieka. Wiemy, że termin budzi niepokój, jednak nie powinien kojarzyć się tak jednoznacznie. To pojęcie szerokie i niejednorodne, w obrębie którego wyróżnia się zarówno zmiany wymagające tylko obserwacji, jak i radyklanej terapii.
Zaznaczmy, że nowotwory łagodne występują znacznie częściej niż złośliwe i (w odróżnieniu od tych drugich) cechuje je „łagodny” charakter. Co to znaczy? Zmiany tego rodzaju rosną zwykle wolniej i są ostro odgraniczone; nie naciekają tkanek ani narządów i nie mają zdolności tworzenia przerzutów. Są całkowicie wyleczalne, a postępowaniem wystarczającym jest chirurgiczne wycięcie guza.
Guzy i guzki skóry – podział i rodzaje
Do guzków nienowotworowych oraz nowotworów niezłośliwych skóry zalicza się zmiany nabłonkowe i mezenchymlane (zależnie od tkanki, z której się wywodzą).
Do zmian nabłonkowych (rozwijających się z komórek nabłonka) należą m.in.:
- kurzajki / brodawki;
- brodawka łojotokowa (verruca seborrhoica);
- rogowiak (keratoacanthoma);
- kaszak (atheroma);
- torbiel naskórkowa (cystis epidermalis).
Do zmian mezenchymlanych zaliczane są:
- włókniaki (fibroma);
- włókniaki skóry (dermatofibroma);
- tłuszczaki (lipoma);
- żółciaki (xanthoma);
- mięśniak z komórek gładkich (leiomyoma);
- kłębczak (glomangioma);
- naczyniak krwionośny (haemangioma);
- malformacja limfatyczna (lymphangioma);
- ziarniniak (granuloma teleangiectaticum).
Wśród stanów przednowotworowych skóry wyróżnia się:
- rogowacenie starcze (keratosis senilis);
- róg skórny (cornu cutaneum);
- skórę pergaminową barwnikową (xeroderma pigmentosum);
- dermatozy;
- długo niegojące się owrzodzenia;
- blizny.
Na nowotwory złośliwe składają się nowotwory nabłonkowe i mezenchymlane oraz czerniak i przerzuty innych nowatorów w skórze.
Do nowotworów nabłonkowych należą:
- rak płaskonabłonkowy (carcinoma planoepitheliale)
– rak podstawnokomórkowy (carcinoma basocellulare)
– rak kolczystokomórkowy (carcinoma spinocellulare)
– choroba Bowena (morbus Boweni)
- rak gruczołowy (adenocarcinoma)
– pozasutkowa postać choroby Pageta.
Do nowotworów mezenchymlanych zalicza się:
- włókniak nawracający guzowaty (dermatofibroma protuberans recidivans)
- mięsak z naczyń krwionośnych (haemangiosarcoma).
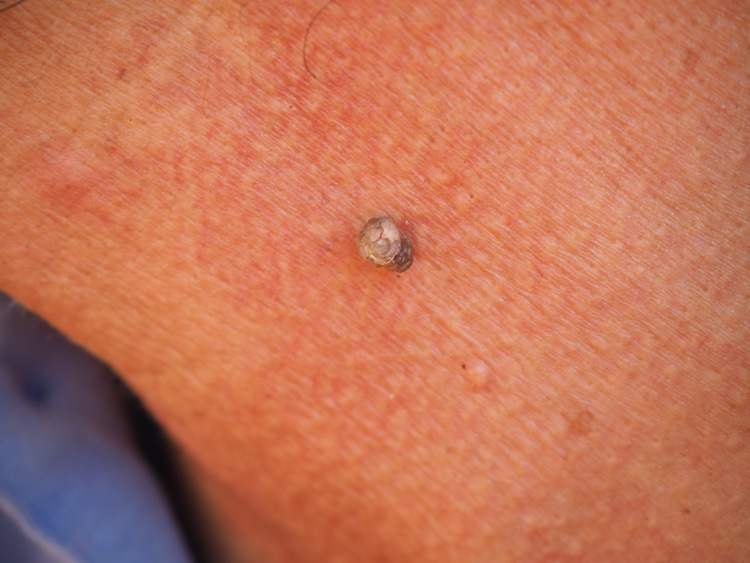
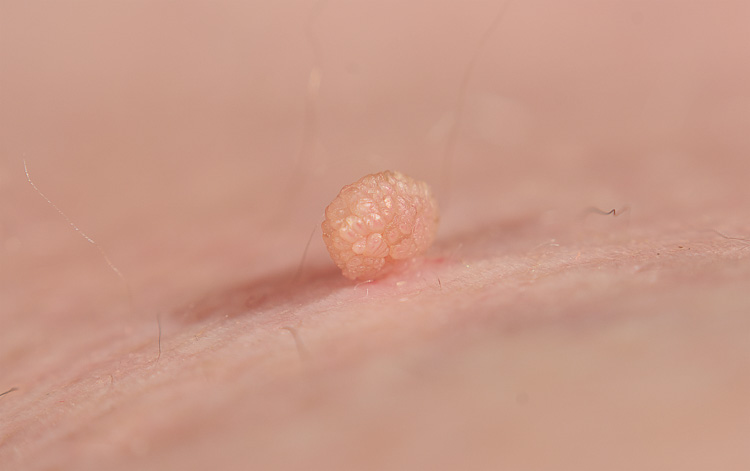
Brodawki – najczęstsze zmiany skórne
-
Brodawka łojotokowa (verruca seborrhoica)
Zmiany tego rodzaju są najczęściej występującymi łagodnymi guzami nabłonkowymi. Na ogół nie wymagają leczenia.
Brodawka łojotokowa jest nowotworem naskórkowym o nierównej powierzchni i owalnym kształcie; może być płaska (płasko-wyniosła) lub wyniosła, uszypułowana lub z szeroką podstawą, brunatna albo w kolorze skóry (zróżnicowana pod względem morfologicznym). W większości przypadków lokuje się na tułowiu, twarzy i grzbietach rąk, w fałdzie podsutkowym, a także na owłosionej skórze głowy oraz w pobliżu narządów płciowych. Barwy ciemniejsze wynikają z nagromadzenia melaniny w dolnych warstwach naskórka i skórze właściwej. Transformacja nowotworowa zmian jest rzadka.
Pojawienie się brodawki łojotokowej przypada na okres dorosłości lub starości. Zmiany zwykle są dziedziczne. Liczne wykwity na tułowiu mogą świadczyć o nowotworach narządów wewnętrznych.
W przypadkach typowych wykwity są mnogie, jednak nagłe pojawienie się licznych zmian może być wskazaniem do diagnostyki w kierunku nowotworu złośliwego. Czujność powinien wzbudzić także pojedynczy, mocno spłaszczony guzek z odchyleniami w obrazie klinicznym (wskazane wykonanie badania dermatoskopowego).
W okolicy płciowej zmiany mogą przybierać postać przerosłych, przebarwionych tworów związanych z HPV 6, w niektórych przypadkach z onkogennym HPV 16.
W leczeniu stosuje się:
- kriochirurgię
- elektrokoagulację,
- ablację laserową,
- chirurgiczne wycięcie.
Pacjenci z ciemniejszą karnacją wymagają szczególnej ostrożności podczas zabiegu kriochirurgii (ryzyko przebarwień).
-
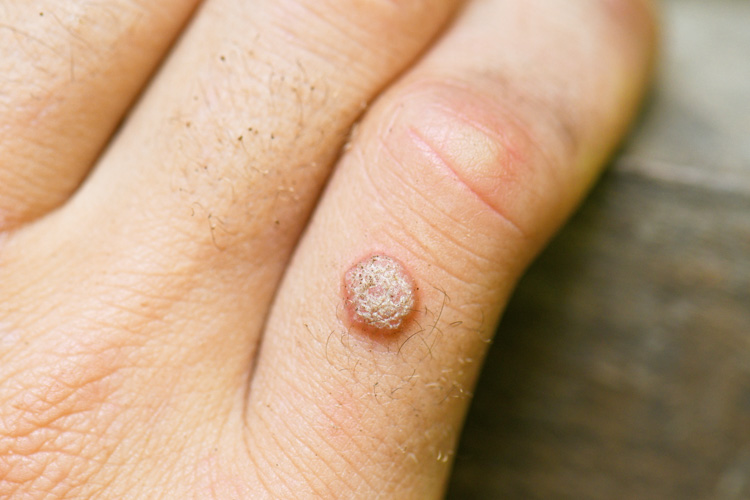
Brodawki wirusowe
Do grupy brodawek wirusowych należą nie tylko brodawki zwykłe, ale również brodawki płaskie, stóp i brodawki weneryczne. Głównym czynnikiem etiologicznym zmian tego rodzaju jest wirus DNA brodawczaka ludzkiego (human papillomavirus; HPV). Wśród czynników usposabiających do powstawania brodawek wirusowych wymienia się upośledzenie odporności komórkowej oraz podatność osobniczą i młody wiek.
Pamiętajmy, że zmiany skórne w chorobach rozwijających się w następstwie infekcji (wirusowej/bakteryjnej/grzybiczej) mają charakter zakaźny i wymagają zachowania zasad higieny i profilaktyki.
W leczeniu stosuje się następujące metody:
- elektrokoagulację z następowym usunięciem;
- ścięcie brodawki i koagulację jej dna;
- kwas salicylowy w kolodionie;
- zamrażanie płynnym azotem.
Ze względu na wpływ czynników immunomodulujących na ustępowanie zmian wirusowych, wykorzystuje się także metody immunomodulacji, czyli stymulację układu immunologicznego za pomocą różnych substancji (immunomodulatorów), która reguluje odpowiedź odpornościową organizmu.
-
Brodawki zwykłe (verrucae vulgaris)
Brodawki zwykłe to zmiany o etiologii wirusowej i przewlekłym przebiegu (najważniejszy czynnik sprawczy: wirus HPV 2) w formie wyniosłych grudek o nierównej powierzchni, z tendencją do samoistnego ustępowania. Pierwotnie wykwity osiągają średnicę kilku-kilkunastu milimetrów, mają kolor brunatny lub cielisty. Często występują na skórze dłoni. Zazwyczaj nie zaleca się usuwać wszystkich zmian jednocześnie.
-
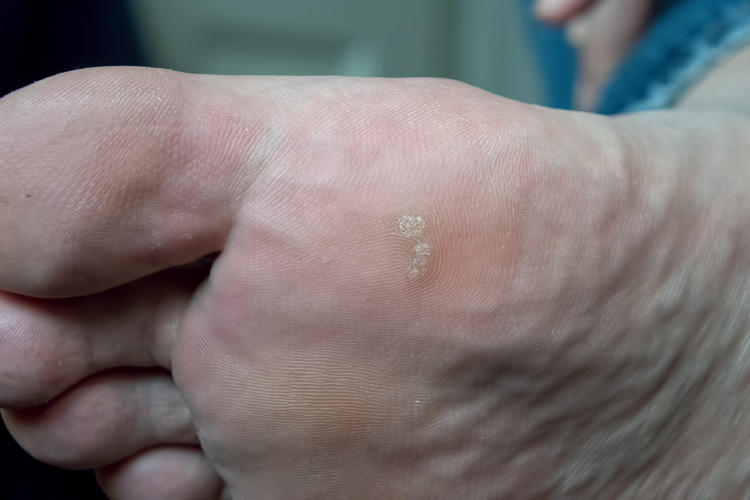
Brodawki stóp (verrucae plantares)
Brodawki stóp mogą przyjąć postać:
- pojedynczych, głębokich, bolesnych zmian z odczynem zapalnym (myrmecia; czynnik etiologiczny: HPV 1)
- brodawek mozaikowych – powierzchownych z tendencją do zlewania się i nawrotów (mosaic warts – HPV 2).
W przypadku zmian typu myrmecia zakażenie nie ma związku ze stanami obniżenia odporności (najczęściej występują u dzieci i młodzieży w wyniku infekcji „basenowych”). Brodawki stóp spowodowane przez HPV l ustępują jednocześnie, nabierając czarnej barwy.
-
Brodawki płaskie (młodocianych); verrucae planae (juveniles)
Do brodawek płaskich zalicza się mnogie, rozsiane zmiany grudkowe, lekko brunatne lub w kolorze skóry. Najczęściej obserwuje się je na grzbietach rąk i twarzy. Wśród czynników etiologicznych verrucae planae wymienia się wirusy: HPV 3, HPV 10, HPV 27, HPV 28 i in.
Brodawki płaskie ustępują równocześnie, ulegając zaczerwienieniu i obrzękowi.
W leczeniu brodawek młodocianych wykorzystuje się kwas witaminy A (retinoic acid) w płynie bądź preparaty złuszczające z rezorcyną i siarką, a także powierzchowny masaż płynnym azotem. Zastosowanie mają ponadto metody immunomodulacji (lek imikwimod).
Często występujące guzy skóry: objawy i postępowanie
-
Rogowiak kolczystokomórkowy (keratoacanthoma)
Rogowiak kolczystokomórkowy to częsty, niezłośliwy, szybkorosnący guz, który składa się z proliferującego nabłonka płaskiego i przypomina raka kolczystokomórkowego (tzw. guz rzekomorakowy). Zmiana może ustąpić samoistnie z pozostawieniem blizny.
Kopulasty guz w kolorze skóry lub w odcieniu perlistym z centralnym, kraterowatym wgłębieniem z masą rogową powstaje najczęściej na skórze odsłoniętej. Może osiągać duże rozmiary i szerzyć się obwodowo.
Leczenie może polegać na:
- chirurgicznym usunięciu guza;
- wstrzyknięciu cytostatyków.
Każdy przypadek keratoacanthoma wymaga rozpoznania potwierdzonego badaniem histologicznym. Dzięki biopsji sztancowej (punch biopsy) można pobrać materiał z tkanek ulokowanych głębiej, co ułatwia rozpoznanie różnicowe (wykluczenie innych zmian o podobnych objawach).
Cześć autorów uznaje, że guz nie wykazuje tendencji do transformacji nowotworowej. W środowisku medycznym istnieją jednak spory na temat charakteru zmian tego typu. Pojawiają się doniesienia, że keratoacanthoma stanowią odmianę raka kolczystokomórkowego skóry z potencjalną zdolnością do przerzutowania; według innych – to niezłośliwa samoograniczająca się zmiana. Mimo to rogowiak kolczystokomórkowy w każdym przypadku powinien wzbudzać czujność onkologiczną.
Nie zaleca się usuwania zmian metodami innymi niż chirurgiczne. Leczenie zachowawcze (wstrzyknięcia leków do zmiany lub ogólne podanie retinoidów) stosuje się tylko u pacjentów, którzy nie kwalifikują się do zabiegu chirurgicznego.
Rekomenduje się wczesne proste wycięcie zmiany z 3–5 mm marginesem zdrowych tkanek. W niektórych przypadkach można rozważyć mikrochirurgię Mohsa, która jest precyzyjnym wieloetapowym wycięciem guza ze śródoperacyjną kontrolą histopatologiczną. Zabieg umożliwia wystraczająco radyklane wycięcie nowotworu, z oszczędzeniem tkanek zdrowych.
-
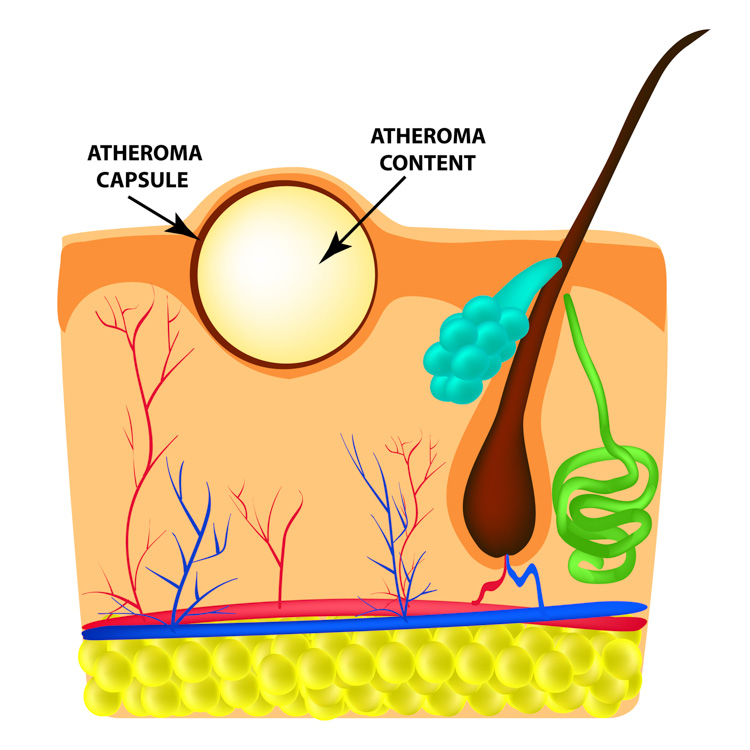
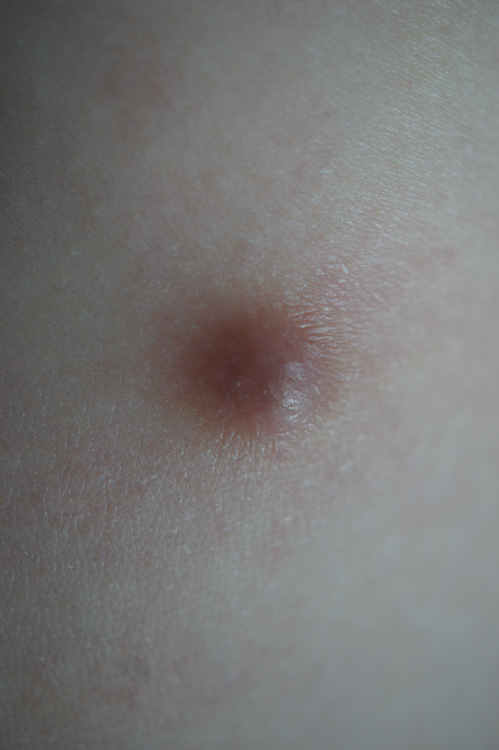
Kaszak (atheroma)
Kaszak, czyli torbiel gruczołu łojowego, jest dobrze odgraniczonym, kulistym i elastycznym guzkiem o gładkiej powierzchni, pokrytym niezmienioną skórą. Na jego szczycie uwidacznia się niedrożny otwór przewodu gruczołu łojowego. Pod wpływem słabego ucisku kaszowata masa wydostaje się na zewnątrz. Kaszaki mogą łatwo ulegać zakażeniu, wywołując dolegliwości bólowe. Leczenie polega na doszczętnym wycięciu zmiany z torebką (oraz na badaniu histopatologicznym).
Włókniaki – najczęstsze łagodne nowotwory skóry
Włókniaki należą do łagodnych nowotworów łącznotkankowych. Wyróżnia się włókniaki miękkie i twarde.
Włókniaki miękkie (fibroma molle) mają postać guzków (najczęściej wielkości 2-5 mm) na cienkiej szypule w kolorze brunatnym lub cielistym. Mogą wpuklać się w skórę pod wpływem ucisku (tzw. objaw Fitzpatricka).
Uważa się, że włókniaki miękkie mogą dotyczyć 25–46 proc. populacji dorosłych.
Włókniak miękki ma charakter wrodzony, ale może pojawić się praktycznie w każdym okresie rozwojowym (ryzyko rośnie z wiekiem). Zmiany częściej występują u kobiet w ciąży. Drobne wykwity obserwuje się zwykle u dojrzałych kobiet, zwłaszcza na szyi i karku, w dołach pachowych, pachwinach (lokalizacja w fałdach skórnych może wskazywać na podrażnienie jako jeden z czynników sprawczych).
Wykazano, że obecność zmian ma związek z klasycznym zestawem składowych zespołu metabolicznego (jak insulinooporność, dyslipidemia, nadciśnienie tętnicze). Uważa się, że włókniaki miękkie mogą sugerować chorobę układu krążenia.
Wśród metod leczenia włókniaka miękkiego wymienia się:
- kriochirurgię (zalecana ostrożność w przypadku ciemnej karnacji);
- elektrokoagulację,
- laseroterapię,
- powierzchowne ścięcie zmiany lub wycięcie nożyczkami (próbki do badania histologicznego).
W przypadku zmian na powiekach wskazana jest konsultacja specjalistyczna.
Włókniak twardy (dermatofibroma) należy do najczęstszych łagodnych nowotworów skóry. Zmiana związana jest zwykle z hiperplazją (przerostem) naskórka, pojawia się w wieku dojrzałym i u osób starszych. Ryzyko złośliwej transformacji jest niskie.
Włókniaki (twarde grudki na skórze) w większości przypadków mają postać drobnych, pojedynczych zmian o nieostrych granicach i brunatnawym zabarwieniu. Występują śródskórnie, z reguły na kończynach. Guzki są przesuwalne względem podłoża. Wykwity mnogie (≥15) to rzadkość, ale obserwuje się je u chorych z upośledzeniem odporności (toczeń rumieniowaty układowy, zakażenie ludzkim wirusem niedoboru odporności). Rozpoznanie dermatofibroma za pomocą oka nieuzbrojonego („gołym” okiem) może nastręczać trudności i wymagać potwierdzenia w badaniu dermatoskopowym.
Te twarde grudki na skórze powstałe w wyniku idiopatycznej proliferacji fibroblastów zwykle nie wymagają leczenia. Wyjątek stanowi zmiana powiększająca się, zmieniająca kolor, krwawiąca czy podrażniona. W postępowaniu ze względów estetycznych stosuje się m.in. wycięcie chirurgiczne.
Według zaleceń American Family Physician do metod leczenia włókniaków należą:
- kriochirurgia,
- ablacja laserowa,
- wstrzyknięcia glikokortykosteroidów,
- biopsja sztancowa (punch excision).
Guzki skórne a tkanka tłuszczowa – co je łączy?
-
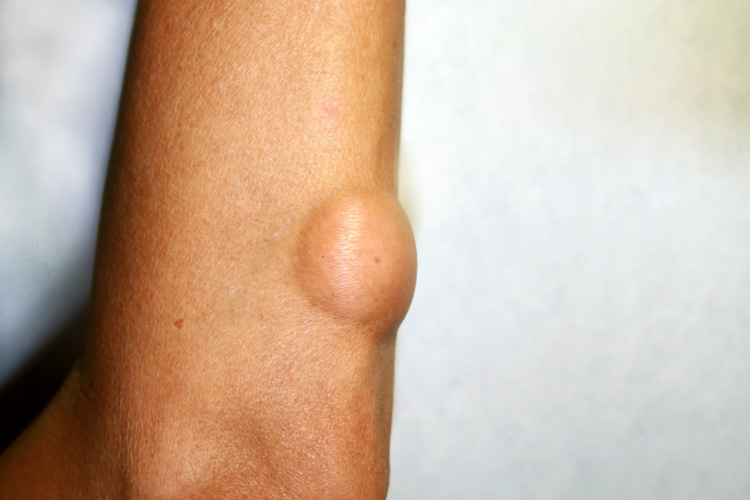
Tłuszczak (lipoma)
Tłuszczak jest jednym z najczęstszych nowotworów łagodnych tkanki podskórnej – wywodzi się z dojrzałej tkanki tłuszczowej. Zwykle przybiera postać niebolesnego, miękkiego, ruchomego guza w kulistym kształcie. Zmiany mogą być pojedyncze lub mnogie. Cechuje je powolny wzrost.
Tłuszczak rzadko ulega transformacji złośliwej. Jak w każdym przypadku, podejrzenie nowotworu złośliwego lub wątpliwości diagnostyczne stanowią wskazanie do pilnej pogłębionej diagnostyki i badań obrazowych (tj. tomografii komputerowej lub rezonansu magnetycznego z podaniem środka kontrastowego). Dodatkowe badanie ultrasonograficzne ułatwia rozpoznanie różnicowe. USG w dużej częstotliwości pozwala zobrazować guz i sąsiednie tkanki w dużej rozdzielczości.
Jeśli nie ma wskazań do standardowego wycięcia zmiany, stosuje się wycięcie proste lub biopsję sztancową (punch excision – w przypadku mniejszych zmian), co pozwala na ręczne wyłuszczenie treści tłuszczaka.
-
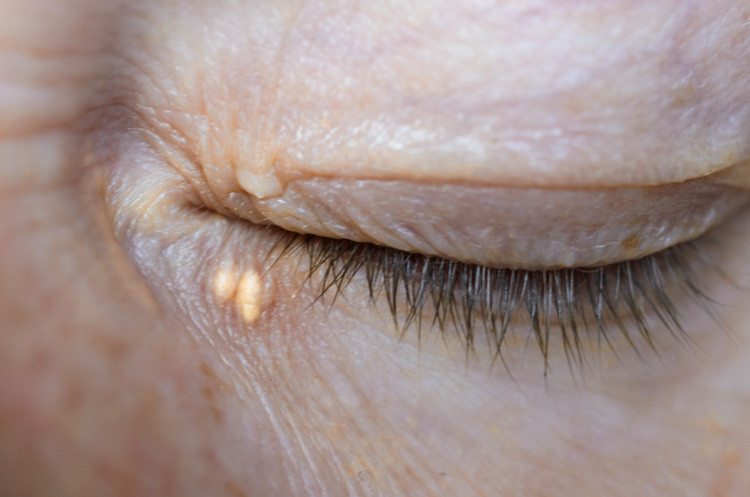
Kępki żółte (xanthoma)
Zmiany skórne, które mogą współistnieć z dyslipidemią i otyłością (czyli patologicznym nadmiarem tkanki tłuszczowej w organizmie). Płaskie, żółtawe guzki pojawiają się z reguły w okolicy przyśrodkowej na powiece górnej lub dolnej (często symetryczne, zlewające się guzki obserwuje się na czterech powiekach). Do redukcji zmian może dojść po unormowaniu masy ciała i uregulowaniu gospodarki lipidowej.
Najczęściej kępki żółte leczy się ze względów estetycznych. Zmiany można usuwać chirurgicznie (mogą nawracać). W leczeniu stosuje się też lasery ablacyjne (np. CO2) oraz metody koagulacji.
Stany przednowotworowe skóry
-
Zmiana przedrakowa skóry – co to jest?
Stan przednowotworowy (przedrakowy) oznacza zmiany skórne związane z wyższym ryzykiem rozwoju nowotworu złośliwego (rak może, ale nie musi się rozwinąć). Nawet przy wyraźnych objawach atypii czasem nie dochodzi do pełnej transformacji.
Należy pamiętać, że stany przednowotworowe wymagają ścisłej obserwacji i leczenia.
Powstawanie nowotworu jest złożonym, wieloetapowym i często długotrwałym procesem, w przebiegu którego dochodzi do:
- zaburzenia transkrypcji genów tkankowych (czyli „kopiowania” informacji zawartej w DNA w celu utworzenia cząsteczki RNA)
- aktywacji onkogenów (promujących wzrost, w uproszczeniu: odpowiadających za przekształcenia komórek prawidłowych w nowotworowe). Onkogeny mogą m.in. zaburzać różnicowanie keratynocytów (komórek naskórka)
- mutacji genów supresorowych (hamujących wzrost).
W wyniku mutacji komórki uniezależniają się od sygnałów wzrostowych. Geny supresorowe, które w warunkach prawidłowych hamują proliferację (zdolność do namnażania komórek), teraz zaczynają sprzyjać kolejnym uszkodzeniom DNA. Komórki, niewrażliwe na sygnały hamujące wzrost, mogą skutecznie unikać apoptozy. Apoptoza to w pełni regulowany proces śmierci komórki, który kontroluje liczbę komórek i odpowiada za usuwanie komórek uszkodzonych.
Na skutek mutacji komórki nabywają nieograniczoną zdolność replikacji, inicjowania i podtrzymywania procesu angiogenezy (tworzenia nowych naczyń krwionośnych), a także możliwość niszczenia, naciekania tkanek oraz przerzutowania.
Uważa się, że u podłoża transformacji nowotworowej leży zaburzenie równowagi między namnażaniem się komórek, różnicowaniem i procesami apoptozy.
Apoptoza, dzięki której komórki z uszkodzonym DNA są usuwane, należy do najważniejszych mechanizmów obronnych przed nowotworami. Dzięki zaprogramowanemu „samobójstwu” komórkowemu obserwujemy np. zjawisko „schodzenia” skóry po oparzeniach słonecznych: w ten sposób organizm pozbywa się komórek, których DNA zostało poważnie naruszone przez ekspozycję na promieniowanie UV.
-
Rogowacenie słoneczne; keratosis actinica
Rogowacenie słoneczne (dawn. rogowacenie starcze) obejmuje lekko wyniosłe, łuszczące się zmiany o suchej, nierównej powierzchni w odcieniu żółtobrunatnym. Często obserwuje się je na twarzy, głowie, małżowinach usznych. Choroba ma przewlekły, wieloletni przebieg. Może stanowić punkt wyjścia dla raków kolczystokomórkowych lub raków podstawnokomórkowych.
Czynnikiem etiopatogenetycznym rogowacenia jest przede wszystkim przewlekłe naświetlanie promieniami słonecznymi powodującymi uszkodzenia DNA keratynocytów (komórek naskórka) oraz upośledzenie mechanizmów obronnych skóry.
Szczególnie szkodliwe wydają się swoiste uszkodzenia DNA promieniami UVB, zaburzające zdolności naprawcze komórek. Promieniowanie UVA natomiast upośledza sygnalizację wewnątrzkomórkową i proliferację (namnażanie) komórek.
Uszkodzenie młodych keratynocytów, które przemieszczają się w kierunku powierzchni skóry, skutkuje powstaniem charakterystycznych skupisk o następujących cechach klinicznych:
- odcień szarożółty z licznymi przebarwieniami;
- ograniczenie sprężystości skóry (nagromadzenie zdegenerowanych włókien elastynowych);
- suchość, łuszczenie, zgrubienie, zmarszczki i pobruzdowania skóry;
- teleangiektazje – poszerzenie powierzchownych naczyń krwionośnych.
Rogowaceniu może towarzyszyć śródnaskórkowa neoplazja keratynocytów, czyli obecność komórek dysplastycznych w obrazie histopatologicznym. Keratynocyty dysplastyczne to nieprawidłowe, atypowe komórki, które nie mają cech złośliwości, ale mogą przekształcić się w nowotworowe. Określa się również stopień dysplazji – wysoki może oznaczać liczne komórki nieprawidłowe, które przekraczają granice błony podstawnej (łączącej naskórek ze skórą właściwą). W takich przypadkach istnieje podejrzenie raka inwazyjnego.
O transformacji złośliwej (wstępny etap rozwoju nowotworu) świadczyć może szybki wzrost zmiany, naciek lub stan zapalny podstawy, owrzodzenie, krwawienie.
Nowotwory nabłonkowe (zwane rakami) na wstępnym etapie rozwoju stanowią odrębną kwestię. Określa się je jako „nienaciekające” (łac. in situ – w miejscu, czyli ograniczony do jednego miejsca – jednej tkanki), inaczej mówiąc to rak 0 stopnia, przedinwazyjny. Jest to, co prawda, zmiana złośliwa, ale taka, która nie przekroczyła granicy „swojej” tkanki i nie nacieka tkanek sąsiednich. Nie może zatem tworzyć przerzutów i – wykryta na tak wczesnym etapie – jest w pełni wyleczalna. Usunięcie z małym marginesem tkanek zdrowych zapobiega rozwojowi raka naciekającego (ze zdolnością tworzenia przerzutów).
W przypadku rogowacenia o rozpoznaniu decyduje badanie histopatologiczne. Leczenie zależy od jego wyniku. Terapia zmian bez cech nowotworu in situ może polegać na zamrażaniu płynnym azotem, laseroterapii (laser ablacyjny CO2; laser erbowo-jagowy) oraz stosowaniu preparatów miejscowych (retinoidy, cytostatyki). Dobre efekty uzyskuje się również dzięki terapii fotodynamicznej.
U pacjentów z rogowaceniem słonecznym szczególne znaczenie ma postępowanie profilaktyczne, w tym systematyczne badania dermoskopowe i samokontrola zmian oraz jak najmocniejsza ochrona przed promieniowaniem słonecznym.
-
Róg skórny (cornu cutaneum)
Szczególną odmianą rogowacenia słonecznego jest róg skórny – twór rogowy, który może przybierać różne kształty (często stożkowaty, przypominający rogi zwierząt), o chropowatej powierzchni, barwie żółtobrunatnej i nacieczonej podstawie. U dorosłych rozwija się na podłożu skóry uszkodzonej przez słońce. Lokuje się często na głowie i odsłoniętych częściach kończyn. Znaczny, wyraźny naciek podstawy rogu może świadczyć o przejściu w nowotwór (zwykle u osób starszych).
Leczenie rogu skórnego u dorosłych powinno polegać na chirurgicznym usunięciu i badaniu histopatologicznym. Jeśli podstawa zmiany wykazuje cechy nacieczenia nowotworowego (rak kolczystokomórkowy) zabieg chirurgiczny poszerza się o laseroterapię lub głębokie zamrażanie.
Diagnostyka guzków skóry
Rozpoznanie ustala się w oparciu o obraz kliniczny i badanie histopatologiczne.
-
Badanie lekarskie i dermatoskopia
Na diagnostykę dermatologiczną składa się dokładny wywiad lekarski i badanie przedmiotowe skóry (całej skóry pacjenta oraz wykwitów). W rozpoznawaniu zmian skórnych kluczową rolę odgrywa dermoskopia (dermatoskopia). To nieinwazyjna metoda diagnostyczna, umożliwiająca obserwację zmian skórnych w powiększeniu (najczęściej 10–20-krotnym) oraz wgląd w struktury morfologiczne skóry, których nie można dostrzec okiem nieuzbrojonym. Badanie dermatoskopowe ma szczególne znaczenie w diagnostyce różnicowej zmian nowotworowych.
-
Biopsja i badanie histopatologiczne
Do najczęstszych technik pobierania materiału tkankowego do badania histopatologicznego należy biopsja wycięciowa i sztancowa (puch biopsy).
Biopsja wycięciowa oznacza chirurgiczne wycięcie zmiany z niewielkim marginesem zdrowych tkanek. Postępowanie tego rodzaju wymaga biegłości chirurgicznej i przestrzegania zasad aseptyki; wykonywane jest w warunkach sali zabiegowej z wykorzystaniem standardowych zestawów chirurgicznych do małych zabiegów operacyjnych.
Biopsja sztancowa (punch biopsy) stanowi odmianę biopsji wycinkowej. Wykonuje się ją za pomocą jednorazowej sztancy, umożliwiającej pobranie materiału na odpowiedniej głębokości (stosowana np. do oceny tkanki podskórnej). Tuleja z ostrym, tnącym obwodem pozwala uzyskać walcowaty bloczek tkanki o długości 1 cm i szerokości kilku mm (materiał odcina się od podstawy nożyczkami). Zabieg trwa krótko, metoda nie wymaga zszywania rany.
Każdą wyciętą zmianę należy poddać badaniu histologicznemu. Zaniechanie przekazania materiału do badania mikroskopowego uważa się za błąd w sztuce.
Usuwanie guzków skóry: wskazania i przeciwwskazania do zabiegu
-
Chirurgiczne usunięcie guzka
W przypadku raków skóry (carcinoma cutis) podstawową metodą leczenia jest chirurgiczne wycięcie guza z marginesem tkanek zdrowych. Wskazanie stanowi również podejrzenie nowotworu (potwierdzone np. badaniem dermoskopowym). Większość zabiegów przeprowadza się w znieczuleniu miejscowym. Przeciwwskazaniem są stany upośledzenia krzepliwości oraz tzw. guzy nieresekcyjne (nieoperacyjne).
-
Laseroterapia: usuwanie zmian skórnych laserem
Do laserów ablacyjnych stosowanych w leczeniu zmian skórnych należy laser Er-YAG (emituje falę o długości 2940 nm) oraz laser CO2 (długość fali: 10 600 nm).
Wśród najczęstszych wskazań do laserowego usuwania zmian skórnych wymienia się:
- brodawki łojotokowe
- włókniaki
- kępki żółte
- nowotwory i stany przednowotworowe skóry (rogowacenie słoneczne).
Laser CO2 jest jednym z najważniejszych narzędzi chirurgicznych, bez których trudno wyobrazić sobie współczesną dermatologię. Można stosować go w ramach postępowania podstawowego lub pomocniczego. Jego działanie polega na emitowaniu fali elektromagnetycznej, absorbowanej przez płyny tkankowe. W efekcie dochodzi do waporyzacji (odparowania) lub koagulacji tkanki.
Zabieg usuwania zmian skórnych laserem CO2 rozpoczyna dezynfekcja i podanie środków znieczulających. Następnie za pomocą wiązki lasera sukcesywnie odparowywane są warstwy tkanki. Rana pozabiegowa zaopatrywana jest jałowym opatrunkiem.
Powierzchowne zmiany (np. brodawki płaskie) można usuwać bez znieczulenia. Głębsze zabiegi wykonuje się w znieczuleniu miejscowym. Usuwanie brodawek łojotokowych polega na odparowaniu tylko zewnętrznej zrogowaciałej warstwy skóry i skoagulowaniu podstawy. Rozległe zmiany mogą wymagać terapii etapowej.
Wśród zalet zabiegu wymienia się jego bezkrwawość, minimalną utratę krwi, brak konieczności zakładania szwów oraz wysoką precyzję i skuteczność terapeutyczną.
Przeciwwskazaniem do terapii laserowej są m.in. choroby ogólnoustrojowe, stany zapalne i zakażenia skóry, choroby tkanki łącznej oraz skłonność do powstawania bliznowców. Do rzadkich powikłań pozabiegowych należą przebarwienia, odbarwienia, bliznowacenie i wtórne infekcje.
Zabiegi laserem frakcyjnym (w technologii Fraxel) opierają się na zjawisku fototermolizy frakcyjnej, powodującej fragmentaryczne, mikroskopowe uszkodzenia skóry (w wyniku podgrzania) oraz inicjację procesów naprawczych. Metoda ma zastosowanie w leczeniu skóry uszkodzonej przez promieniowanie słoneczne i stanów przednowotworowych (rogowacenie słoneczne). Przeciwskazanie do zabiegu stanową choroby infekcyjne skóry i ciąża. Powikłania są rzadkie, wśród możliwych komplikacji wymienia się nadkażenia, przebarwienia i blizny.
Terapia fotodynamiczna – nieinwazyjna metoda wykorzystująca reakcję fototoksyczną, która polega na podaniu substancji światłouczulającej z następowym zastosowaniem światła o precyzyjnie dobranej długości fali. W wyniku aktywacji szeregu reakcji chemicznych dochodzi do utleniania lipidów, niszczenia struktur białkowych i uszkodzenia błon komórkowych oraz niedotlenienia tkanek.
Leczenie umożliwia niszczenie nieprawidłowej tkanki, bez dodatkowych uszkodzeń tkanek zdrowych. Wskazaniem do zastosowania terapii fotodynamicznej mogą być stany przednowotworowe (rogowacenie słoneczne). Zabiegi można powtarzać.
-
Elektrokoagulacja i krioterapia
Elektrokoagulacja to metoda terapeutyczna wykorzystująca prąd wysokiej częstotliwości w celu koagulacji (ścięcia białek) tkanek. Po zabiegu może wystąpić nieduże podrażnienie i rumień. Proces gojenia jest krótki. Wskazaniem do leczenia są przede wszystkim zmiany łagodne. Zabiegi wykonuje się w znieczuleniu miejscowym. Do rzadkich powikłań pozabiegowych należą przebarwienia, odbarwienia i blizny. Przeciwwskazanie do zabiegu stanowią m.in. wszczepiony rozrusznik serca, ciąża, karmienie piersią, zmiany zapalne skóry.
Zabiegi z zakresu krioterapii i kriochirurgii polegają na celowym niszczeniu komórek w wyniku ich zamrażania. Dochodzi do tworzenia kryształków lodu wewnątrz komórki, pękania błon komórkowych i denaturacji białek, czego konsekwencją jest martwica tkanek. W charakterze czynnika mrożącego (do miejscowego oddziaływania na skórę) można wykorzystać ciekły azot.
Wskazaniem do zastosowania kriochirurgii w dermatologii są raki, stany przedrakowe, choroby wirusowe skóry, zmiany naczyniowe oraz łagodne rozrosty skóry, w tym:
- rogowacenie słoneczne
- róg skórny
- rogowiak kolczystokomórkowy
- włókniaki
- brodawki łojotokowe
- brodawki wirusowe.
Przeciwwskazanie stanowią:
- schorzenia z ryzykiem zaostrzenia wyniku miejscowego działania niskiej temperatury (np. rumień z zimna, choroba i objaw Raynauda);
- stany z upośledzeniem procesów gojenia (jak choroby tkanki łącznej, leczenie immunosupresyjne, dializoterapia).
Wśród powikłań bezpośrednich wymienia się ból, obrzęk i zakażenie. Poza tym istnieje ryzyko przebarwień pozapalnych, blizn zanikowych i uszkodzenia nerwów.
Usuwanie guzów i guzków skóry – cena zabiegu
W wielu przypadkach usuwanie zmian skórnych podyktowane jest względami estetycznymi. Według standardów, każdy zabieg tego rodzaju powinien być poprzedzony (co najmniej!) konsultacją lekarską w celu oceny charakteru guzka. Niewskazane są zabiegi o niskim profilu bezpieczeństwa, wykonywane w warunkach gabinetu kosmetycznego przez personel bez wykształcenia medycznego.
Na koszt chirurgicznego usuwania guzków skóry wpływa szereg czynników (w tym rodzaj i charakter zmiany), dlatego cenę ustala się indywidualnie podczas konsultacji przedzabiegowej. Planując wydatki, należy uwzględnić również koszt badania histopatologicznego.
Cena usuwania zmian skórnych laserem CO2 lub laserem FOTONA Erb:Yag zależy od liczby użytych impulsów. Szacunkowy, średni koszt usunięcia pojedynczego wykwitu około 200 zł. Przy licznych zmianach cenę ustala się indywidualnie.
W przypadku chirurgicznego usunięcia zmiany średni koszt procedury zaczyna się od 800 zł. Należy pamiętać, że do tej kwoty konieczne jest doliczenie kosztów badania histopatologicznego, które wynosi ok. 100-200 zł. W niektórych przypadkach koszt chirurgicznego usunięcia zmiany może być wyższy i wynikać ze stopnia zaawansowania zmiany lub jej rozległości.
Lekarze
W Ars Estetica zabiegami usuwania guzków (zmian skórnych) zajmują się:
Usuwanie zmian skórnych Wrocław
- dr n. med. Anna Wojtyłko
Usuwanie zmian skórnych Warszawa
- lek. Barbara Ślawski
- Lek. Natalia Zając
- lek. Małgorzata Legocka
Osoby zainteresowane konsultacją zapraszamy do kontaktu.
W niektórych przypadkach przed przystąpieniem do procedury usuwania zmian skórnych lekarz może zalecić konsultację z dermatologiem i wykonanie badania dermatoskopem. W klinice Ars Estetica badań dermatoskopowych nie wykonujemy.
Zachęcamy również do zapoznania się z innymi materiałami dotyczącymi zmian skórnych:
Źródła:
GBD 2015 Collaborators. Global, regional, and national incidence, prevalence, and years lived with disability for 310 diseases and injuries, 1990–2015: a systematic analysis for the Global Burden of Disease Study 2015. Lancet 2016; 388: 1545–1602.
Institute for Health Metrics and Evaluation (IHME). Findings from the Global Burden of Disease Study 2017. Seattle, WA: IHME, 2018.
Jabłońska, S., Majewski, S. Choroby skóry i choroby przenoszone drogą płciową. Wydawnictwo Lekarskie PZWL, Warszawa 2010.
Woźniacka A., Bogaczewicz J. Zmiany skórne w przebiegu nowotworów narządów wewnętrznych. Medycyna po Dyplomie. 2015; 3 [dostęp online].
Frellick M. Global Estimates Belittle Burden of Skin Diseases. Conference News. EADV 2018 [online]. Medscape Medical News, 2018.
Szmidt J., Kużdżał J. (red.). Podstawy chirurgii. Podręcznik dla lekarzy specjalizujących się w chirurgii ogólnej. Wydawnictwo Medycyna Praktyczna, Kraków 2010.
Higgins J., Maher MH., Douglas MS. Diagnosing common benign skin tumors. American Family Physician, 2015; 92 (7): 601–607.
Rutkowski P., Wysocki P.J. Czerniaki skóry. Onkologia w Praktyce Klinicznej. 2017; 3 (6): 267–285.
Kamińska-Winciorek G., Śpiewak R. Podstawy dermoskopii zmian melanocytowych dla początkujących. Postępy Higieny i Medycyny Doświadczalnej. 2011; 65: 501-508.
Kowalska-Olędzka E., Rudnicka L. Znamiona barwnikowe i czerniak u dzieci. Pediatria po Dyplomie. 2011; 3 (15): 83–89.
Rosendahl C., Tschandl P., Cameron A. et al. Diagnostic accuracy of dermatoscopy for melanocyticand nonmelanocytic pigmented lesions. Journal of the American Academy of Dermatology. 2011; 64 (6): 1068-1073.
Rutkowski P. (red.). Złośliwe nowotwory skóry. Via Medica, Gdańsk 2011.
Jabłońska S., Majewski S. Choroby skóry i choroby przenoszone drogą płciową. Wydawnictwo Lekarskie PZWL, Warszawa 2016.
Góralska A., Błaszczyk J. Znamię atypowe, znamię dysplastyczne, zespół znamion atypowych – kontrowersje nomenklaturowe, trudności diagnostyczne i znaczenie prognostyczne. Przegląd Dermatologiczny. 2013; 100, 40–47.
Kamińska-Winciorek G. Dermatoskopia znamion melanocytowych: wpływ promieniowania ultrafioletowego. Przegląd Dermatologiczny. 2008; 95: 463–467.
Włodarkiewicz A. Dermatochirurgia. Wydawnictwo Cornetis, Wrocław 2009.
Sintim-Damoa A., Lambert W.C., Schwartz R.A. Ostuda: nowe poglądy na temat zaburzeń barwnikowych. Dermatologia Estet. 2006; 46 (5): 258–264.
Stępień K. Udział melanocytów w ochronie przed stresem fotooksydacyjnym. Postępy Biochemii. 2010; 56: 290–295.
Baran E., Bieniek A., CisłoM., Jankowska-Konsur A. (red.) Nowotwory skóry. Klinika, patologia, leczenie. Galaktyka, Łódź 2008.
Wasiluk M. Medycyna estetyczna bez tajemnic. Wydawnictwo Lekarskie PZWL, Warszawa 2016.
Mamcarz B., Prandecka D. Medycyna estetyczna w praktyce. Medical Education, Warszawa 2010.
Noszczyk M. Kosmetologia pielęgnacyjna i lekarska. Wydawnictwo Lekarskie PZWL, Warszawa 2013.
Przylipiak A. (red.). Medycyna Estetyczna. Podręcznik dla studentów kosmetologii. Wydawnictwo Lekarskie PZWL, Warszawa 2017.
Szmidt J., Kużdżał J. (red.). Podstawy chirurgii. Podręcznik dla lekarzy specjalizujących się w chirurgii ogólnej. Wydawnictwo Medycyna Praktyczna, Kraków 2010.
Wagner. A. A. (red.). Chirurgia dziecięca. Poradnik dla lekarza pierwszego kontaktu. Wydawnictwo Lekarskie PZWL, Warszawa 2003.
Domagała W., Chosia M., Urasińska E. Podstawy patologii. Wydawnictwo Lekarskie PZWL, Warszawa 2010.
Michajłowski I. (2010) Diagnostyka i leczenie dermatoz męskich narządów płciowych w materiale Kliniki Dermatologii, Wenerologii i Alergologii GUMed. (Rozprawa doktorska). Gdańsk: Katedra i Klinika Dermatologii, Wenerologii i Alergologii Gdańskiego Uniwersytetu Medycznego.
Padlewska K. Kosmetologia ciała. Wydawnictwo Lekarskie PZWL, Warszawa 2017.
Przylipiak A. (red.). Podstawy medycyny estetycznej. Podręcznik dla studentów. Kresowa Agencja Wydawnicza, Białystok 2014.
Alekseenko, A., Wojas-Pelc, A., Wiśniowski, Z.et al. . Fenotyp pacjentów z czerniakiem skóry, znamionami dysplastycznymi oraz znamionami zwykłymi. Przegląd Dermatologiczny. 2010; 97 (6), 370-377.
Sari R., Akman A., Alpsoy E. et al. The metabolic profile in patients with skin tags. Clinical and Experimental Medicine. 2010; 10 (3): 193–197.
Tamega A.A., Aranha A.M., Guiotoku M.M. i wsp.: Association between skin tags and insulin resistance [in Portuguese]. Brazilian Annals of Dermatology. 2010; 85 (1): 25–31.
Sławińska M., Biernat W., Nowicki R. et al. Rak podstawnokomórkowy powstały na podłożu olbrzymiego włókniaka twardego. Przegląd Dermatologiczny. 2018; 105 (3): 451-455.
Alonso-Castro L., Boixeda P., Segura-Palacios J.M. et al. Dermatofibromas treated with pulsed dye laser: Clinical and dermoscopic outcomes. Journal of Cosmetic and Laser Therapy. 2012; 14 (2): 98–101.