Ginekomastia należy do częstych problemów klinicznych i psychospołecznych. Z dostępnych danych wynika, że może dotyczyć 30-50 proc. mężczyzn w różnym wieku.
Ginekomastia jest łagodnym przerostem gruczołów piersiowych u mężczyzn (jedno- lub dwustronnym), związanym z rozrostem tkanki gruczołowej, włóknistej i tłuszczowej.
U podstaw problemu leżą zaburzenia równowagi między estrogenami a androgenami (głownie testosteronem) i ich wpływ na tkankę gruczołową sutka. Za rozwój ginekomastii odpowiadać może zwiększona aktywność enzymu aromatazy, która wywołuje estrogenizm – przekształcenie androgenów (męskich hormonów płciowych) do estrogenów (hormonów żeńskich). Czasem „winę” ponoszą nieprawidłowości receptorów estrogenowych i androgenowych.
| Leczenie ginekomastii / lipomastii - podstawowe informacje | |
|---|---|
| Cena: | Mikroginekomastia od 6000 zł Ginekomastia tłuszczowa od 9000 zł Ginekomastia gruczołowa od 9000 zł Ginekomastia mieszana od 11000 zł Ginekomastia olbrzymia z redukcją skóry od 13000 zł |
| Czas zabiegu: | 1-2 h |
| Znieczulenie: | miejscowe lub ogólne |
| Rekonwalescencja: | zazwyczaj około 2 - 6 tygodni |
| Efekty: | zwykle efekt zabiegu widoczny jest po upływie około 6 miesięcy |
| Dostępność: | Wrocław |
- Co to jest ginekomastia?
- Ginekomastia w różnych okresach życia
- Przyczyny ginekomastii
- Jak rozpoznać ginekomastię?
- Objawy ginekomastii
- Ginekomastia – proces diagnostyczny
- Leczenie ginekomastii
- Ginekomastia – rodzaje zabiegów
- Cena zabiegu
Co to jest ginekomastia?
U mężczyzn w warunkach prawidłowych (fizjologicznych) gruczoł sutkowy znajduje się pod hamującym wpływem męskich hormonów płciowych, przede wszystkim testosteronu. Dzięki temu pozostaje w stanie szczątkowym. Powiększenie piersi u chłopców lub mężczyzn, spowodowane rozrostem tkanki gruczołowej (czasem też tłuszczowej), nosi miano ginekomastii.
Podstawowym mechanizmem ginekomastii jest względna przewaga działania estrogenów (żeńskich hormonów płciowych) nad androgenami na tkanki (w tym sutki). Etiologia ginekomastii jest zazwyczaj łagodna.
Duże stężenie i zwiększona aktywność estrogenów skutkuje rozrostem przewodów gruczołowych, ich wydłużeniem i rozbudową naczyń krwionośnych. Początkową fazę ginekomastii nazywa się aktywną lub „kwitnącą”. Najczęściej zaburzenie manifestuje się symetrycznym, obustronnym powiększeniem piersi (w rzadszych przypadkach powiększeniem jednostronnym). Pacjenci mogą skarżyć się na obrzęk i ból piersi (tzw. mastodynia). Zmiany charakteryzują się obecnością miękkiego powiększenia tkanek ze stwardnieniem w pobliżu brodawki sutkowej (można wyczuć je palpacyjnie – dotykowo).
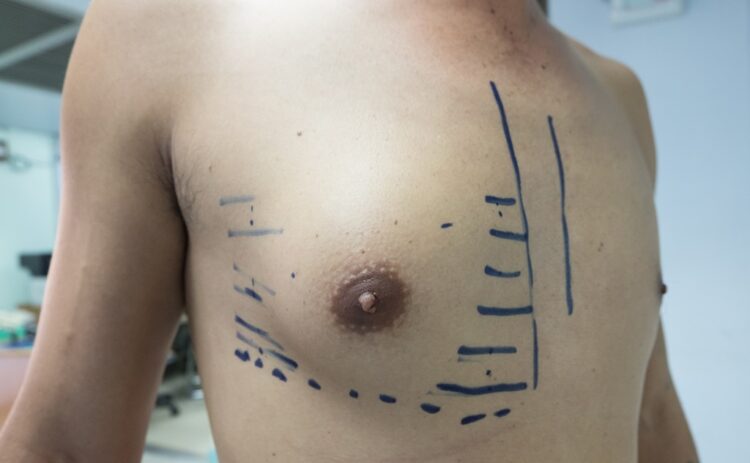
Pierwsza faza rozwoju ginekomastii trwa z reguły od 6 do 12 miesięcy. Prawidłowe postępowanie, wdrożone odpowiednio szybko, może skutecznie cofnąć zmiany. Jednak z czasem dochodzi do włóknienia i utrwalenia zmian.
Jeśli tkanka włóknista nie zastąpiła jeszcze tkani gruczołowej, w ginekomastii stosuje się leczenie farmakologiczne. Długotrwała ginekomastia z reguły jest niepodatna na farmakoterapię. Wtedy skutecznym postepowaniem jest leczenie chirurgiczne – wycięcie tkanki gruczołowej i nadmiaru tkanki tłuszczowej.
Istnieje wiele klasyfikacji ginekomastii. Wyróżnia się m.in.:
- postać gruczołową (ginekomastię prawdziwą),
- postać tłuszczową (ginekomastię rzekomą, pseudoginekomastię)
- postać mieszaną (najczęściej obserwowaną).
Ginekomastia w różnych okresach życia
Czasem ginekomastię uważa się za stan (w pewnym stopniu) fizjologiczny (niezwiązany z zaburzeniem czy nieprawidłowością).
W okresie noworodkowym i niemowlęcym (na skutek hormonów pochodzących od matki) pojawia się rodzaj ginekomastii przejściowej, która ustępuje zwykle przed ukończeniem 4. miesiąca życia.
U nastolatków płci męskiej w okresie pokwitania (w wieku 13–14 lat) występuje tzw. ginekomastia dojrzewaniowa, związana z większą syntezą (produkcją) estrogenów w warstwie siatkowatej kory nadnerczy. Na ginekomastię starzeniową u mężczyzn po 50. roku życia wpływają zmiany w gospodarce hormonalnej okresu andropauzy, m.in. wygasanie czynności hormonalnej jąder przy utrzymującej się czynności kory nadnerczy.
O ginekomastii idiopatycznej mówi się, jeśli przyczyny problemu nie można jednoznacznie ustalić. Podejrzewa się, że u dorosłych mężczyzn z prawidłowymi stężeniami estrogenów znaczenie ma nadwrażliwość tkanki gruczołowej piersi na estrogeny.
Przyczyny ginekomastii
Przyczyn zaburzeń równowagi między estrogenami a androgenami czasem szukać należy w stanach chorobowych. Warto przywołać tutaj tzw. guzy feminizujące, które mogą wydzielać nadmierne ilości estradiolu lub wytwarzać związki wykorzystywane do produkcji estrogenów (np. guz jąder z komórek Leydiga lub Sertolego, guz kory nadnerczy wydzielający androstendion i dehydroepiandrosteron). Za nadmiar estrogenów odpowiadają nieraz nowotwory produkujące gonadotropinę kosmówkową (hCG; human chorionic gonadotropin), jak rak oskrzeli.
Jeśli u podstaw ginekomastii leży niedobór androgenów, podejrzewa się m.in. zmniejszoną syntezę testosteronu (np. na skutek utraty jąder, w wyniku zapaleń, urazów, chorób ziarniniakowych czy kastracji). Operacyjne obustronne usunięcie jąder czasem wykonuje się w przypadku złośliwych zmian nowotworowych, jak zaawansowany rak gruczołu krokowego.
Przyczyną ginekomastii może być wrodzony defekt receptora androgenowego lub zablokowanie tego receptora. Najczęściej „winę” ponosi stosowana farmakoterapia, w tym leki o działaniu antyandrogennym: ketokonazol, enalapryl, werapamil, ranitydyna, omeprazol czy spironolakton. Ich mechanizm można wytłumaczyć na przykładzie spironolaktonu, którego działanie antyandrogenowe polega na hamowaniu (w niedużym stopniu) wiązania androgenów z ich receptorami. W konsekwencji dochodzi do upośledzenia działania androgenów. Poza tym spironolakton hamuje 17-α-hydroksylazę, która jest niezbędna do syntezy androgenów.
Zmiany w gospodarce hormonalnej (prowadzące do przewagi działania estrogenów nad androgenami) występują ponadto w marskości wątroby i niewydolności nerek. Problem towarzyszy też otyłości – tkanka tłuszczowa „lubi” gromadzić się w gruczołach sutkowych. Co więcej, w tkance tłuszczowej aktywna jest aromataza – enzym odpowiadający za konwersję (przekształcanie) androgenów (testosteronu, androstendionu) w estrogeny. Zwiększona aktywność aromatazy pojawia się w nadczynności tarczycy. Uważa się, że to jeden z czynników, który wpływa też na rozwój ginekomastii idiopatycznej.
Jak rozpoznać ginekomastię?
U mężczyzn (w warunkach prawidłowych) gruczoł sutkowy jest praktycznie niewyczuwalny. Przy podejrzeniu ginekomastii samobadanie piersi można przeprowadzić, odciągając sutek od mięśnia piersiowego i zwracając uwagę na konsystencję oraz wielkość gruczołu. Najlepiej przytrzymać gruczoł za pomocą palca wskazującego i kciuka.
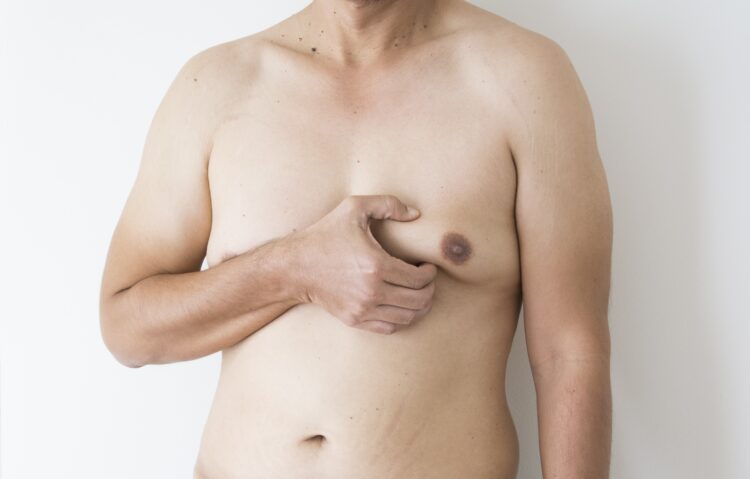
O ginekomastii mówić można, jeśli pod otoczką sutkową wyczuwa się gruczoł o co najmniej 2-centymetrowej średnicy, którego konsystencja zbliżona jest do fałdu pachowego przedniego. Przypomnijmy, że fałd pachowy przedni (dolny brzeg mięśnia piersiowego większego) ogranicza dół pachowy od przodu.
Podczas badania warto zwrócić uwagę na ewentualne zmiany wyglądu skóry, brodawki sutkowej lub powiększenie węzłów chłonnych. Za pomocą lekkiego ucisku można zweryfikować, czy z brodawki nie wydobywa się wydzielina. Wyciek występuje, co prawda, rzadko, ale może wskazywać na guz prolaktynowy.
Szczegółowe badania obrazowe i laboratoryjne, zalecone przez lekarza, pozwalają wykluczyć choroby nowotworowe i endokrynologiczne. Po ustaleniu przyczyny problemu można wdrożyć właściwe postępowanie, obejmujące np. odstawienie/zmianę leku (jeśli powiększenie gruczołu to skutek działań niepożądanych farmakoterapii) lub rozpocząć leczenie choroby podstawowej (np. nadczynności tarczycy).
Objawy ginekomastii
Najczęściej pierwsze objawy ginekomastii pacjenci zgłaszają w gabinecie lekarza POZ (podstawowej opieki zdrowotnej).
Na obraz kliniczny ginekomastii składa się powiększenie jednej lub obu piersi, symetryczne lub asymetryczne, często bolesne lub tkliwe. Ginekomastia, która utrzymuje się w czasie, prowadzi do włóknienia i przerastania tkanki gruczołowej tkanką tłuszczową. Zaawansowanym stanom z reguły nie towarzyszy już tkliwość.
Badanie fizykalne pozwala potwierdzić obecność sprężystej tkanki gruczołowej za brodawką (tkanki ruchomej względem podłoża). Zmiana nieruchoma, o nieregularnej strukturze to znak, że należy wykonać diagnostykę i wykluczyć raka piersi u mężczyzn. Niepokój onkologiczny powinny wzbudzać też zniekształcenia sutka i tzw. objawy skórki pomarańczowej. Badanie fizykalne obejmuje także ocenę zewnętrznych narządów płciowych, jąder i węzłów chłonnych.
W czasie badania klinicznego lekarz szuka ponadto objawów chorób ogólnoustrojowych lub zaburzeń endokrynologicznych i przeprowadza wnikliwy wywiad lekarski. W praktyce klinicznej podłoże ginekomastii często stanowią przyjmowane leki lub stosowane używki, które zmieniają równowagę hormonalną androgenów i estrogenów.
Ginekomastia – proces diagnostyczny
Niepokojący przerost męskich gruczołów piersiowych zawsze wymaga konsultacji lekarskiej. Tylko lekarz, na podstawie szczegółowego wywiadu i badania fizykalnego, może prawidłowo rozpoznać ginekomastię. Co szczególnie istotne, specjalista (dzięki pogłębionej diagnostyce) ustala też przyczynę problemu. Nie zapominajmy, że w procesie diagnozowania ginekomastii uwzględnia się aspekt onkologiczny.
Przykładem jest ginekomastia jednostronna, która wymaga wykluczenia raka gruczołu sutkowego (wbrew pozorom nie jest to wyłącznie „kobiece” schorzenie). Co prawda, rzadkie u mężczyzn, jednak z reguły obarczone gorszym rokowaniem i bardziej złośliwym przebiegiem. U mężczyzn najczęściej rozpoznaje się rak przewodowy inwazyjny, który (ze względów anatomicznych) szybciej zaczyna naciekać skórę i tkanki klatki piersiowej.
W ginekomastii obustronnej także niezbędny jest proces diagnostyczny, na podstawie którego można określić podłoże problemu i jego (groźny lub łagodny) charakter.
Do badań dodatkowych, wykonywanych w takich przypadkach, należą oznaczenia podstawowych stężeń androgenów (testosteronu całkowitego) i estrogenów (estradiolu). Bada się stężenia hormonów gonadotropowych (FSH, LH i prolaktyny), które regulują czynności gruczołów płciowych i wydzielanie hormonów płciowych. Oznaczenie stężenia prolaktyny pozwala wykluczyć (lub potwierdzić) hiperprolaktynemię, uznawaną za odrębne schorzenie, w której również dochodzi do powiększenia gruczołów sutkowych.
Diagnostykę można poszerzyć o badania obrazowe; przydatna bywa ultrasonografia (np. USG gruczołów sutkowych, jąder, nadnerczy). Czasem istnieją wskazania do wykonania biopsji sutka (pobrania wycinka zmienionej tkanki do oceny histologicznej).
W uzasadnionych przypadkach (gdy należy wykluczyć nowotwory hormonalnie czynne) wykonuje się tomografię komputerową albo rezonans magnetyczny nadnerczy lub przysadki. RTG klatki piersiowej jest pomocne przy podejrzeniu hormonalnie czynnych guzów śródpiersia.
Rzadziej wykonuje się mammografię – badanie czułe i przydatne przy podejrzeniu raka piersi (uzasadnione np. u starszych pacjentów). Pamiętajmy, że zmiany nowotworowe w podeszłym wieku mogą mieć również charakter łagodny (np. nerwiakowłókniaki, naczyniaki, tłuszczaki).
Na szczęście ginekomastia najczęściej należy do łagodnych, samoograniczających się stanów, np. ginekomastia pokwitaniowa ustępuje w czasie kilku-kilkunastu miesięcy. Rokowanie w ginekomastii jest dobre.
Leczenie ginekomastii
Leczenie operacyjne jest metodą standardową w przypadku ginekomastii.
Zabiegi w obrębie gruczołu piersiowego można przeprowadzać, stosując różne metody znieczuleń, np. znieczulenie ogólne (popularnie zwane narkozą) lub znieczulenie miejscowe (z premedykacją lub bez). Wybór zależy m.in. od rozległości planowanego zabiegu.
Najczęściej stosuje się sedację (lub analgosedację) połączoną ze znieczuleniem miejscowym. Sedacja wiąże się z podaniem środków farmakologicznych o działaniu głęboko uspokajającym. Jeśli pacjent otrzyma również leki przeciwbólowe – mamy do czynienia z analgosedacją. Analgosedacja (ze znieczuleniem miejscowym) zapewnia pełną bezbolesność zabiegu i komfort psychiczny pacjenta w czasie leczenia operacyjnego (często także senność, płytki sen).
W znieczuleniu miejscowym dochodzi do (odwracalnego) przerwania przewodnictwa nerwowego w konkretnej lokalizacji (pacjent pozostaje świadomy). Znieczulenie ogólne wiąże się z głębokim uśpieniem i pełną utratą świadomości – konieczne jest tzw. oddychanie zastępcze (intubacja).
Rodzaj zabiegu zależy od rozległości i charakteru zmian. Najczęściej stosuje się podskórną mastektomię z (ewentualną) dodatkową liposukcją. Samodzielna liposukcja daje dobre efekty w przypadku nadmiaru tkanki tłuszczowej (bez rozrostu tkanki gruczołowej); wykonuje się ją również u pacjentów z małą ginekomastią. Zabieg zwykle przeprowadza się w znieczuleniu miejscowym (bez hospitalizacji).
Ginekomastia – rodzaje zabiegów
Resekcję – chirurgiczne wycięcie gruczołu piersiowego – stosuje się w przypadku ginekomastii prawdziwej, w której występuje przerost twardszej tkanki gruczołowej, bez towarzyszącego przerostu skóry i tkanki podskórnej.
Najczęściej wykonuje się cięcie chirurgiczne na dolnej połowie obwodu otoczki brodawki (na granicy skóry i otoczki), dzięki czemu blizna pooperacyjna jest mało widoczna. Chirurg wycina nadmiar tkanki gruczołowej z przylegającą tkanką tłuszczową. W niektórych przypadkach po resekcji dodatkowo odsysa się tkankę tłuszczową.
Sama liposukcja bywa metodą wystarczającą, jeśli problem wynika wyłącznie z nadmiaru tkanki tłuszczowej (bez rozrostu tkanki gruczołowej). Metodą, która pozwala w sposób skuteczny i małoinwazyjny usunąć nadmiar tkanki tłuszczowej. Podczas zabiegu wykonuje się niewielkie nacięcia (np. w fałdzie podpiersiowym) i wprowadza specjalne kaniule do podciśnieniowego odsysania tkanki tłuszczowej. Precyzyjniejsze modelowanie gruczołu umożliwia liposukcja ultradźwiękowa, którą stosuje się w charakterze metody wspomagającej inne terapie lub jako samodzielny zabieg.
Ginekomastia – efekty leczenia (zdjęcia przed i po)
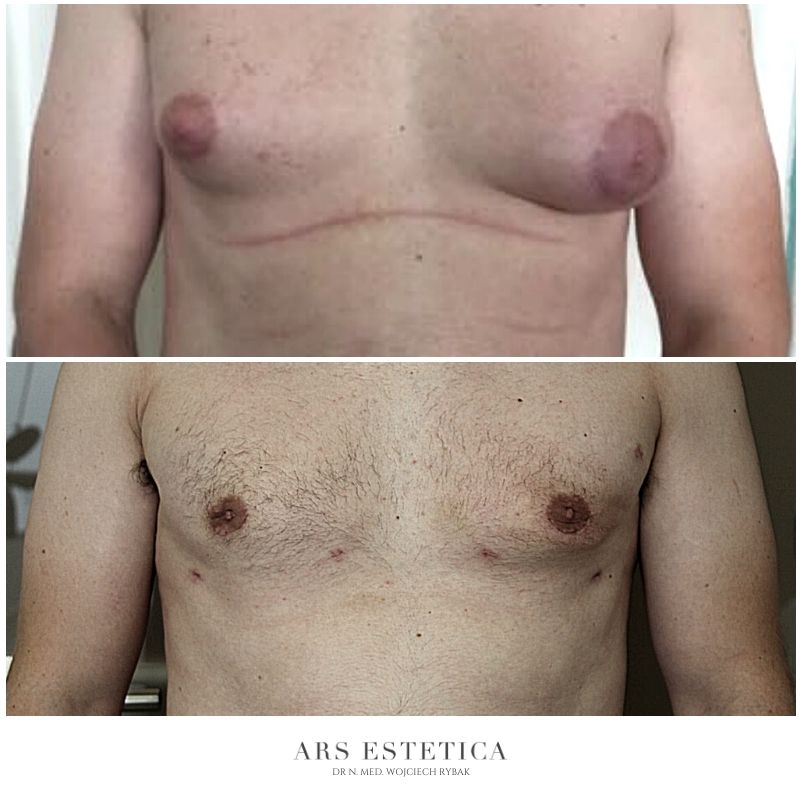
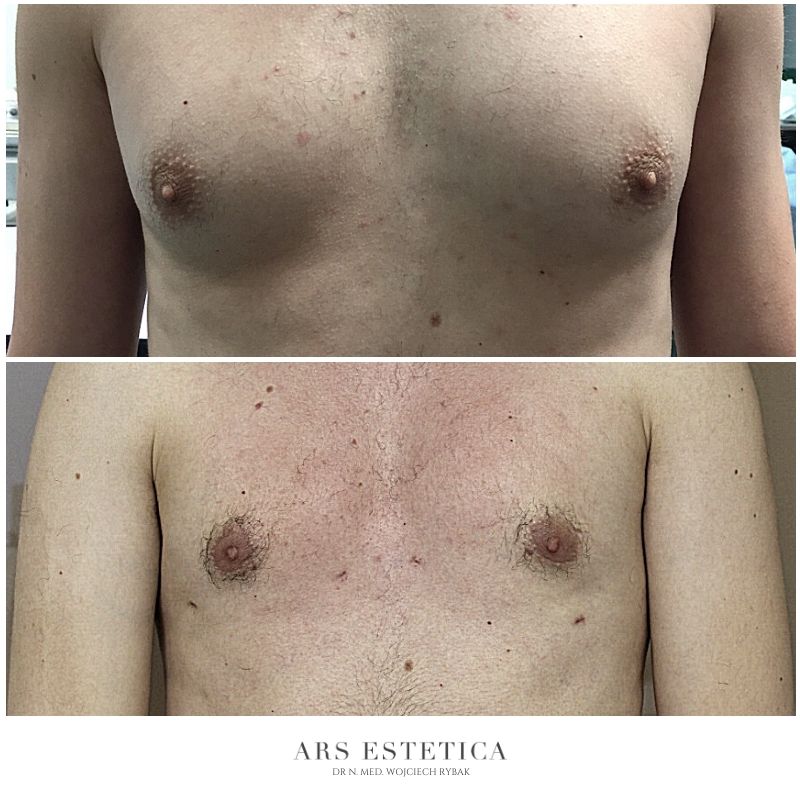
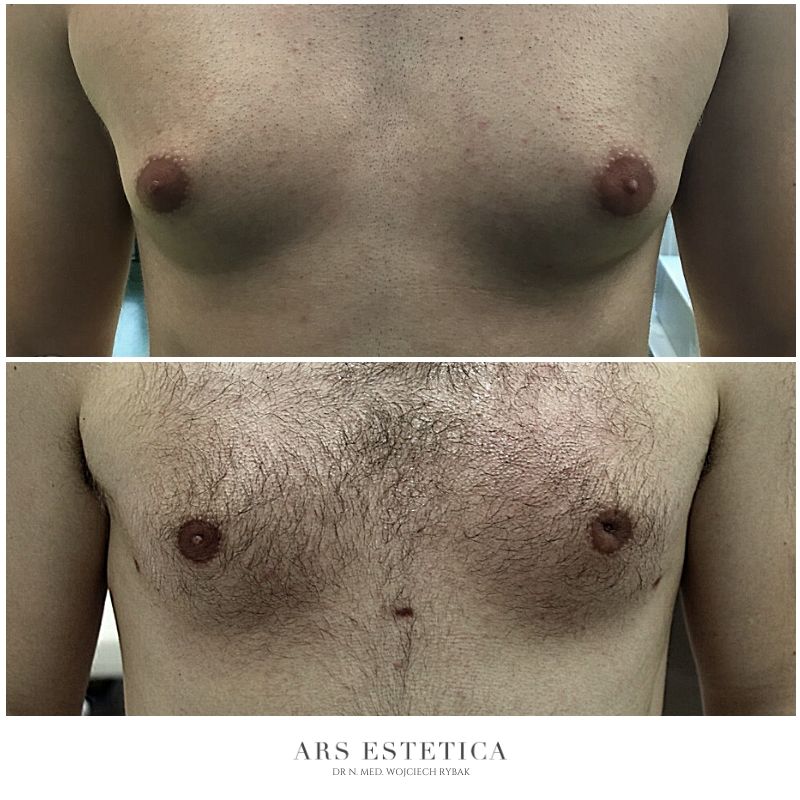
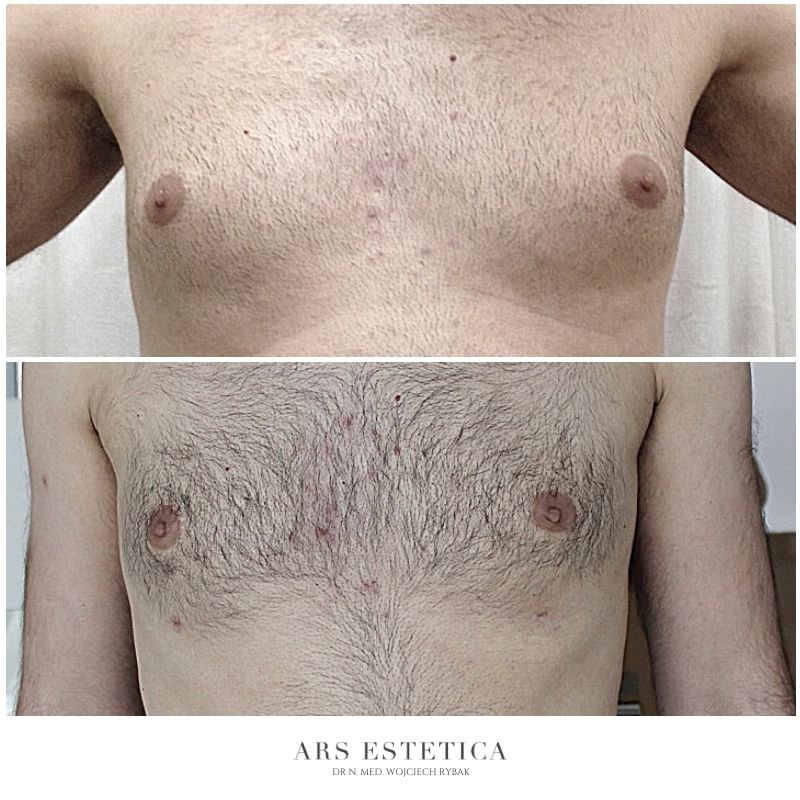
Zaawansowana ginekomastia (średnich i dużych rozmiarów) może wymagać usunięcia skóry (zwykle wykonuje się je typowo przez wycięcie chirurgiczne). Cięcie wokół otoczki pierścienia brodawki (dostosowane do istniejącego nadmiaru skóry) pozwala „schować” bliznę pooperacyjną. W pozostałych przypadkach (przy małej ginekomastii) istnieje szansa, że po leczeniu zabiegowym dojdzie do samoistnego obkurczenia się „rozciągniętej” skóry.
Po zabiegu (zwykle przez kilka tygodni) zaleca się noszenie odpowiedniego stroju uciskowego (np. specjalnej kamizelki). Ucisk zmniejsza ryzyko krwawienia w okresie pooperacyjnym.
Cena zabiegu
Warto zaznaczyć, że leczenie chirurgiczne ginekomastii jest dobrze tolerowane i (co równie istotne z punktu widzenia pacjenta) daje długotrwałe i satysfakcjonujące efekty kosmetyczne. Na uwagę zasługują zwłaszcza nowe, małoinwazyjne techniki, które wiążą się z niedużymi (np. 2-milimetrowymi) nacięciami chirurgicznymi. Pacjenci, którzy kwalifikują się do zabiegów małoinwazyjnych, mogą liczyć na krótszy okres rekonwalescencji i niskie ryzyko powikłań.
Rodzaj i rozległość zabiegu, charakter zmian oraz zastosowane znieczulenie należą do czynników warunkujących koszt leczenia operacyjnego.
Cena leczenia ginekomastii uzależniona jest od stopnia zaawansowania problemu i zastosowanego znieczulenia i zaczyna się od 6000 zł w przypadku mikroginekomastii.
- Ginekomastia tłuszczowa – od 9000 zł
- Ginekomastia gruczołowa – od 9000 zł
- Ginekomastia mieszana – od 11000 zł
W przypadku ginekomastii olbrzymiej z koniecznością redukcji skóry cena zaczyna się od 13000 zł.
Ginekomastia jest istotnym i wieloczynnikowym problemem klinicznym. W jego rozpoznawaniu i leczeniu często udział biorą lekarze wielu specjalności: interniści, endokrynolodzy, obesitolodzy (ang. obesity – otyłość), chirurdzy plastyczni i chirurdzy ogólni. Często konieczna jest konsultacja psychologiczna lub psychiatryczna oraz zaangażowanie dietetyka klinicznego.
Pacjentów borykających się z jednym z wymienionych problemów i zainteresowanych konsultacją z lekarzem zapraszamy do kontaktu.
Leczenie ginekomastii Wrocław
Procedurę wykonujemy w placówce we Wrocławiu, a specjalistami zajmującymi się leczeniem problemu są:
- dr n. med. Wojciech Rybak
- dr n. med. Ireneusz Siewiera
- dr n. med. Agnieszka Burkacka
Artykuł opracował dr n. med. Wojciech Rybak.
Zachęcamy do zapoznania się innymi materiałami na temat ginekomastii i lipomastii:
Źródła:
Veeregowda S. H. , Krishnamurthy J.J., Krishnaswamy B. et al. Spironolactone-Induced Unilateral Gynecomastia International Journal of Applied and Basic Medical Research. 2018; 8(1): 45–47.
Czajka I., Zgliczyński W. Ginekomastia – patogeneza, rozpoznawanie i leczenie. Endokrynologia Polska. 2005; 3: 269–77.
Kołłątaj W., Szewczyk L. Ginekomastia w wieku rozwojowym. Endokrynologia Pediatryczna. 3/2004; 4 (9): 49–59.
Czajka-Oraniec I., Zgliczyński W. Postępy w rozpoznawaniu i leczeniu ginekomastii. Postępy Nauk Medycznych. 2008; (3): 174–83.
Derkacz M., Chmiel-Perzyńska I., Nowakowski A. Ginekomastia – trudny problem diagnostyczny. Endokrynologia Polska. 2011; 62: 190–201.
Szmidt J., Kużdżał J. (red.). Podstawy chirurgii. Podręcznik dla lekarzy specjalizujących się w chirurgii ogólnej. Tom I i II. Wydawnictwo Medycyna Praktyczna, Kraków 2010.
Wagner. A. A. (red.). Chirurgia dziecięca. Poradnik dla lekarza pierwszego kontaktu. Wydawnictwo Lekarskie PZWL, Warszawa 2003.
Czajka-Oraniec I., Zgliczyński W., Kurylowicz A. et al. Association between gynecomastia and aromatase (CYP19) polymorphisms. European Journal of Endocrinology. 2008; 158: 721–757.
Pietrzyk J., Szajewska H., Mrukowicz J. (red.). ABC zabiegów w pediatrii: podręcznik dla studentów medycyny, pielęgniarek i lekarzy. Wydawnictwo Medycyna Praktyczna, Kraków 2010.
Empendium Leki. Wydawnictwo Medycyna Praktyczna, Kraków 2018.
Kamibayashi T., Tsuchida T., Tsujikawa T. et al. Spironolactone-induced gynecomastia. Applied Radiology. 2011; 40: 30–31.
Gajewski P. (red.). Interna Szczeklika 2018. Wydawnictwo Medycyna Praktyczna, Kraków 2018.
Mamcarz B., Prandecka D. Medycyna estetyczna w praktyce. Medical Education, Warszawa 2010.
Johnson R.E., Murad M.H. Ginekomastia: patofizjologia, diagnostyka i leczenie. Czajka-Oraniec I. (tłum.). Medycyna po Dyplomie. 2010; 6 (19): 32–39.
Iwuagwu O., Ilsley D., Calvey T. et al. Ultrasound guides minimally invasive breast surgery (UMIBS): a superior technique for gynaecomastia. Annals of Plastic Surgery. 2004 :52, 131–133.
Domagała W., Chosia M., Urasińska E. Podstawy patologii. Wydawnictwo Lekarskie PZWL, Warszawa 2010.
Galęba A. (2011) Ocena jakości życia pacjentów przed i po wybranych zabiegach z zakresu medycyny estetycznej. (Rozprawa doktorska). Poznań: Uniwersytet Medyczny im. Karola Marcinkowskiego w Poznaniu.
Przylipiak A. (red.). Podstawy medycyny estetycznej. Podręcznik dla studentów. Kresowa Agencja Wydawnicza, Białystok 2014.
Przylipiak A. (red.). Medycyna Estetyczna. Podręcznik dla studentów kosmetologii. Wydawnictwo Lekarskie PZWL, Warszawa 2017.